| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
CIROZA HEPATICA
Este o suferinta cronica a ficatului caracterizata histologic prin fibroza intinsa si regenerare nodulara, cu pierderea arhitecturii normale a ficatului si alterarea vascularizatiei asociate sau nu cu necroza hepatocitara.
Structura lobulului hepatic este profund alterata conducand la alterarea polaritatii vasulare, limfatice si biliare. Indiferent de cauzele lor cirozele hepatice asociazaa diferite manifestari de insuficienta hepatocelulara cu sindromul de hipertensiune portala.
Clasificarea etiologica a cirozelor hepatice
Hepatitele virale : virusurile B, C, D, sa.
Alcool
Cirozele biliare:
Primitive
Secundare
Colangita sclerozanta
Primitive
Secundare
Alte cauze infectioase : bruceloza, echinococoza, schistosomiaza, toxoplasmoza, citomegalovirus
Boli metabolice : deficitul de alfa 1 antitripsina, sindr. Fanconi, Galactozemia, boala Gaucher, glicogenozele, tirozinemia ereditara, intoleranta ereditara de fructoza, bola Wilson
Ciroze autoimune
Ciroze toxice : hidrazida, methotrexate, metyl-dopa, oxifenisatin, perhexilenul, sa
Alte boli :
Bolile inflamatorii cronice ale intestinului
Fibroza chistica
Graft versus host
By-pass jejuno-ileal
Sarcoidoza
Ciroza cardiaca :
Insuficienta cardiaca congestiva
Pericardita constrictiva
Sindromul Budd-chiari
Cirozele criptogenetice
Macroscopic ficatul poate fi marit ajungand de la 1,5kg (greutatea normala) la 2,5-3Kg. In anumite forme evolutive sau in fazele avansate poate scadea de 700-800g. Suprafata este neregulata, consistenta este dura si marginea inferioara ascutita. Culoarea ficatului este variabila in functie de etiologie: aspectul este adesea pestrit; ciroza posthepatitica are culoare rosu brun, cea biliara verde inchis cu rosu. Dupa aspectul suprafetei hepatice avem ciroze micronodulare (CH alcoolica) si macronodulare postnecrotica, cauzata de virusurile hepatitice).
Sub aspect microscopic fibroza si distorsionarea arhitecturii hepatice sunt elementele histologice care definesc ciroza. Fibroza invadeaza si distorsioneaza spatiul port, se dispune sub forma de septuri care uneori traseaza septuri fibroase care distorsioneaza arhitectura si functionalitatea lobulului hepatic: punti porto-portale, porto centrolobulare si centro-centrale. Nodulii de regenerare sunt fragmente sau chiar lobuli hepatici cu aspect regenerativ. Traveele de hepatocite sunt profund distorsionate.
Infiltratul inflamator poate fi mai mult sau mai putin reprezentat si determina gradul de activitate al cirozei.
Prezenta hialinului alcoolic (material cu coloratie eozinofilica localizata perinuclear) si a incarcarii grase hepatocitare sugereaza etiologia etanolica a cirozei (nespecifice - apar si in alte suferinte hepatice cronice: sindroame colestatice, ciroza biliara primitiva, in diabetul zaharat, in boala Wilson, obezitate, by-pass intestinal sa).
Ciroza are o perioada lunga asimptomatica stadiul de ciroza compensata. Simptomele pot fi absente sau de tip sindrom dispeptic, fatigabilitate, oboseala la eforturi mai mici, balonari, insomnii, epistaxis sa. Uneori la examenul fizic se pot remarca stelute vasculare, sau o hepatomegalie cu marginea inferioara ascutita, dura.
Cand apar elemente de decompensare este stadiul de ciroza hepatica decompensata cu un tablou clinic evident:
Hipertensiunea portala
Presiunea in vena porta este normal de 5-6 mmHg si depaseste 10 mmHg in hipertensiunea portala prin remanierea fibroasa hepatica) este definitorie pentru ciroza si domina tabloul clinic la cirozei decompensate. Pacientul acuza balonari, senzatie de satietate precoce, flatulenta.
Hipertensiunea portala pote sa produca:
- circulatie colaterala:
- externa - se poate remarca dezvoltarea circulatiei colaterale pe flancurile abdomenului sau in zona periombilicala.
- interna:
prezenta varicelor esofagiene de diferite grade,
hemoroizii interni, externeri.
- splenomegalie
- ascita.
Vericele esofagiene sunt localizate in special in treimea inferioara a esofagului si se clasifica endoscopic. In caz de ciroza, ruptura varicelor esofagiene sau gastrice este cauza HDS in 70-90% din cazuri.
Splenomegalia (+/-hipersplenism hemtologic cu leuco-trombopenie). Ca si circulatia colaterala este un mecanism compensator. In HP splina constituie o supapa de siguranta in care este inmagazinat excesul sangelui portal. Se produce o splenomegalie fibrocongestiva. Prezenta splenomegaliei este cel mai important semn in H.P.
Sindromul ascito-edematos marcheaza decompensarea vasculara a cirozei. Ascita are ca principal mecanism de producere hipertensiunea portala si in secundar hipoproteinemia, hipertensiunea in sistemul limfatic si hiperaldosteronismul. Se instaleaza lent si este decelabila clinic la peste 1l.
Uneori ascita este voluminoasa si abdomenul devine in tensiune chiar dureros. O hernie ombilicala poate deveni evidenta.
Edemele periferice apar consecutiv ascitei, sunt moderate, albe, pufoase, nedureroase determinate de hipoproteinemie si de retentia de apa si sare.
Gastropatia congestiva - hipertensiunea portala determina o gastropatie congestiva uneori complicata cu ulceratii ale mucoasei gastrice responsabile de hemoragii digestive, in particular la pacientii cu ciroza hepatica, dar doar in 10-30% din cazuri.
Insuficienta hepatocelulara cronica
Astenia este o manifestare aproape constanta a insuficientei hepatocelulare simptomatice. Uneori astenia este atat de marcata incat bolnavul ramane imobilizat la pat. Nu trebuie sa se confunde cu encefalopatia hepatica.
Sindromul icteric este de obiecei de tip mixt, cu ambele componente ale bilirubinei crescute (in ciroza celula hepatica are o inabilitate atat in ce priveste captarea bilirubinei dar si in conjugarea ei). Se poate asocia sau nu sindromul de colestaza intrahepatica prin cresterea concomitenta a Gama gaglutamil transpeptidazie si a FAL.
Sindromul hemoragipar se manifesta prin epistaxis, gingivoragii, purpura. Are doua cauze majore:
- trombocitopenia prin distructia trombocitelor in splina (hiperspenism hematologic) in cadrul sindromului de hipertensiune portala
- insuficienta productiei factorilor de coagulare sintetizati in ficat cu modificarea IQ.
Tulburari endocrine Insuficienta hepatocelulara cronica antreneaza tulburari endocrine: la femeie amenoree, sterilitate, la barbat un hipogonadism, insuficienta si atrofie testiculara, sterilitate si feminizare: ginecomastie, depilare, dispozitia feminina a pilozitatii. Feminizarea este determinta de cresterea moderata a valorilor serice ale estrogenilor datorita unei conversii periferice exagerate a androgenilor in estrogeni, manifestari cutanate si la nivelul fanerelor datorate hiperestrogenismului: stelute vasculare (angioamele stelate sunt arteriole cu ramificatie bogata de culoare rosie care dispar la vitropresiune), eritem palmar, carminatia buzelor, scaderea parului axilar si pubian, ginecomastia.
Stelute vasculare (angioamele stelare) apar pe fata, pe membrele superioare si pe torace. In afara insuficientei hepatocelulare angioamele stelare pot sa fie observate la subiectii tineri in general la copiii sub 5 ani, in cursul sarcinei si la bolnavii supusi unor tratamente cu estrogeni.
Eritroza palmara este o roseata care este localizata pe eminenta tenara si hipotenara si la baza degetelor. Ea se datoreaza unei vasodilattatii capilarelor subcutanate. Au aceeasi valoare semiologica ca si angioamele stelare.
Sindromul hiperkinetic tahicardie, cresterea debitului cardiac, scaderea moderata a presiunii diastolice. Acest sindrom este consecinta unei scaderi a rezistentei vasculare periferice, datorata scaderii sensibilitatii arteriolelor la noradrenalina.
Denutritia este o masura importanta a disfunctiei parenchimului hepatic. Desi nu este marker specific, starea de nutritie are o mare valoare progmnostica. Factorii care contribuie la aparitia casexiei sunt: anorexia, malabsorbtia nutrientelor, scaderea capacitatii de depozitare a ficatului, scaderea capacitatii metabolice a ficatului si a tesutului muscular, prezenta dezechilibrelor hormonale (insulina, glucagon, hormoni tiroidieni).
Encefalopatia portala (EH sau portala) se intelege un grup de manifestari neuropsihice cu substrat metabolic, care apare in insuficientele hepatocelulare severe acute sau cronice. Este considerata un semn de gravitate a insuficientei hepatocelulare si pare a fi consecinta efectului unor substante neurotoxice produse de intestin care in mod normal sunt distruse de ficat.
Cea mai frecventa situatie este encefalopatia cvasiasimptomatica care se manifesta prin prezenta flapping tremorului, discreta lentoare, tulburari de somn - dar cu pastrarea perfecta a starii de constienta si a functiilor cognitive. In forme mai severe de EP pot apare letagia, ataxia, disartria, tulburari de vorbire, alterarea memoriei, dezorientare, rigiditate si coma. Tulburarile motorii merg de la flapping tremor/ asterixis, la aparitia de reflexe anormale, nistagmus, convulsii, ataxie.
Factori care precipita EH:
Hemoragia gastrointestinala
Infectia ( in special peritonita bacteriana spontana)
Aportul proteic excesiv
Constipatia
Abuzul de diuretice
Azotemia
Utilizarea de sedative
Injurii hepatice (alcool, infectii virale, medicamente)
TIPS
Shunturile operatorii
Diagnosticul diferential al EH:
Leziuni intracraniene,
Hemoragia meningeana
AVC
Tumori
Abcese
Meningita/ encefalita/ sepsis
Alte encefalopatii metabolice
Hiperglicemia
Hipoglicemia
Uremia
Manifestari legate de consumul de etanol
Sevrajul
Intoxicatia
Encefalopatia Wernicke
Excesul de sedative/ hipnotice
Tabel In evolutia EH se disting 5 grade evolutive:
|
Gradul 1: |
Stare confuzionala, modificari de comportament si de dispozitie, defecte psihometrice. |
|
Gradul 2: |
Comportament familiar si social inadecvat. Infantilism, umor nepotrivit situatiei. |
|
Gradul 3: |
Vorbire rara, dezarticulata, confuzie accentuata, totusi raspunde la comenzi verbale. |
|
Gradul 4: |
Coma. |
|
Gradul 5: |
Coma profunda, areflexie totala. |
Examenul neurologic evidentiaza, inca de la inceputul suferintei, prezenta asterixis-ului, numit impropriu flapping-tremor. Nu este de fapt o tremuratura ci imposibilitatea de a mentine un tonus muscular constant.
Asterixisul se evidentiaza punand mainile bolnavului in hiperextensie. In aceasta pozitie apar miscari asemanatoare batailor aripilor fluturelui. In somn si apoi in coma asterixisul dispare. Asterixisul nu este un semn specific pentru E.H., mai poate fi gasit in insuficienta respiratorie, uremie, insuficienta cardiaca.
Alaturi de asterixis se mai inregistreaza exagerarea reflexelor osteotendinoase care ulterior scad pana la disparitie. Tonusul muscular este crescut imprimand o rigiditate a miscarilor pasive de flexie si extensie.
Modificarile paraclinice din EH sunt nespecifice. Electroencefalograma prezinta aparitia undelor delta, unde largi si lente, nespecifice, dar la bolnavii hepatici indica gravitatea suferintei.
In toate cazurile unde exista un factor declansant al EH controlul acestui factor este urmat de disparitia encefalopatiei. EH poate sa fie acuta, provocata de mai multi factori dintre care cel mai important este hemoragia digestiva apoi infectia bacteriana, tulburarile hidroelectrolitice provocate de diuretice, alte infectii, exces de proetine in alimentatie, consum de medicamente hepatotoxice sa.
La pecientii cu ciroza EH poate sa fie spontana, si este foarte frecventa in stadiul terminal al CH. La unii bolnavi, in particular la cei care au anastomoze portocave mari spontane si la cei cu anastomoza porto-cava chirurgicala episoadele de EH se repeta si pot chiar sa devina subintrante -EH cronica.
Foetorul hepatic este un miros dulceag al halenei. Fetorul ar fi datorat unor substante aromatice de origine intestinala, normal distruse de catre ficat. Aceste substante trec in circulatie in cazul bolilor hepatice sau in anastomozele portocave. Fetorul este frecvent la bolnavii cu EH dar poate sa fie prezent si in absenta encefalopatiei.
Tablou paraclinic al CH
Se efecueaza teste biologice de rutina: hemoleucograma, VSH, fibrinogen, glicemie, uree, creatinina, ionograma serica, sideremie sa.
Testele de sinteza hepatica
Albumina serica este un indicator relativ fidel al functiei celulei hepatice. Scaderea severa a albuminei serice sugereaza o disfunctie hepatocitara importanta dar nivelul albuminei serice este dependenta si de statusul nutritional, de aportul si de rata absorbtiei proteice la nivel intestinal, de existenta (sau nu) a pierderilor renale.
-Nivelul seric al colesterolului este un alt indicator important, ce evalueaza functia de sinteza hepatica. Cea mai mare parte a colesterolului este endogen si se produce in ficat. Desi hipocolesterolemia poate apare in multe afectiuni (diarei cronice, malabsorbtii, alte boli comsumptive) descoperirea ei la un bolnav cu boala hepatica cronica sugereaza stadiul de ciroza.
-Factorii de coagulare (exceptand factorul VIII, toti ceilalti se sintetizeaza in ficat) reprezenta cu fidelitate functia de sinteza a celulei hepatice.
- Fibrinogenul palsmatic este tot o proteina de sinteza hepatica.
Sindromul de citoliza hepatica: nivelul TGP si TGO. In cirozele post virale cu evolutie obisnuita nivelul transaminazelor este moderat ridicat in special TGP, in cele etanolice creste mai laes TGO.
Sindromul bilio-excretor: bilirubina totala, directa, indirecta, g-glutamiltranspeptidaza, fosfataza alcalina. In cirozele cu evolutie obisnuita, icterul are la baza cresterea nivelului seric al ambelor tipuri de bilirubina ; cresterea este modesta, maximum la 7-8 mg%.
Cresteri peste acest nivel sugereaza un factor supraadaugat - fie colestaza intra- (cea mai frecventa este cea produsa de ingestia recenta de alcool) sau extrahpatica (complicatii mecanice cu dilatatii de cai biliare extrahepatice), fie un proces hepatitic asociat: co-infectia cu virus delta, medicamente sa.
Testele de activitate mezenchimala: nivelul imunoglobulinelor serice. Nivelul g-globulinelor este foarte crescut , determinand inversarea raportului cu albumina, relizand uneori pe hartia de electroforeza blocul b g
Teste de diagnostic etiologic: AgHBs, AcVHC, AcVHD, Ac anti Citomegalovirus, autoanticorpi sa
Teste screenig pentru adenocarcinomul hepatioc: allfa-1 fetoproteina.
Explorari imagistice:
ECO abdominal pentru aspectul hepatic, sindromul de hipertensiune portala, dimensiunea splinei, ascita, imagini hepatice sugestive pentru degenerarea maligna, excluderea unor cauze extrahepatice de icter
Endoscopia digestiva superioara: varicele esofaiene, evaluarea riscului de feractie
CT
Punctionarea lichidului de ascita/ lichidului pleural in scop terapeutic sau diagnostic.
Tabel Clasificarea functionala a cirozelor/ Child-Turcotte-Pugh
|
CHILD |
A |
B |
C |
|
Ascita |
Absenta |
Usor de controlat |
Greu reductibila |
|
Albumina serica |
>3,5 |
< 3 |
|
|
Bilirubina |
<2 |
> 3 |
|
|
PT |
90% VN |
70% corectabil cu vit K |
<70% necorectabil |
|
Encefalopatie |
Nu |
Minima |
Manifesta |
|
Stare de nutritie |
Normala |
Deficit minor |
Deficit major |
Biopsia hepatica cand diagnosticul este incert, in stadiile de ciroza compensata transparieto-abdominala sau in stadiile de ciroza cu semne de hipertensiune portala laparoscopic daca nu sunt contraindicatii generale.
Complicatiile cirozei hepatice
Hemoragia digestiva superioara
HDS variceala
Factorii care precipita nu sant cunoscuti; esofagita nu este implicata. Sangerarea se opreste spontan la peste 50%.
La cei la care continua sagerarea mortalitatea este de 80%; chiar si cu scleroterapie supravietuirea pe termen lung nu este mult ameliorata. Trebuie avut in vedere ca la o ciroza exista multe cauze de ce pot produce o HDS si ca urmare endoscopia digestiva superioara diagnosticp este decisiva.
Varicele apar ca urmare a prezentei hipertensiunii portale; cand presiunea depaseste 12 mmHg, pacientii dezvolta risc de de sangerare variceala, dar relatia presiune - sangerare nu este lineara. Riscul de sangerare al varicelor este dat de marimea lor, presiunea in varice, clasa CHILD a cirozei, prezenta pe varice a spoturilor sau a desenului reticular.
La examenul fizic sunt importante
- starea de constienta
- frecventa respiratiilor
- paloarea
- pulsul
- TA
- tuseul rectal
- semne clinice de ciroza
Exemenele de laborator
Se recolteaza de urgenta:
HLG completa cu trombocite; trebuie retinut ca atat Hb cat si Hematocritul nu sunt fidele intr-o hemoragie acuta - echilibrarea volemica intre lichidul intra- si extravascular producandu-se dupa 48-72 de ore
Grup sanguin
Coagularea; timp Quick, Howell, Concentratia de protrombina
Glicemie/ uree/ creatinina/ ionograma
EKG- ( este foarte importanta si pentru faptul ca un agent foarte utilizat in terapia prin injectare este adrenalina )
In principiu, endoscopia se efectueaza la pacientii stabilizati hemodinamic (starea de soc este considerata o contraindicatie)
Tabloul clinic este foarte diferit in functie de severitatea sangerarii. In principiu :
400-500 ml de sange nu provoaca simptome
1500 ml poate apare soc hipovolemic
sangerarile peste 2000 ml pot determina chiar moartea
in cazuri foarte rare moartea poate apare fara exteriorizarea sangerarii, atunci cand sangerarea este foarte intensa.
Gastropatia portal hipertensiva sau gastropatia congestiva are un aspect endoscopic particular cu un pattern reticular fin care delimiteaza arii violaceu-roz de mucoasa; histologic este un edem cu o dilatatie importanta veno-capilara; mucoasa este friabila si sangerarea se produce prin ruptura vaselor ectatice. Nu exista corelatii intre gradul hipertensiunea portala si gastropatia portalhipetensiva. Trebuie mai intai exclusa sangerarea variceala. Terapia antisecretorie nu are efect favorabil.
Encefalopatia hepatica (EH)
In toate cazurile unde exista un factor declansant al EH controlul acestui factor este urmat de disparitia encefalopatiei. EH poate sa fie acuta, provocata de mai multi factori dintre care cel mai important este hemoragia digestiva apoi infectia bacteriana, tulburarile hidroelectrolitice provocate de diuretice, alte infectii, exces de proetine in alimentatie, consum de medicamente hepatotoxice sa.
La pecientii cu ciroza EH poate sa fie spontana, si este foarte frecventa in stadiul terminal al CH. La unii bolnavi, in particular la cei care au anastomoze portocave mari spontane si la cei cu anastomoza porto-cava chirurgicala episoadele de EH se repeta si pot chiar sa devina subintrante -EH cronica.
Infectia spontana a lichidului de ascita
Peritonita spontana este o complicatie frecventa si grava a pacientilor cirotici cu ascita. Toti pacientii cirotici pot dezvolta peritonita spontana. Prevalenta peritonitei spontane la pacientii cirotici internati in spital variaza intre 10 si 30%. Jumatate din episoadele de peritonita spontana exista inca de la internare, celelalte apar in cursul spitalizarii.
Unul din factorii de risc cei mai importanti in dezvoltarea peritonitei spontane este prezenta unei concentratii scazute a proteinelor in lichidul de ascita - sub 1g%; explicatia este data de faptul ca atunci cand proteinele sunt scazute, capacitatea de opsonizare a lichidului de ascita - si implicit capacitatea de aparare - este foarte scauzuta .
Majoritatea pacientilor au semne si simptome sugestive pentru infectie peritoneala, in special durere abdominala, febra sau alterarea motilitatii gastro-intestinale. Altii pot sugera dezvoltarea peritonitei spontane poate fi clinic manifesta prin alterarea functiei hepatice - atunci cand apare encefalopatie sau insuficienta renala sau poate fi asimptomatica. Paracenteza diagnostica trebuie facuta la internarea in spital la toti pacientii cu ascita pentru investigarea prezentei peritonitei spontane, chiar si la pacientii internati pentru alte motive decat ascita.
Paracenteza trebuie facuta de rutina; la pacientii cu ascita sau hemoragie gastro-intestinala, inainte de administrarea antibioticelor profilactice.
De asemenea, se va face paracenteza diagnostica la toti pacientii care dezvolta unul din urmatoarele:
a) simptome locale sau semne sugestive pentru infectia peritoneala- durere abdominal, alterarea motilitatii gastro-intestinale- varsatura, diaree, ileus
b) semne sistemice de infectie- febra, leucocitoza sau soc septic
c) encefalopatie hepatica sau alterarea rapida a functiei renale fara alt factor precipitant
1. Reactia Rivalta - infectia peritoneala determina o reactie inflamatorie;
2. Citologie - infectia determina cresterea numarului de PMN in lichidul de ascita. Cea mai mare senzitivitate in diagnosticul peritonita spontana este data de valoarea de 250 PMN/mm3, chiar daca specificitatea cea mai mare este data de 500PMN/mm3. Un numar inferior 250PMN/mm3 infirma diagnosticul de peritonita spontana;
Folosind metode de cultura conventionale, culturile din lichidul de ascita sunt negative la 60% dintre pacientii cu manifestari clinice sugestive pentru peritonita spontana sau cu un numar crescut de PMN in lichidul de ascita. Volumul minim inoculat in fiecare sticla va fi de 10 ml.
Sindromul hepatorenal
Este o complicatie grava a pacientului cirotic si este caracterizat prin cresterea azotemiei, retentie de sodiu si oligurie in absenta identificarii unor alte cauze specifice de boli renale. Cauza exacta a sindromului hepatorenal este necunoscuta , mecanismul principal fiind alterarea functionala a hemodinamicii renale, rinichii fiind morfologic intacti. Sindromul hepatorenal apare la pacientii cu disfunctie hepatica severa si hipertensiune portala.
In general sindromul hepatorenal apare stadiile avansate ale bolii hepatice, riscul fiind mai crescut la cei cu hiponatremie, activitate crescuta a reninei plasmatice si ficat mic. Se produce de cele mai multe ori in urma decompensarii si spitalizarii. Aceasta presupune scaderea volumului intravascular ca urmare a unei utilizari abuzive de diuretice, a paracentezei sau poate fi declansat de diaree.
Sindromul hepatorenal poate fi impartit in 2 tipuri :
-Tipul I se caracterizeaza prin alterare rapida ( in mai putin de 2 saptamani ) a functiei renale cu dublarea valorii initiale a creatininei serice la peste 2,5 mg/dl sau o scadere cu 50% a nivelului din primele 24 de ore a clearancelui la creatinina , ajungand la mai putin de 20 ml/min.
- In tipul II afectarea renala nu progreseaza atat de rapid.
Tablou clinic - pacientii acuza anorexie si fatigabilitate, devin obnubilati, simptomatologie aproape imposibil de diferentiat de simptomatologia encefalopatiei hepatice. In stadiul terminal intra in coma profunda avand tensiunea arteriala foarte scazuta. Acest stadiu poate dura intre cateva zile si cateva saptamani.
Cancerul hepatic primitiv
Ciroza hepatica - indiferent de cauza - reprezinta un factor de risc pentru cancerul hepatic, dar ciroza postnecrotica cu virus C sau B reperzinta factorul de risc cel mai inalt. Prezenta virusului hepatitic B la un cirotic creste riscul de degenerare maligna de 4 ori fata de un cirotic fara VHB.
60-90 % din cazurile cu cancer hepatocelular se dezvolta pe o ciroza preexistenta. In cirozele cu VHB riscul ajunge spre 40 - 50% , fata de 10-15% la cirozele etanolice.
Exista o mare variabilitate a tabloului clinic mai ales legata de starea bolii subiacente. Cancerul hepatocelular trebuie intotdeauna suspectat atunci cand o ciroza stabila pana in acel moment, se decompenseaza sever fara o cauza explicabila. Prezenta unei stari febrile prelungite, dezvoltarea accelerata a unei hepatomegalii, aparitia de dureri rebele in hipocondrul drept - eventual iradiate in umar,dezvoltarea unei ascite hemoragice, agravarea recenta a unui sindrom icteric semnificativ - reprezinta situatii clinice in care trebuie suspicionata aparitia unui carcinom hepatocelular.
Suspiciunea este clinica, urmeaza apoi etapa de obiectivare pe cale imagistica - ecogafie , CT hepatic, biopsia ghidata ecografic/ CT, determinarea titrului a-1- fetoproteinei.
Tromboza de vena porta
Este o complicatie ce se diagnosticheaza mai frecvent intravitam de cand anumite explorari imagistice se utilizeaza aproape de rutina: ECO, Doppler, CT. Tromboza de vena porta poate apare ca patologie izolata sau ca fenomen secundar unei alte boli.
Factori favorizanti.
Ciroza hepatica
Carcinomul hepatocelular, carcinomul pancreatic
Pancreatita acuta
Infectii
Sindroame mieloproliferative
Hemoglobinuria paroxistict nocturna
Boli congenitale ale coagularii( intre care deficitul de proteina C si S)
Pana la 25-35 % din totalul de tromboze de vena porta apar pe fondul unei ciroze hepatice.De asemenea la cirotici tromboza de vena pora - merge pana la 5-15%( atunci and se ia in considerare si prezenta trombilor in ramurile intrahepatice ale portei - procentul este foarte mult marit). Cancerele de pancreas se insotesc de tromboza de vena porta la 11%, in timp ce carcinomul hepatocelular la 5%.
Manifestari clinice. Cel mai frecvent tromboza de vena porta este silentioasa. Uneori insa se poate manifesta prin durere abdominala - determinata de congestia venoasa. Alteori se poate manifesta printr-o decompensare ascitica severa sau o hematemeza prin efractii de varice eso-gastrice.
Ex imagistice: ECO Doppler si CT - cu bolus de contrast sunt explorarile cele mai importante.
Tratamentul igienico-dietetic
Este de departe cel mai important in ciroza hepatica - mai ales in fazele avansate. Restrictia de sare si alcool sunt cele mai importante masuri. De asemenea reducerea aportului de proteine - mai ales cele de calitate inferioara - este foarte important mai ales cand sunt si fenomene de encefalopatie hepatoportala.
Hepatoprotectoare
Desi sunt multi ani de cand studiile au dovedit ineficienta lor, hepatoprotectoarele sunt dintre cele 4 mai utilizate medicamnte in hepatita cronica si ciroza. Silimarina, Essentiale, LIV 52, preparatele cu metionina - nu si-au dovedit eficienta. De asemenea preparatele cu arginina, acid glutamic, sau aminoacizi injectabili - de asemenea fara relevanta in studiile de eficacitate clinica
Tratamentul tulburarilor de coagulare
In formele usoare se administreaza vitamina K. Tulburarile de coagulare severe se trateaza prin transfuzie de plasma proaspata care aduce toti factorii coagularii. Trombocitopeniile , fapt frecvent in tabolul hematologic al cirozelor hepatice , sunt rareori o cauza in sine de hemoragie. Ca urmare necesitatea de transfuzie de masa trombocitara este de exceptie: interventii chirurgicale, hemoragii cerebrale. Efectele transfuziei cu masa trombocitara sunt fugace, constituind , pe langa costurile ridicate, un argument in plus pentru utilizarea ei doar in situatii bine argumentate.
Tratamentul ascitei
Incepe cu restrictia de sare. Medicamentul de electie este Spironolactona, incepandu-se cu o doza de 50 mg zi. Monitorizarea eliminarii lichidului de ascita se face prin masurarea diurezei si a curbei ponderale. Daca tratamentul este insuficient, dozele de Spironolactona se cresc treptat pana la 250-300 mg zi. Daca la acesta doza rezultatul nu este semnificativ, se adauga Furosemid 20-40 mg zi.
Exista posibilitatea ca schemele de tratement diuretic folosite maximal sa nu aiba efect si atunci ascita este refractara la tratament. Ascita in tensiune necesita paracenteza de 3-6 l.
Ascitele rezistente la tratament mai beneficiaza de o restrictie de aport lichidian. De asemenea utilizarea shunturilor peritoneo-venoase si a TIPS-urilor reprezinta o practica eficienta in ascitele rezistente la tratament.
Desi initial creditata ca fiind eficienta, utilizarea infuziei de albumina este din ce in ce mai putin utilizata. Albumina este costisitoare, are efecte tranzitorii rapid si rezultate discutabile. Se utilizeaza mai ales cand se efectueaza paracenteze semnificative - urmate de perfuzarea de albumina pentru refacerea echivalentului pierdut la paracenteza.
Hamaccel este un plasmexpander eficieant cu o durata de remanenta mai mare decat a plasmei, pana la 28 zile.
Tratamentul peritonitei spontane
Terapia antibiotica trebuie initiata imediat ce s-a stabilit diagnosticul de infectie, fara cunoasterea anterioars a agentilor determinanti si a susceptibilitatii in vitro.
In tratamentul antibacterian terapia antibiotica trebuie initiata empiric la pacinetii cirotici cu PMN in LA > 250/mm3.
Terapia initiala empirica va acoperi spectrul bacteriilor gram negative aerobe din familia Enterobacteriaceelor si Streptococcus. Se vor folosi cefalosporine de generatia a 3-a- Cefotaxim, Ceftazidim. Doza de Cefotaxim va fi de 2g/12 ore. Se recomanda ajustarea dozelor la bolnavii cu insuficienta renala. Pacientii cu peritonita biliara spontana necomplicata pot primi Ofloxacin 400 mg/12 ore. Pefloxacina - singura sau in combinatie cu alte antibiotice orale- amoxicilina, cefadroxil duce in 87% la vindecare. Pentru cei ce dezvolta PBS sub tratament cu chinolone se recomanda Cefotaxim. Se vor evita aminoglicozidele ca antibiottice de prima linie.
Cel mai bun indicator al raspunsului favorabil este modificarea numarului de PMN in LA dupa 2 zile de tratament antibiotic, corelat cu valorile PMN initiale.
Tratamentul HDS variceale
Terapia medicala - plasma / sol osmotice / sange; perfuzia cu vasopresina + nitroglicerina; perfuzie cu somatostatina (octreotid); somatostatina reduce fluxul sanguin mezenteric, fara efecte hemodinamice in alte organe; opreste sangerarea la 55-65%; nu determina reactiile adverse cu potential vital ale vasopresinei; dezavantajul major este dat de durata de injumatatire scurta; analogul sintetic al somatostatinei este octreotidul care are o durata de injumatatire mai lunga; terlipresina este un analog al vasopresinei care are eficienta inalta si nu dezvolta r.a ale vasopresinei. Terapia medicala include tratamentul profilactic si curativ al encefalopatiei hepato-portale.
Sonda Blakemore; eficacitate 75%-90% in oprirea sangerarilor acute; se tine max. 24-36 de ore altfel risc de necroza locala; este o sonda cu balonas in care unul este inflat la nivelul fornixului si altul la nivelul esofagului inferior; controleaza bine sangerarea la nivel subcardial si prin sistemul de tubulatura are controlul lichidului gastric; dezavantajul major este legat de reaparitia sangerarii la detensionarea balonaselor, fapt care se intampla la 30-50%. Complicatiile includ pneumonia de aspiratie, ruptura gastrica sau esofagiana, necroze; letalitatea este de circa 10% (3%-Bockus), si complicatiile majore apar la 20-30% (14%Bockus); este necesar sa fie utilizata de persoane bine antrenate.
Scleroterapia - injectarea se face paravariceal sau intravariceal dar de fapt cele doua sedii sunt concomitente; mecanismul opririi sangerarii este tromoza intravariceala si inflamatia perivariceala care diminua lumenul venei.
Ligatura varicelor cu benzi elastice - cea mai eficienta metoda de hemostaza variceala; are mare eficacitate in situatiile acute; nu da complicatiile scleroterapiei injectabile; dezavantajul major este costul ridicat.
TIPS ( transjugular - intrahepatic - portosistemic - shunt) - este pus sub control Rx. Scade rapid tensiunea in sistemul port; risc de colmatare si de agravare a encefalopatiei portale; este scumpa.
Chirurgical - shunturile si transplantul hepatic; terapia chirurgicala se impune cand terapia medicala sau endoscopica nu au avut eficacienta.
Tratamentul encefalopatiei hepatice
Trebuie identificati si tratati factorii precipitanti: HDS, infectia lichidului de ascita, alimentatia hiperproteica, etc.
Medicamentul de electie este lactuloza, un dizaharid care are cateva proprietati care au eficienta in tratamentul encefalopatiei hepatice. In primul rand este un laxativ usor tolerat - ce determina o buna evacuare a colonului. De asemenea determina transformarea florei de putrefactie in flora de fermentatie - faptul determinant scaderea productiei colonice de falsi neurotransmitatori si amoniac. O alta modalitate ce se adreseaza florei intestinale - si uneori concomitent infectiei spontane a lichidului de ascita este administrarea de antibiotice. Clasic se administra neomicina - care avea eficienta numai pe flora intestinala. La ora actuala chinolonele, norfloxacina , ciprofloxacina sunt considerate foarte eficiente atat pentru combaterea florei intestinale cat si pe germenii raspunzatori de infectia ascitei.
Pe termen scurt , cu o efcienta discutabila, este utilizarea de flumazenil (Anexate), un antidot de receptori centrali ai benzodiazepinelor.
Tratamentul sindromului hepatorenal
Nu exista un tratament eficient al sindromului hepatorenal. S-au folosit diverse scheme terapeutice pentru pacientii cu acest sindrom, dar beneficiile au fost minime sau nule. Administrarea de scurta durata a vasodilatatoarelor renale (prostaglandine, dopamina), a vasoconstrictoarelor sistemice si /sau combinarea acestora nu a dovedit nici un beneficiu in imbunatatirea functiei renale a acestor pacienti.
Teoretic tratamnetul ideal pentru pacientii cu sindrom hepatorenal ireversibil este transplantul hepatic intrucat permite atat vindecarea bolii hepatice cat si a disfunctiei renale.
Tromboza de vena porta
Ca si complicatie a cirozei hepatice, boala nu are un tratament curativ. La tromboza de vena porta ce survine ca fenomen singular se inceraca tromboliza.
Atunci cand boala este cronica sau este asociata altei conditii netratabile, taratmentul trombolitic - anticoagulant nu da rezultate. Ce este important de retinut este ca tromboza de vena porta nu constituie o contarindicatie pentu transplantul hepatic.
Tratammentul peritonitei bacteriene spontane
Terapia antibiotica trebuie initiata imediat ce s-a stabilit diagnosticul de infectie, fara cunoasterea anterioars a agentilor determinanti si a susceptibilitatii in vitro.
In tratamentul antibacterian terapia antibiotica trebuie initiata empiric la pacinetii cirotici cu PMN in LA > 250/mm3.
Terapia initiala empirica va acoperi spectrul bacteriilor gram negative aerobe din familia Enterobacteriaceelor si Streptococcus. Se vor folosi cefalosporine de generatia a 3-a- Cefotaxim, Ceftazidim. Doza de Cefotaxim va fi de 2g/12 ore. Se recomanda ajustarea dozelor la bolnavii cu insuficienta renala. Pacientii cu peritonita biliara spontana necomplicata pot primi Ofloxacin 400 mg/12 ore. Pefloxacina - singura sau in combinatie cu alte antibiotice orale- amoxicilina, cefadroxil duce in 87% la vindecare. Pentru cei ce dezvolta PBS sub tratament cu chinolone se recomanda Cefotaxim. Se vor evita aminoglicozidele ca antibiottice de prima linie.
Cel mai bun indicator al raspunsului favorabil este modificarea numarului de PMN in LA dupa 2 zile de tratament antibiotic, corelat cu valorile PMN initiale.
Nu exista un tratament eficient al sindromului hepatorenal. S-au folosit diverse scheme terapeutice pentru pacientii cu acest sindrom, dar beneficiile au fost minime sau nule. Administrarea de scurta durata a vasodilatatoarelor renale (prostaglandine, dopamina), a vasoconstrictoarelor sistemice si /sau combinarea acestora nu a dovedit nici un beneficiu in imbunatatirea functiei renale a acestor pacienti.
Teoretic tratamnetul ideal pentru pacientii cu sindrom hepatorenal ireversibil este transplantul hepatic.
Ciroza alcoolica
Consumul de alcool necesar aparitiei cirozei este foarte variabil. Un consum cu risc inalt pentru ciroza este consumul zilnic de peste 80g alcool pur timp de 10-20 de ani. Riscul cel mai inalt este determinat de cantitatea si de caracterul zilnic al consumului; tipul de alcool este mai putin important.
Numai 15-25% dintre marii alcoolici dezvolta ciroza hepatica, aceasta sugerand ca exista o conditionar multifactoriala a bolii. Femeile dezvolta boala la cantitati de 4-5 ori mai mici decat barbatii.
Prima leziune ireversibila din boala alcoolica de ficat este fibroza perivenulara definita histologic prin ingrosarea peretelui venelor centrolobulare Patogeneza fibrogenezei hepatice indusa de consumul cronic de alcool este speculativa si necesita continuarea studiilor experimentale.
Leziunea histologica specifica cirozei alcoolice (clasica ciroza Laennec), este remanierea arhitecturii hepatice de maniera micronodulara, in care procesul fibrotic este difuz si omogen.
Microscopic arhitectura hepatica este distorsionata prin cicatrici fibroase care formeaza benzi in spatiul periportal si perivenular, care obtureaza venele hepatice terminale. Adiacent septurilor se observa prezenta hialinului alcoolic. Se pot observa leziuni concomitente de steatoza si hepatita alcoolica. In mod gradat componenta infiltratului leucocitar trece de la neutrofilie la limfocite, plasmocite si macrofage.
Ciroza etanolica are adesea o perioada lunga latenta, 5 -15 ani, timp in care simptomatologia poate fi frusta. Tabloul clinic al cirozei etanolice nu este foarte diferit de al celorlalte forme etiologice. Manifestarile clinice cuprind un spectru larg de la forme asimptomatice in 10-20% din cazuri pana la tabloul clasic al bolii intalnit in majoritatea cazurilor care asociaza semne de ciroza hepatica cu stigmate de alcolism. Simptomatologia este rezultatul a 3 factori: hipertensiunea portala, insuficienta hepatocelulara si afectarea secundara alcolismului.
In ciroza avansata predomina manifestarile secundare hipertensiunii portale: varice esofagiene, splenomegalie, hipersplenism, ascita cu un tablou biologic clasic de ciroza (hiperbilirubinemie cu G GT crescutp cu sau fara FAL, TGO/TGP peste 2, hipoalbuminemie, crescterea globulinelor serice IgA si IgG, prelungirea timpului de protombina, trombopenie, anemie macrocitara.
Principalii factori de care depinde prognosticul in ciroza alcoolica sunt: continuarea sau intreruperea consumului de alcool si posibilitatea de reversibilitate a bolii in momentul diagnosticului.
Supravietuirea la 5 ani este foarte variabila, in functie de stadiul bolii si de intreruperea sau continuarea consumului de alcool. Ajunge la 90% la pacientii care nu prezinta icter, ascita sau sangerare si care raman abstinenti. In momentul cand apar complicatii majore - ca encefalopatia, hemoragia digestiva, sa - prognosticul se deterioreaza semnificativ.
Dezvoltarea carcinomului hepatocelular se intalneste la 5-15% din pacientii cu ciroza alcoolica.
Ciroza postvirala sau postnecrotica
Etiologia dominanta a cirozelor postnecrotice la ora actuala este virusul C si abia apoi infectia cu VHB si citomegalovirus (in special la imunodeprimati si alcoolici). Aparitia programelor de vaccinare impotriva VHB a redus si mai mult prevalenta cirozelor cu VHB.
In timp de doar 3-5% din infectatii cu VHB ajung la ciroza , 30-40% din cei infectati cu VHC dezvolta ciroza. De regula evolutia cirozei hepatice virale C este lenta fara semne clinice cel putin 10 ani de zile
De obicei diagnosticul de ciroza se pune in momentul decompensarii respectiv dupa apritia icterului sau prin depistarea ecografica a hepatocarcinomului multicentric
Prognosticul cirozei hepatice C este bun in faza compensata a bolii, cu o rata de supravietuire de 96% la 5 ani. Dupa constituirea cirozei, pacientii cu infectie persistenta activa cu virusul C au risc crescut de a dezvolta hipertensiune portala, insuficienta hepatocelulara sau hepatocarcinom.
In plus, infectia cu VHC este raspunzatoare in cea mai mare masura de dezvoltarea carcinomului hepatocelular.
Colangita sclerozanta primitiva (CSP)
Colangita sclerozanta este o hepatopatie cronica colestatica produsa de inflamatia cailor biliare intrahepatice (neobligatorie) si/sau extrahepatice (obligatorie), cu stenoze parcelare ale cailor biliare intrahepatice si aspect pseudo-diverticular finic al cailor biliare extrahepatice. Rezultatul final este fibroza extinsa pana la disparitia ductelor biliare.
CSP apare mai frecvent (peste 60% din cazuri) la pacientii de sex masculin, cu varsta cuprinsa intre 20-40 de ani, cu o prevalenta in populatia sanatoasa de aproximativ 7/100000 de locuitori.
Etiopatogenia colangitei sclerozante primitive nu este pe deplin elucidata pana in prezent. S-au facut numeroase supozitii legate de asocierea cu boli inflamatorii intestinale, sau cu alte boli cu mecanism imun care apar pe un teren predispus genetic prin prezenta antigenelor de histocompatibilitate HLA B8 si HLA DR3. Antigenul de histocompatibilitate HLA D8 este prezent atat la pacientii cu colita ulceroasa cat si la cei cu colangita sclerozanta primitiva, cu sau fara colita ulceroasa.
Cele mai multe date cunoscute pana in prezent sugereaza un mecanism imunologic ca mecanism patogenic principal implicat in producerea leziunilor din colangita sclerozanta primitiva tinta procesului imun fiind epiteliul canalelor biliare. Complexele imune circulante sunt in titru crescut in serul bolnavilor cu colangita sclerozanta primitiva si colita ulceroasa, comparativ cu cei care au doar colita ulceroasa. Afectarea hepatica concomitenta scade clearance-ul seric al complexelor imune circulante.
Nu se stie daca aceste modificari sunt secundare leziunilor biliare sau denota o alterare imunologica primitiva.
Leziunile histologice din stadiile mai avansate ale colangitei sclerozante primitive nu sunt specifice si apar si in alte boli insotite de colestaza cronica. Fibroza, initial portala si periportala se extinde apoi porto-portal, cu formare de noduli de regenerare si in final cu aspect histologic de ciroza biliara.
Tablou clinic. Debutul bolii este de regula insidios. Pana la 25% din pacienti sunt asimptomatici la debut. Singura manifestare la debut este doar biochimica: colestaza prelungita, respectiv cresterea moderata a fosfatazei alcaline cu durata de peste 3 (6) luni. Diagnosticul in acest stadiu este pus intamplator.
Semnele generale ale bolii sunt considerate nespecifice: astenie, icter, prurit, scadere ponderala, durere in hipocondrul drept. Aceste simptome nespecifice devin sugestive pentru diagnosticul de colangita sclerozanta primitiva in special atunci cand apar la un adult tanar.
Pe masura progresiunii bolii si aparitia icterului, manifestarile clinice respectiv icterul, febra, heptomegalia, sunt variabile si evolueaza paralel cu fluctuatiile drenajului biliar.
Uneori diagnosticul se pune tardiv in stadiul de ciroza hepatica sau chiar in momentul instalarii complicatiilor: hipertensiunea portala, ascita, ruptura de varice esofagiene sau insuficienta hepatica. O mare parte din cirozele considerate criptogenetice pot fi determinate de colangita sclerozanta primitiva.
Peste 70% din cazurile de colangita sclerozanta primitiva au fost diagnosticate la pacienti cu colita ulceroasa, chiar asimptomatici, dar cu probe hepatice constant modificate. Screening-ul pacientilor cu colita ulceroasa este util pentru depistarea activa a colangitei sclerozante primitive, aceasta deoarece incidenta bolii la acesti pacienti este relativ crescuta, apreciata la 2,5-7% din cazuri.
Explorarile diagnostice. Tabloul biochimic general este nespecific, de colestaza cronica, cu evolutie ondulanta.
Teste biochimice
Fosfataza alcalina moderat crescuta, peste 2-3xVN, peste 3-6 luni, este patognomonica dar nespecifica. Are evolutie ondulanta in functie de drenajul biliar.
Transaminazele sunt moderat crescute, de regula sub5xVN. Valori mai mari pot sugera o afectare hepatica concomitenta, secundara colestazei extrahepatice sau de alta etiologie (virala, alcoolica).
Bilirubina este crescuta, dar si ea prezinta valori ondulante, care evolueaza paralel cu permeabilitatea arborelui biliar. Cresterea bilirubinei peste 10 mg% insotita de hepatomegalie este un factor de prognostic nefavorabil.
Modificarile imunologice sunt nespecifice bolii.
Majoritatea pacientilor au hipergamaglobulinemie, in peste 50% din cazuri de tip Ig M. Anticorpii anti-mitocondriali lipsesc. Alti autoanticorpi au fost depistati in titru redus si inconstant, in functie de sensibilitatea tehnicilor utilizate. Cei mai frecventi sunt anticorpii antinucleari, prezenti in aproximativ 70% din cazuri.
3. Examene imagistice sunt obligatorii pentru sustinerea diagnosticului Echografia este o investigatie preliminara obligatorie de excludere a altor cauze de colestaza prin obstructie mecanica.
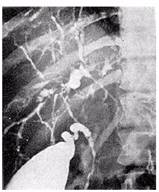
Imaginea . Colangiografia arata stricturi difuze intra- si extrahepatice la un pacient cu CSP (adaptat din Pasha TM, Linclor KD: Diagnosis and Therapy of Cholestatic Liver Disease. Med Clin North Am 80:1005, 1996.)
Metoda de electie este colangiografia endoscopica retrograda. Aspectele imagistice tipice sunt stenozele biliare multifocale (extra si intrahepatice), cu imagine pseudodiverticulara a caii biliare principale. Stenozele initial mici (intre 0,5-2cm) alterneaza cu ducte biliare de dimensiuni normale sau usor dilatate cu aparitia de stenoze extinse si confluente ale intregului arbore biliar. Disparitia cailor biliare subsegmentare da aspectul intrahepatic de "arbore mort", fara ramificatii, apare tardiv in evolutia bolii.
Modificari identice colangiografice pot sa apara si in colangitele biliare secundare unor afectiuni biliare: litiaza bilara, traumatisme chirurgicale ale arborelui biliar (altele decat colecistectomia), anomalii congenitale ale cailor biliare, colangiopatia asociata cu sindromul imunodeficientei dobandite, infectii biliare cu diverse microorganisme (criptococus, criptosporidium, cytomegalovirus), injectarea intrahepatica de fluoxiuridina sa.
Este considerata semnificativa asocierea frecventa dintre colangita sclerozanta primitiva si carcinomul de cai biliare (colangiocarcinomul). Daca la explorarea imagistica se observa o formatiune polipoida, cu stenoze si dilatare de cai biliare suprastenotic, aspectul este inalt sugestiv pentru colangiocarcinom.
Examenul histopatologic nu este obligatoriu pentru diagnosticul de colangita sclerozanta primitiva El este util pentru stadializarea bolii
Aspecte colangiografice tipice (vezi explorare imagistica).
Aspecte clinice si biochimice compatibile cu leziunile histologice sugestive.
Prezenta colangitei biliare secundare:
Litiaza biliara (daca nu este secundara colestazei);
Traumatisme chirurgicale ale arborelui biliar (altele decat colecistectomia simpla);
Anomalii congenitale ale cailor biliare;
Colangiopatia asociata cu sindromul imunodeficientei castigate;
Stricturi biliare ischemice;
Neoplasme de cai biliare (daca diagnosticul de colangita sclerozanta primitiva nu a fost pus anterior);
Expunere la toxice ale ductelor biliare prin injectare intrahepatica (floxiuridina, formalina, thiobendazol etc.);
Boala hepatica concurenta (ciroza biliara primitiva, hepatita activa, hepatita colestatica).
Diagnosticul diferential. Formularea diagnosticului pozitiv de colangita sclerozanta primitiva presupune in primul rand excluderea colangitelor sclerozante secundare.
Diagnosticul diferential al colangitei primitive se face in primul rand cu ciroza biliara primitiva, boala care afecteaza caile biliare intrahepatice cu colestaza intrahepatica secundara, similar colangitei sclerozante primitive.
Aceasta boala se asociaza frecvent cu alte boli autoimune, in special cu colita ulceroasa. Asocierea colangitei sclerozante primitive cu hepatita autoimuna este incomplet elucidata pana in prezent.
Evolutia. Evolutia colangitei sclerozante primitive este cronica progresiva, spre ciroza biliara, stadiul final al bolilor colestatice cronice, si este marcata de prezenta colestazei si complicatiile ei.
Boala are caracter ondulant, perioadele de remisiune alternand cu episoade de evolutie si agravare. Unii pacienti raman asimptomatici multi ani. Altii dezvolta icter intens, cu insuficienta hepatica si exitus in cateva luni.
Complicatii. Principalele complicatii ale bolii sunt cele datorate colestazei prelungite , cirozei sau colitei ulceroase.
In momentul instalarii cirozei hepatice pot sa apara complicatiile specifice acesteia (hipertensiunea portala, insuficienta hepatica, sau sangerare din varice esofagiene, peritonita bacteriana spontana, este o complicatie mai frecventa in stadiul de ciroza decompensata vascular comparativ cu cirozele de alte etiologii, consecinta a sepsei biliare si colangitei). In aceste situatii este indicata decontaminarea intestinala " la long" prin antibiotice specifice.
Riscul aparitiei colangiocarcinomului la pacientii cu colangita sclerozanta primitiva este intre 4-10%. Asocierea colangitei sclerozante primitive cu colita ulceroasa creste incidenta tumorilor de cai biliare de pana la treizeci de ori comparativ cu populatia generala.
Aparitia angiocolitei spontane, in afara drenajului biliar chirurgical, ridica suspiciunea unei obstructii biliare mecanice: litiaza biliara sau colangiocarcinom.
Litiaza biliara apare in colangita sclerozanta primitiva in peste 30% din cazuri.
Pronostic. Durata medie de supravietuire variaza intre 7-12 ani din momentul diagnosticului. Este mai lunga la pacientii asimptomatici, chiar in prezenta cirozei hepatice. Nu s-au descoperit indicatori fermi de prognostic legati de varsta, sex, leziunea hepatica, teste biochimice.
Principii generale de tratament. Tratamentul este medical, endoscopic si chirurgical. Nu exista tratament specific, singurul eficient este transplantul hepatic.
Terapia endoscopica consta din dilatatii cu balonas si montare de stenturi endoscopic sau sub ghidaj radiologic.
Tratamentul chirurgical: Terapia chirurgicala se practica la pacienti cu colangita sclerozanta primitiva in forma usoara sau moderata cu stricturi pe ductele biliare comune bilateral, la bifurcatia biliara sau canalul hepatic comun. Chirurgia biliara desi utila face transplantul hepatic mai dificil de executat si de aceea este abandonata in favoarea manevrelor nechirurgicale: dilatatii cu sonda cu balonas.
Tratamentul chirurgical consta din coledocoenterostomie, hepatojejunostomie, proctocolectomie pentru complicatiile colitei ulceroase.
Ciroza biliara primitiva (CBP)
Se caracterizeaza prin procese inflamatorii crronice localizate la nivelul canal;elor biliare mici intrahepatice. Initial se dezvolta ca si colangita obstructiva nesupurativa cronica si apoi ca ciroza biliara.
Cauza. Neclara. Mecanismul de producere pare sa fie imun. Baoala este asociata cu numeroase boli cotate ca fiind autoimune: sindr CREST( acronim de la calcinoza, fen Raynaud, dismotilitate esofagiana, sclerodactilia , telangiectazia.), sindr sicca, tiroidita autoimuna. La peste 90% din cauzri se deceleaza autoanticorpi antimitocondriali circulanti tip IgG. Acesti AA vizeaza proteine membranare mitocondriale - de fapt enzime implicate in procese metabolice: complexul priruvat dehidrogenazelor, complexul alfacetoacid dehidrogenaza, alfa cetoglutarat dehidrogenaza. Cel mai important autoantigen descoperit in CB primitiva este 74-kDa E2 care apartine complexului piruvat dehidrogenazelor. Cb primiitiva se mai caracterizeaza printr-un nivel seric ridicat de Ig M si crioproteine - care pot forma complexe imune circulante la 80-90% din pacienti.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 3710
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved