| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Rezectia gastrica este interventia chirurgicala prin care se realizeaza indepartarea a 2/3 distale din stomac (3/5 din cel dilatat); in segmentul indepartat se include si segmentul juxtapiloric al primei portiuni a duodenului.
La 21 ianuarie 1881, la Viena, Christian Albert Theodor Billroth, a realizat cu succes prima rezectie gastrica pentru cancer. Bontul gastric a fost anastomozat direct cu duodenul, operatia fiind cunoscuta sub denumirea de gastrectomia Billroth I. La 15 ianuarie 1885, Billroth a realizat prima gastrectomie in care bontul gastric si duodenul au fost inchise, restabilirea tranzitului realizandu-se prin gastro-jejunostomie anterioara. Acest tip de interventie a ramas in literatura sub denumirea de Billroth II (7).
Stomacul este portiunea cea mai dilatata a tubului digestiv subdiafragmatic. Are forma literei J, cu o portiune verticala mai lunga si o portiune orizontala mai scurta. Stomacul se gaseste in prelungirea esofagului la nivelul cardiei si se continua cu duodenul la nivelul sfincterului piloric. Prezinta doua fete, anterioara si posterioara si doua margini, dreapta (mica curbura, concava) si stanga (marea curbura, convexa). Are o lungime de 25 cm, latimea maxima intre doua curburi de 12 cm si o distanta intre cele doua fete de 8 cm; capacitatea sa este de 1300 cmc. Se gaseste situat in etajul supramezocolic, in loja gastrica, delimitata in sus de diafragm, anterior de peretele abdominal, inferior de colon cu mezocolonul transvers, la dreapta de loja hepatica si posterior de loja pancreatica. Mijloacele de fixare sunt: continuitatea cu esofagul si duodenul, pediculii vasculonervosi, epiploonul gastro-hepatic, gastro-colic, gastro-splenic si ligamentul gastro-frenic.
Portiunea verticala, mai voluminoasa, dilatata sacular, cuprinde 2/3 din stomac si este impartita in: zona cardiala, de 4 cm, care corespunde cardiei si contine glande cardiale; fundusul (fornixul) situat deasupra orizontalei care trece prin cardia; corpul gastric, situat sub aceasta orizontala pana la verticala care continua mica curbura la nivelul unghiului.
Portiunea orizontala, numita si pilorica, este mai ingusta, de forma tubulara si cuprinde treimea distala a stomacului. Se intinde de la verticala care continua mica curbura pana la pilor, marcat de vena prepilorica. Aceasta portiune are doua segmente: antrul piloric (vestibulul), usor dilatat si canalul piloric, cilindric, ingust si scurt de 3-5 cm.
Stomacul se gaseste in etajul abdominal superior si corespunde epigastrului si hipocondrului stang, fiind ascuns de bolta diafragmatica si de ficat. Fata anterioara, chirurgicala, are o portiune toracica, care corespunde spatiului semilunar al lui Traube si o portiune abdominala, acoperita de ficat, peretele anterior al abdomenului in triunghiul Labbe (delimitat de cartilajul costal IX drept, IX stang, xifoid). Fata posterioara a stomacului formeaza peretele anterior al bursei omentale si are raporturi cu pancreasul corporeal, artera splenica, polul superior al rinichiului stang, suprarenala stanga, splina, mezocolonul transvers. Mica curbura are o portiune orizontala si una verticala, care se intalnesc la nivelul unghiului; ofera insertie micului epiploon si constituie un veritabil hil al stomacului deoarece pe ea se gaseste arcada micii curburi, nervii vag anterior si vag posterior. Mica curbura corespunde lobului caudat, aortei, trunchiului celiac si plexului solar si delimiteaza regiunea celiaca a lui Luschka. Marea curbura are raporturi cu colonul transvers, de care este legata de epiploonul gastro-colic, in care se gaseste la distanta de 1 cm arcada marii curburi si cu splina, de care este legata prin epiploonul gastro-colic, in care se gasesc artera gastro-epiplooica stanga si vasele scurte.
Peretele gastric, gros de 3 mm, are o tunica seroasa, una musculara (formata din fibre longitudinale, circulare si oblice), o tunica submucoasa si una mucoasa.
Arterele stomacului provin din trunchiul celiac. Pe mica curbura se gaseste arcada micii curburi, dubla, formata din anastomoza arterei pilorice, ram din hepatica cu artera coronara, ram din trunchiul celiac. Arcada marii curburi, situata la 1 cm de aceasta, este formata din anastomoza arterei gastro-epiplooice drepte, ram din gastro-duodenala si artera gastro-epiplooica stanga, ram din artera splenica. In zona fundusului gastric se cateva artere gastrice scurte care iriga fornixul.
Venele urmeaza un traiect, in general paralel cu cel al arterelor, si sunt tributare venei porte. Vena coronara si vena pilorica se varsa direct in vena porta. Venele gastro-epiplooica stanga si gastrice scurte se varsa in vena splenica. Vena gastro-epiplooica dreapta se varsa in vena mezenterica superioara. In regiunea cardiei, vena coronara si venele esofagiene inferioare realizeaza o importanta anastomoza porto-cava. Microcirculatia peretelui gastric are importanta in stabilirea circulatiei colaterale dupa ligatura pediculilor vasculari in interventiile chirurgicale, stomacul putand fi folosit ca grefon in esofagoplastie.
Limfaticele sunt dispuse in trei retele, mucoasa, seroasa si subseroasa, prin care limfa este drenata spre primele relee ganglionare. Dupa scoala japoneza, stomacul are 16 grupuri de limfonoduli, dispuse in 4 statii:
statia N1 cuprinde grupurile paracardial drept (1) si stang (2), al micii curburi (3), al marii curburi (4), limfonodulii suprapilorici (5) si subpilorici (6);
statia N2 cuprinde limfonodulii situati pe artera coronara (7), pe artera hepatica comuna (8), ai trunchiului celiac (9), ai hilului (10) si ai arterei splenice (11);
statia N3 cuprinde limfonodulii ligamentului hepato-duodenal (12), retroduodenopancreatici (13), cei de la originea arterei mezenterice superioare (14);
statia N4 include limfonodulii de la originea arterei colice medii (15) si cei lomboaortici (16).
Nervii provin din nervii vagi si din plexul celiac (simpatic). Trunchiul vagal anterior(vag stang) da 4-10 ramuri gastrice, inclusiv nervul principal anterior al micii curburi Latarjet si 2-4 ramuri hepatice pentru ficat, vezicula biliara si pilor. Trunchiul vagal posterior da ramuri gastrice, din care una mai importanta (nervul principal posterior al micii curburi), si ramuri celiace pentru plexul celiac. Inervatia simpatica provine din nervii splanhnici, care ajung la plexul celiac, de unde pornesc ramuri periarteriale spre stomac.
Duodenul este prima portiune fixa a intestinului subtire; este situat profund pe coloana vertebrala. Este inconjurat de colonul transvers. Are forma de potcoava, cu concavitatea orientata in sus si spre stanga, in care patrunde capul pancreasului. Incepe la nivelul pilorului, corespunzator vertebrei L1, se indreapta in sus si spre dreapta pana la nivelul coletului vezicular, unde formeaza genunchiul superior. De aici descinde de-a lungul capului pancreasului, culcat pe vertebrele L2-L3, pana la polul inferior al rinichiului drept, unde se recurbeaza formand genunchiul inferior. In continuare, se indreapta transversal peste vertebra L4, apoi urca pe flancul stang al coloanei, sub mezocolonul transvers pana la unghiul duodeno-jejunal. Duodenul are, astfel, patru portiuni: prima portiune superioara, subhepatica, se intinde de la pilor la genunchiul superior; a doua portiune, descendenta, tine de la genunchiul superior la cel inferior; a treia portiune, orizontala, prevertebrala; a patra portiune, ascendenta.
Prima portiune a duodenului are patru fete si prezinta urmatoarele raporturi: fata anterioara vine in raport cu lobul patrat al ficatului si coletul vezicular; fata posterioara este incrucisata de coledoc, vena porta si artera gastro-duodenala si corespunde vestibulului bursei omentale; fata superioara ofera insertie epiploonului gastro-hepatic si delimiteaza in jos hiatusul lui Winslow; fata inferioara vine in raport cu capul pancreasului si cu marele epiploon. Prima portiune a duodenului are un segment initial mobil, inconjurat de peritoneu, bulbul duodenal (notiune radiologica) si un segment postbulbar fix, delimitat de artera gastro-duodenala.
Prima ansa jejunala, care continua unghiul duodeno-jejunal, este situata pe flancul stang al coloanei vertebrale. Spre deosebire de duoden, prezinta deja un mezou care ii permite o mobilizare suficienta.
Mezocolonul transvers leaga colonul transvers de peretele abdominal posterior. Acesta se fixeaza pe colon la nivelul teniei superioare. Radacina sa trece peste polul inferior al rinichiului drept, a doua portiune a duodenului, capul pancreasului, marginea anterioara a corpului pancreasului, fata anterioara a rinichiului stang. Mezocolonul transvers contine nervi, vase de sange si limfatice (artera colica medie, arcada Riolan) si inchide in jos bursa omentala.
Obiectivele rezectiei gastrice pentru ulcer erau: obtinerea unui stomac hiposecretor si hipoacid; pastrarea unui rezervor gastric; indepartarea leziunii ulceroase sau a altor leziuni benigne; prevenirea recidivelor (3).
Principiile rezectiei gastrice sunt:
rezectia gastrica face parte din interventiile care au caracter de radicalitate, indicate pentru ulcerul gastric si, mai rar, pentru ulcerul duodenal; astazi aceasta interventie se practica din ce in ce mai rar pentru aceasta indicatie;
pentru a fi corecta rezectia trebuie sa cuprinda 2/3 distale din stomac intinzandu-se spre dreapta pana la zona fixa din prima portiune a duodenului si spre stanga pana la linia care uneste locul in care coronara abordeaza stomacul pe mica curbura si locul de anastomoza dintre cele doua artere gastro-epiplooice pe marea curbura;
restabilirea continuitatii digestive se efectueaza in functie de conditiile locale, prin anastomoza gastro-duodenala (de preferat) sau gastro-jejunala;
de obicei, rezectia include si ulcerul, rareori, acesta nu poate fi totusi ridicat si se lasa pe loc, rezectia fiind in aceste conditii o rezectie de "excludere" (2).
Indicatiile rezectiei gastrice sunt reprezentate de:
1. ulcerul gastric si duodenal
indicatii absolute - ulcer gastric si duodenal calos perforat, ulcer gastric si duodenal angioterebrant hemoragic, stenozele gastrice si piloro-duodenale ulceroase, ulcere vechi penetrante in organele vecine, care nu raspund la tratament medical corect;
indicatii relative - ulcere gastrice si, mai rar, duodenale, care nu raspund la tratament medical antiulceros si de eradicare a Helicobacter pylori;
indicatii speciale - ulcere duble gastrice sau duodenale (ulcere "in oglinda" sau bipolare), ulcer postbulbar, ulcere gastrice sus situate, ulcere recidivate postoperator, fistule gastro-jejuno-colice dupa GEA;
2. tumori benigne - polipoza gastrica difuza, polipi multipli hemoragici sau cu suspiciune de malignizare, fibrom, angiom gastric, schwannom gastric;
3. unele leziuni traumatice sau posttraumatice - rupturi gastrice, stenoze gastrice postcaustice cu esofag indemn;
4. cancerele gastrice antrale incipiente, la care se adauga ablatia marelui epiploon, limfadenectomie si montaj gastro-jejunal
Contraindicatiile rezectiei gastrice se refera la situatiile cand se poate efectua o interventie nemutilanta pentru ulcer gastric si duodenal. Fiind o interventie de amploare, rezectia gastrica nu este indicata la bolnavi cu deficite biologice avansate. Rezectia pentru ulcer este contraindicata la tineri, adolescenti si copii, la care poate determina tulburari de crestere si la femei. Exista o serie de conditii anatomice (ulcere juxtapapilare, jos situate) care, de asemenea, fac din rezectia gastrica o interventie riscanta.
Pregatirea preoperatorie este scurta si energica pentru bolnavii operati in urgenta cu ulcer complicat:
pentru ulcerul perforat sunt necesare analgezice, sonda de aspiratie si reechilibrare hidroelectrolitica;
pentru ulcerele hemoragice se impune refacerea masei sangvine concomitent cu hemostaza chirurgicala;
Bolnavii cu stenoza pilorica necesita reechilibrare hidro-electrolitica, acido-bazica, sanguina si proteica.
Se prefera anestezia generala cu intubatie orotraheala, care asigura un confort chirurgical crescut si siguranta in desfasurarea interventiei.
Alaturi de trusa pentru interventii abdominale mari este necesar si un instrumentar special format din pense coprostatice, pensa Lane-Thomas pentru anastomoza gastro-jejunala, staplere liniare, ace de sutura intestinala cu fire speciale, pense fine de disectie, aspirator.
Pacientul este asezat in decubit dorsal, cu un tub sub baza toracelui, cu membrele superioare in abductie. Chirurgul sta la dreapta bolnavului cu un ajutor in fata sa si cu al doilea ajutor in dreapta sa.
Rezectia gastrica 2/3 tip Pean-Billroth I pentru ulcer peptic
Se practica laparotomie mediana xifo-ombilicala. Explorarea corecta a cavitatii peritoneale cu evidentierea leziunii va decide indicatia de executare a rezectiei gastrice 2/3 cu anastomoza gastro-duodenala tip Pean-Billroth I.
Primul timp al interventiei il constituie eliberarea marii curburi gastrice. Pentru a pune in tensiune epiploonul gastro-colic operatorul trage de stomac in sus cu mana stanga, iar ajutorul tractioneaza colonul transvers in sens opus. Se patrunde in cavitatea retrogastrica printr-o zona avasculara si, din aproape in aproape, cu ajutorul penselor si a ligaturilor, se ligatureaza si sectioneaza cat mai aproape de stomac vasele care pornesc din arcada marii curburi perpendicular spre stomac. Se elibereaza toata zona care este interesata de rezectie, de la vasele scurte ale epiploonului gastro-splenic pana la marginea inferioara a primei portiuni a duodenului sub nivelul ulcerului. Eliberarea epiploonului gastro-colic este mai dificila juxtapiloric (Fig. 1).
Se trece la eliberarea micii curburi si a marginii superioare a duodenului prin disocierea din aproape in aproape a micului epiploon in pediculi mici si, prin ligatura vaselor pilorice, razant cu marginea superioara a duodenului juxtapiloric (Fig. 2).
Folosind stomacul drept tractor se elibereaza prima jumatate a duodenului prin ligaturi din aproape in aproape. Se repereaza cu doua fire tractoare duodenul care urmeaza a fi sectionat si se aplica o pensa coprostatica mica pe stomac. Urmeaza sectionarea duodenului perpendicular pe axul sau lasand o transa bine vascularizata, compatibila cu anastomoza gastro-duodenala. Daca este cazul se face hemostaza pe transa, se inspecteaza vizual si digital lumenul duodenului pentru a identifica o alta posibila leziune ulceroasa si papila. Bontul duodenal se acopera prin comprese. Dupa sectionarea duodenului, urmeaza ligatura si sectiunea vaselor coronare la nivelul la care acestea abordeaza mica curbura.
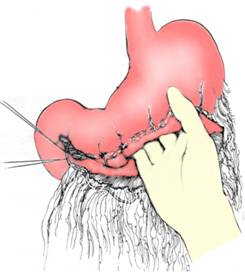
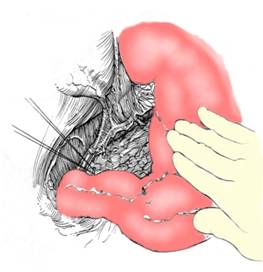
Fig. 1 - Eliberarea marii curburi gastrice (4)
Fig. 2 - Eliberarea micii curburi gastrice (4)
Urmatorul timp este prepararea transei gastrice. Se aplica doua fire de ata de reper la nivelul micii curburi, in portiunea verticala si la nivelul marii curburi sub epiploonul gastro-splenic restant dupa eliberare, fire care marcheaza linia de rezectie gastrica.
Se sectioneaza seromusculoasa pe peretele anterior pana la submucoasa, intre cele doua fire si se realizeaza hemostaza vaselor din submucoasa cu fire separate de ata 10, pe versantul proximal al viitoarei transe gastrice. Urmeaza incizia seromusculoasa a peretelui gastric posterior prin rasturnarea bontului gastric pe rebordul costal, cu hemostaza vaselor gastrice de la acest nivel. Linia de sectiune gastrica este oblica, aproape verticala. Se aplica o pensa de coprostaza pe stomac, imediat sub linia viitoarei sectiuni gastrice. Se deschide lumenul gastric la nivelul peretelui anterior, sub firele de hemostaza, si se aspira intreg continutul gastric. Se sectioneaza in continuare peretele stomacului in vecinatatea micii curburi sau in intregime.
Urmeaza inchiderea transei gastrice incepand de la mica curbura, pana obtinem lumenul gastric necesar anastomozei cu duodenul. Inchiderea transei gastrice poate fi executata in doua planuri (surjet de catgut, urmat de fire separate seromusculoase trecute la 5 mm distanta).
Anastomoza gastro-duodenala se executa termino-terminal in plan total unic, cu fire separate. Cu ajutorul firelor tractoare de pe extremitatile gurii gastrice, care urmeaza a fi anastomozata cu duodenul, se mobilizeaza transa gastrica spre cea duodenala (Fig. 3).
Daca duodenul are un lumen suficient de larg si orificiul este prea mic la nivelul lumenului gastric, se pot scoate 1-2 fire de pe transa gastrica. Daca lumenul duodenal este prea mic, se poate largi prin despicarea usoara a peretelui anterior.
Anastomoza gastro-duodenala incepe cu peretele posterior, de jos in sus sau de sus in jos sau de la mijloc, in functie de situatia locala. Firele se trec extramucos si se innoada, de preferinta, in afara lumenului. Se continua cu inchiderea transei anterioare intre firele comisurale tractoare care vor fi innodate in afara lumenului (Fig. 4). Comisura superioara a anastomozei se intareste cu un fir in U tip Mayo. Se controleaza etanseitatea suturii si digital permeabilitatea gurii. Epiploonul gastr-ocolic se poate ancora la marea curbura.
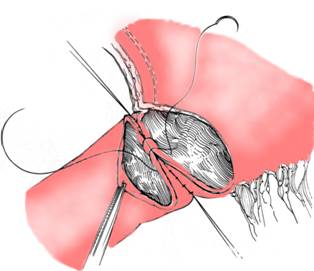
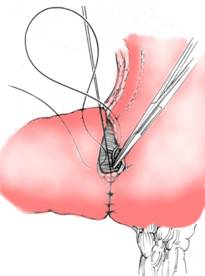
Fig. 3 - Rezectie gastrica 2/3 Billroth I - anastomoza gastro-duodenala plan posterior cu fire separate (4)
Fig. 4 - Rezectie gastrica 2/3 Billroth I - anastomoza gastro-duodenala plan anterior cu fire separate (4)
Dupa controlul final al hemostazei si instalarea unui dren subhepatic se inchide peretele abdominal in straturi anatomice.
Rezectia gastrica tip Reichel-Polya
Primul timp este laparotomia mediana supraombilicala, cu instalarea unui departator autostatic, dupa protectia peretelui cu campuri mici si instalarea unei valve in partea superioara a inciziei. Se exploreaza stomacul, pilorul, duodenul, colonul, mezocolonul transvers, prima ansa jejunala, ficatul, caile biliare si se evidentiaza leziunea.
Urmeaza eliberarea marii curburi si a duodenului. Pentru leziunile maligne, se practica decolare colo-epiplooica si ablatia marelui epiploon. Mai intai, se sectioneaza pars flacida a micului epiploon si se patrunde in cavitatea retrogastrica. Se decoleaza eventualele aderente de pe fata posterioara a stomacului si, introducand retrogastric indexul stang, se trage stomacul in sus, iar ajutorul tractioneaza colonul transvers in jos etaland astfel epiploonul gastro-colic. Incepand de la stanga liniei mediane, se sectioneaza progresiv, intre doua pense Kocher, ligamentul gastro-colic, mergand mai intai spre stanga pana la limita dintre cele doua artere gastro-epiplooice, unde se gaseste o zona avasculara. Se elibereaza apoi partea dreapta a marii curburi si marginea inferioara a duodenului mobil cu pense curbe fine. Se va elibera si fata posterioara a bulbului duodenal pana la artera gastro-duodenala pentru a avea material suficient pentru bont. Pentru eliberarea marii curburi, scheletizarea se face sectionand vasele intre doua ligaturi, una razant cu stomacul si alta la 1 cm distanta, fara a interesa arcada gastro-epiplooica. Ligaturile se fac pe pensa, cu ata.
Urmatorul timp este reprezentat de ligatura vaselor pilorice. O valva ridica ficatul si buza dreapta a plagii pentru a evidentia prin tractiune marginea superioara a primei portiuni a duodenului. La marginea superioara a duodenului se trece razant un fir sub vasele pilorice, la 2 cm la dreapta pilorului, apoi se trece un alt fir la distanta, intre care se sectioneaza pediculul piloric. Se elibereaza apoi duodenul pana sub ulcer, cu atentie pentru a nu leza coledocul, care, normal, trece indaratul primei portiuni a duodenului, la doua laturi de deget de pilor.
Un timp important este sectionarea si inchiderea bontului duodenal. Se aplica o pensa hemostatica, cu brate lungi, fara dinti, sau un strivitor Mayo, de jos in sus, pe duoden, la 1 cm spre dreapta de pilor si se strange lent; deasupra se aplica o alta pensa pe pilor, apoi se sectioneaza duodenul intre ele, razant cu pensa inferioara, dupa izolarea campului cu doua comprese mari. Exista mai multe procedee de infundare a bontului duodenal: in bursa, pe pensa, sutura pe bont deschis sau sectionare cu staplerul.
Infundarea in bursa a bontului duodenal convine cazurilor in care duodenul este normal si exista stofa suficienta, ca in cazul cancerului antral. Dupa eliberarea duodenului mobil, se trece un fir de bursa sub pilor; la 1,5 cm de pilor se trece un al doilea fir de bursa seromusculos, circumferentiar. Se aplica o pensa pe pilor, se strange primul fir de bursa si se sectioneaza duodenul intre ele. Transa de sectiune se dezinfecteaza cu Betadina. Se rastoarna bontul gastric pe rebordul costal. Se aplica doua pense Chaput pe duoden, sub al doilea fir de bursa, dupa care se infunda bontul in bursa care se strange progresiv (Fig. 5). Sectionarea duodenului cu staplerul este o metoda sigura si rapida de inchidere a bontului duodenal.
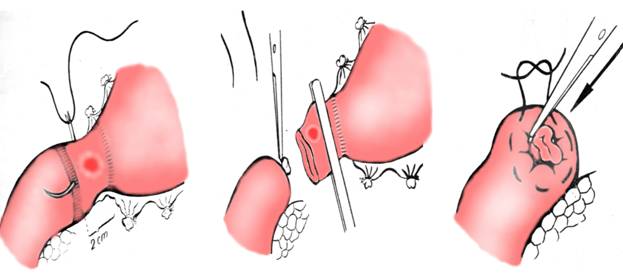
Fig. 5 - Rezectie gastrica 2/3 Billroth I, inchiderea bontului duodenal: fir transfixiant pentru ligatura duodenului (stanga); sectiunea duodenului intre firul de ligatura si o pensa aplicata pe bontul gastric (centru); infundarea bontului duodenal in bursa (dreapta) (1)
Inchiderea bontului duodenal pe pensa se poate face dupa doua procedee: Mayo si Butureanu. In procedeul Mayo se trece un fir de ata seromuscular in "U", alternativ de o parte si de alta a transei de sectiune duodenala, in jurul pensei inferioare, de jos in sus. Se scoate pensa si, apucand capetele firului, se innoada strangand progresiv. Deasupra acestui plan se face o bursa circulara de infundare si se protejeaza cu epiploon. In procedeul Butureanu se pleaca de la marginea superioara a primei portiuni a duodenului cu un surjet continuu si, cand se ajunge la marginea inferioara, se ridica pensa si se strange transa duodenala, dupa care se intoarce cu acelasi fir la punctul de plecare executand un surjet intrerupt. Cand se ajunge la punctul de plecare, se innoada firul.
Procedeul cu bont deschis consta in executarea a doua planuri de inchidere a bontului, cu fire separate realizate intre doua repere comisurale (Fig. 6).
Urmatorul timp este ligatura si sectiunea vaselor coronare. Pentru aceasta, se rastoarna stomacul pe peretele toracic, gest care pune in tensiune vasele coronare. La locul unde aceste vase abordeaza mica curbura, se ligatureaza si se sectioneaza vasele, precum si cele doua ramuri vasculare, anterior si posterior, pe peretele gastric. Pentru a le izola, se decoleaza pediculul pe deget cu o compresa, ca la sacul de hernie, se aplica doua pense curbe, se sectioneaza si se ligatureaza cu ata groasa.
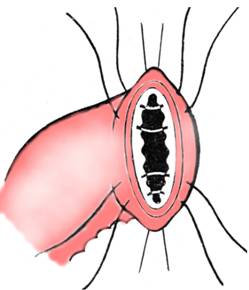
Fig. 6 - Rezectie gastrica 2/3 Billroth II- infundarea duodenului pe bont deschis cu fire separate extramucoase (1)
Daca este nevoie, se elibereaza marea curbura in completare pana la locul viitoarei sectiuni gastrice.
Se identifica prima ansa jejunala si se deschide mezocolonul transvers. Pentru aceasta, se basculeaza in sus marele epiploon si colonul transvers si, cu mana dreapta, se urmareste fata inferioara a mezocolonului pana la flancul stang al coloanei vertebrale si se prinde prima ansa jejunala imediat sub radacina mezocolonului. Se evidentiaza si se examineaza mezocolonul transvers prin transparenta; se practica o bresa verticala de 8 cm in mezocolon, la stanga liniei mediane, intr-o zona avasculara (la stanga arterei colice medii), bresa care se repereaza la cele doua extremitati cu doua pense Kocher pozitionate prin etajul supramezocolic. Se trece ansa jejunala prin bresa, iar colonul si epiploonul sunt reintegrate in abdomen.
Se fixeaza marginea dreapta a bresei mezocolice la fata posterioara a stomacului. Cu stomacul rasturnat pe rebord, se fixeaza unghiul posterior al bresei la mica curbura, sub ligatura vaselor coronare si unghiul anterior la marea curbura. Intre ele se mai trec fire, apoi se taie toate firele se taie.
Urmeaza anastomoza gastro-jejunala. Primul pas este pregatirea anstomozei. Se aduce prima ansa la fata posterioara a stomacului astfel incat partea aferenta (care "tine") sa vina la mica curbura sub tensiune slaba, la cativa milimetri distanta de linia de fixare a mezocolonului. Cele doua organe sunt apropiate cu o pensa speciala cu trei ramuri (Lane-Thomas) care nu trebuie sa stranga prea tare si nici sa nu fie aplicata pe marginea mezenterica a jejunului. Ansa jejunala trebuie bine intinsa pentru a sfincteriza gura.
Folosind un arc curb, se trec doua fire de ata seromusculare comisurale pentru fixare. Pe intestin, firele se trec mai aproape de marginea mezenterica. Se izoleaza campul operator cu doua campuri. Al doilea pas consta in realizarea surjetului sero-seros posterior simplu, care se executa intre cele doua fire comisurale incepand de la marea la mica curbura. Surjetul se realizeaza cu un ac drept si fir neresorbabil, ajutorul tragand acul cu o pensa Pean si tinand firul intins cu mana stanga. Odata surjetul simplu ajuns la mica curbura, se opreste si se innoada cu firul de reper pastrat. Pe jejun, sutura se face pe fata posterioara si nu pe marginea libera pentru a avea material suficient pentru anastomoza. Planul sero-seros posterior se poate realiza si cu fire separate. La 8 mm de planul seroseros, se sectioneaza de la o curbura la cealalta patura seromusculara a stomacului, care este bine intinsa. Daca nu se foloseste pensa Lane-Thomas, este necesara hemostaza vaselor din submucoasa gastrica.
Urmeaza sectionarea stomacului si a jejunului. Mai intai, se face o butoniera cu bisturiul, in mijlocul transei gastrice, apoi se continua sectiunea mucoasei cu foarfecele drept, dupa ce in prealabil s-a fixat o pensa de coprostaza, dupa aspirarea continutului bontului gastric.
Jejunul este deschis initial cu bisturiul, la 6-7 mm distanta de planul sero-seros, apoi cu foarfecele drept, in asa fel incat incizia sa fie paralela cu planul sero-seros si mai scurta decat incizia gastrica. La nevoie, se face hemostaza vaselor din peretele jejunal sectionat.
Se executa apoi surjetul total cu material resorbabil. Acest plan total se poate realiza cu fire separate inversate, cu surjet intrerupt inversat sau cu surjet intrerupt eversat.
Intre sutura seroasa si planul total nu trebuie sa se creeze un spatiu.
Cu un ac drept atraumatic cu catgut subtire sau alt material resorbabil se incepe surjetul de la marea curbura. Acul este tras de ajutor, iar firul este tinut bine intins tot de ajutor care scoate acul inapoia firului dupa fiecare impunsatura. Se ajunge la mica curbura si se continua planul total anterior, chirurgul tinand firul pe care il trece dinaintea acului dupa fiecare impunsatura, dupa care ajutorul trage acul. Ajungand la marea curbura, se innoada cu firul de plecare.
Atentie la planul anterior pentru ca cele doua transe sa ramane egale.
Urmeaza surjetul seros anterior, urmarea celui posterior, de la mica la marea curbura; chirurgul tine firul si are grija sa incarce mai mult din stomac decat din jejun (vezi Fig. 5, Fig. 6, Cap. Gastroenteroanastomoza).
Se ridica pensa de coprostaza si campurile.
Se controleaza hemostaza si permeabilitatea gurii de anastomoza.
Se fixeaza buza anterioara a bresei mezocolice la fata anterioara gastrica astfel incat anastomoza sa ramana in final submezocolica (Fig. 7).
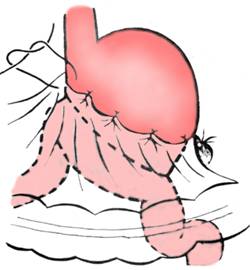
Fig. 7 - Rezectie gastrica 2/3 Billroth II - fixarea buzei anterioare a bresei mezocolice la fata anterioara a stomacului (1)
Ultimul timp este inchiderea peretelui abdominal cu drenaj subhepatic.
Este obligatoriu ca dupa fiecare timp septic sa se schimba manusile.
Rezectia gastrica 2/3 cu anastomoza gastro-jejunala se poate realiza foarte usor cu staplerul (Fig. 8, Fig. 9, Fig. 10).
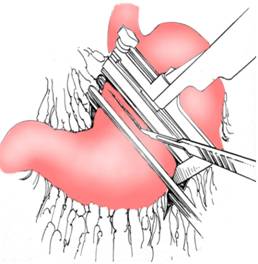
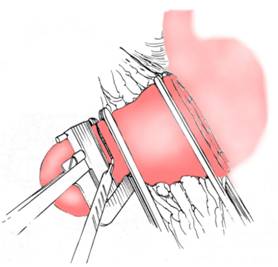
Fig. 8 - Rezectie gastrica 2/3 Billroth II - sectiune gastrica proximala cu aplicarea unui stapler liniar (4)
Fig. 9 - Rezectie gastrica 2/3 Billroth II - sectiune duodenala intre stapler si pensa coprostatica (4)
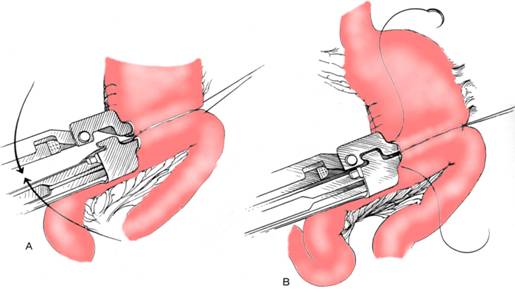
Fig. 10 - Rezectie gastrica 2/3 Billroth II - anastomoza gastro-jejunala cu staplerul liniar: A. introducerea bratelor staplerului; B. aplicarea agrafelor si sectiunea cu cutter-ul (4)
Rezectia gastrica cu anastomoza gastro-duodenala are o serie de avantaje: suprima timpul de inchidere a bontului duodenal; operatia se efectueaza numai in etajul supramezocolic, anastomoza termino-terminala fiind cea mai simpla; executata corect. nu se insoteste de tulburarile caracteristice montajului gastro-jejunal.
In afara montajului gastro-duodenal termino-terminal, sunt descrise variante care se utilizeaza rar in practica:
anastomoza gastro-duodenala termino-laterala cu mijlocul transei gastrice, dupa inchiderea partiala la nivelul ambelor curburi;
anastomoza gastro-duodenala termino-laterala, in care se inchide bontul duodenal cu fire separate, iar anastomoza se executa cu peretele anterior al duodenului, sub bontul duodenal suturat;
tehnica Horsley, in care anastomoza gastro-duodenala se executa cu segmentul superior al gurii gastrice spre mica curbura, orificiul duodenal fiind recalibrat printr-o incizie longitudinala pe fata anterioara a duodenului;
tehnica Jaboulay este o anastomoza termino-laterala efectuata intre intreaga gura gastrica si a doua portiune a duodenului, dupa inchiderea bontului duodenal.
In cazurile in care ulcerul duodenal, de obicei postbulbar, este penetrant in pancreas, se poate recurge la tehnica Dubois care presupune decolare duodeno-pancreatica Kocher, vagotomie tronculara, deschiderea duodenului in V cu varful in jos si lasarea pe loc a craterului ulceros; se identifica si, eventual, se cateterizeaza papila; anastomoza gastro-duodenala se executa cu fire separate, sutura gastro-duodenala posterioara fiind efectuata cu marginea externa a craterului ulceros si peretele posterior al duodenului, craterul ramanand inapoia suturii. Bontul gastric, bine mobilizat, ventuzeaza peretele anterior duodenal realizand o anastomoza sigura.
Anastomozele gastro-jejunale dau posibilitatea executarii a numeroase variante tehnice referitoare la inchiderea bontului duodenal, modul de realizare a anastomozei gastro-jejunale.
Dupa cum am mai descris, inchiderea bontului duodenal se poate efectua prin infundare in bursa: sutura cu fire separate, inversante intr-un singur plan; sutura cu dublu surjet; sutura pe pensa cu surjet; sutura incompleta cu fistula dirijata a bontului duodenal, situatii rare, in care bontul duodenal este precar si exista riscul aparitiei fistulei de bont.
Variantele practicate dupa rezectia gastrica cu anastomoza gastro-jejunala sunt:
procedeul Hofmeister-Finsterer, in care anastomoza se realizeaza numai cu jumatatea stanga a transei gastrice, jumatatea dreapta fiind inchisa cu fire separate sau cu surjet; este indicata in stenozele pilorice cu stomac dilatat;
procedeul Roux, in Y, in care se realizeaza o anastomoza gastro-jejunala termino-laterala dupa sectionarea primei anse jejunale la 20 cm de unghiul duodeno-jejunal si implantarea capatului proximal la 40 cm de anastomoza gastro-jejunala; trebuie insotit de vagotomie tronculara pentru a preveni ulcerul anastomotic (Fig. 11);
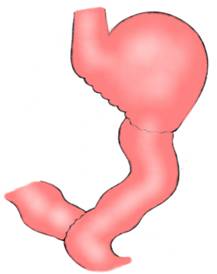
Fig. 11 - Rezectie gastrica 2/3 Billroth II - anastomoza gastro-jejunala termino-terminala in "Y" tip Roux (1)
tehnica Billroth II in care se realizeaza sutura in totalitate a bontului gastric, iar ansa jejunala se anastomozeaza cu peretele gastric anterior;
procedeul precolic (Kronlein) este indicat in caz de mezocolon scurt, retractat, care nu permite realizarea unei brese mezocolice; presupune mobilizarea precolica a ansei jejunale astfel incat ansa aferenta sa nu fie nici prea scurta ca sa comprime colonul, nici prea lunga, situatie in care este necesara o anastomoza Braun (3).
rezectia de excludere presupune lasarea pe loc a ulcerului duodenal. Excluderea se poate limita numai la ulcer, atunci cand se executa sectiunea duodenului deasupra ulcerului sau se limiteaza la excluderea pilorului cand se sectioneaza stomacul deasupra pilorului. Se insoteste obligatoriu de vagotomie tronculara si de jupuirea mucoasei antro-pilorice si a mucoasei duodenale pe cel putin 2 cm. Rezectia de excludere a ulcerului este indicata in ulcerul postbulbar jos situat, inchiderea duodenului realizandu-se in tesut sanatos. Rezectia de excludere a pilorului este indicata in ulcerele caloase penetrante in pancreas, jos situate, cu modificari inflamatorii importante si in ulcerele cu fistula coledoco-duodenala.
In ulcerele subcardiale se poate realiza o rezectie in scara tip Pauchet, care ridica leziunea, sau se lasa ulcerul pe loc (cu riscurile cunoscute) practicandu-se o rezectie de excludere tip Kelling-Madlener.
Exista multiple variante legate de sutura in sine (cu surjet sau cu fire separate, intr-un plan sau doua), cu sau fara ligatura vaselor din submucoasa, cu pensa Lane-Thomas.
Ar putea intra in discutie gastrectomia radicala subtotala indicata in cancerul gastric de pol inferior, cu respectarea unei zone de siguranta de 8-10 cm deasupra tumorii. Interventia cuprinde ablatia marelui epiploon si a teritoriului limfatic aferent (evidare ganglionara statiile 3-12). Este necesara ablatia pediculului coronar, cu ligatura arterei coronare la origine si ligatura vaselor gastro-epiplooice stangi la originea arterei splenice. In aceste conditii, linia de sectiune gastrica porneste subcardial de la mica curbura la epiploonul gastro-splenic. Uneori, datorita asigurarii unei limite de securitate proximala, este necesar ca nivelul sectiunii gastrice sa se deplaseze in sus, in teritoriul vaselor scurte sau la nivelul fornixului, ceea ce defineste o gastrectomie subtotala inalta (Fig. 12, Fig. 13).
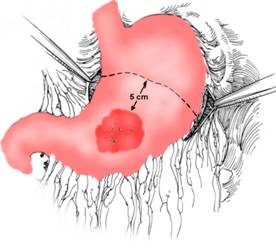
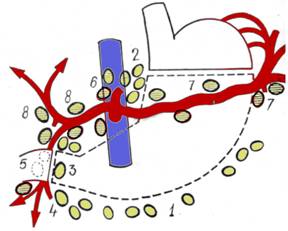
Fig. 12 - Gastrectomie radicala subtotala in cancer polar inferior; limita de securitate oncologica (4)
Fig. 13 - Gastrectomie radicala subtotala in cancer polar inferior: grupele ganglionare evidate (1)
Primul timp al operatiei il constituie decolarea colo-epiplooica, care incepe in portiunea mijlocie a colonului transvers; se realizeaza cu foarfecele si cu tamponul montat. Decolarea colo-epiplooica se continua cu separarea epiploonului gastro-colic de mezocolonul transvers patrunzand in cavitatea retrogastrica (Fig. 14, Fig. 15). Decolarea se face si spre stanga pana la duoden ligaturand pediculul gastro-epiplooic drept si ridicand ganglionii subpilorici. Spre stanga decolarea ajunge pana la pediculul splenic, cu ligatura pediculului gastro-epiplooic stang. Decolarea colo-epiplooica si mobilizarea epiploonului gastro-colic permit mobilizarea stomacului, care faciliteaza eliberarea eventualelor aderente de pe pancreas si ridicarea unor limfonoduli de pe artera pancreatico-duodenala. Se sectioneaza ligamentul gastro-hepatic cat mai aproape de ficat, se expune si se sectioneaza pediculul piloric eliberand complet prima portiune a duodenului. La nevoie, se ridica foita anterioara a pediculului gastro-hepatic, cu eventualii limfonoduli de la acest nivel.
Se sectioneaza duodenul la 2-3 cm de pilor si se controleaza evidarea limfonodulilor retropilorici. Se ridica peritoneul de pe marginea superioara a pancreasului, se identifica arcul arterei coronare, se ligatureaza artera la origine si se ridica limfonodulii coronarieni si celiaci lasand descoperite aorta, trunchiul celiac si ramurile sale. In regiunea subcardiala se sectioneaza intre ligaturi pediculul micii curburi si vasele cardiotuberozitare anterioare ridicand limfonodulii micii curburi si paracardiali. Pentru rezectia inalta este necesara eliberarea bontului gastric de aderentele posterioare. Restabilirea tranzitului se realizeaza prin anastomoza gastro-jejunala.
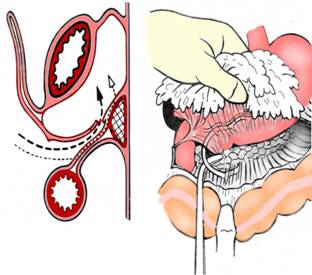
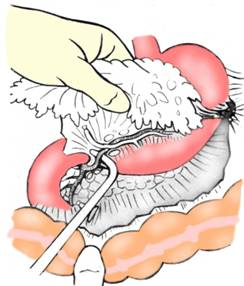
Fig. 14 - Gastrectomie radicala subtotala: schema indepartarii epiploonului gastro-colic (1)
Fig. 15 - Gastrectomie radicala subtotala: ligatura pediculului gastro-epiploic drept (1)
Sunt posibile, rezectia gastrica fiind o interventie dificila. Se pot intalni:
leziuni ale pediculilor vasculari (coronar, hepatic, splenic, colic), care apar in cursul disectiei, prin deraparea unor ligaturi, cu aparitia unor hematoame extensive;
leziunile CBP apar in caz de coledoc scurt congenital cu implantare in prima portiune a duodenului, coledoc scurtat prin evolutia unui ulcer calos postbulbar, in ulcerele penetrante in caile biliare, in fistulele coledoco-duodenale; leziunile CBP apar in cursul disectiei sau prin ligaturi transfixiante; recunoasterea intraoperatorie a acestor leziuni presupune sutura CBP, cu protezare pe tub Kehr sau executarea unei anastomoze bilio-digestive in conditii dificile, pe coledoc nedilatat; papila poate fi interesata in rezectiile pentru ulcer postbulbar calos, care retracta papila (coledoc scurtat), in ulcerele hemoragice juxtapapilare in care se face hemostaza in situ sau in timpul anastomozei gastro-duodenale tip Dubois; acest accident grav impune o serie de tehnici sofisticate pentru rezolvare;
exceptional, pot apare leziuni ale ficatului, colonului, sau se ajunge la anastomoze inadecvate prin dificultati in identificarea primei anse jejunale in montajul Polya.
Ingrijirile postoperatorii presupun plasarea unei sonde de aspiratie gastrica pana la reluarea tranzitului, reechilibrare hidroelectrolitica, analgetice, reluarea treptata a alimentatiei per os, mobilizare precoce, prevenirea complicatiilor pulmonare, monitorizarea drenajului si suprimarea acestuia in functie de cantitate si aspect.
Complicatiile pot fi imediate, precoce si tardive. Principale complicatie imediata o constituie hemoragia intraperitoneala prin deraparea unei ligaturi de pe un pedicul, de origine splenica sau hemoragia digestiva cu origine, frecvent, pe gura de anastomoza; hemoragia grava impune reinterventia pentru hemostaza.
Complicatiile precoce sunt: fistulele de bont, dezunirile anastomotice, abcesele subfrenice si icterul mecanic. Fistula de bont apare dupa anastomoza Reichel-Polya, a 4-a, a 6-a zi postoperator si se traduce prin exteriorizarea prin tubul de dren de bila si suc pancreatic; se poate inchide prin aspiratie si lavaj Tremolliere si administrarea de Sandostatin sau se poate rezolva operator prin fistula dirijata. Dezunirile anastomotice sunt rare, fiind intalnite, mai ales, dupa anastomoza Billroth I si impun, in functie de debit, aspiratia gastrica si aspiratia plagii sau reinterventie in caz de dezunire totala. Abcesul subfrenic este cea mai frecvent intalnita forma de peritonita localizata avand la origine o fistula de bont sau o dehiscenta anastomotica si impune, de regula, reinterventia pe cale clasica sau drenajul percutan ecoghidat. Icterul mecanic presupune o leziune biliara nedescoperita intraoperator si impune reinterventie cand CBP este suficient de dilatata.
Complicatiile tardive sunt, de tip ocluziv si au drept cauza aderentele postoperatorii sau o hernie retroanastomotica prin fixare incorecta a bresei mezocolice la bontul gastric.
Cuprind asa-zisul "sindrom al stomacului operat" care include: sindromul postprandial precoce (4% cazuri), tardiv (sindromul dumping) care apare dupa montajul gastro-jejunal; ulcerul recidivat postoperator; sindromul de ansa aferenta si sindromul carential complex Lambling; gastrita de bont, stomita, sindromul de stomac mic sau cancerul de bont gastric (la 15-20 de ani de la rezectie.
Mortalitatea este mica (sub 1%), morbiditatea postoperatorie 5%, iar rezultatele sunt bune sau foarte bune (Visick I-II) in 80% din cazuri. Prognosticul este favorabil.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 19585
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2026 . All rights reserved