| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Hemodializa
Date generale. Hemodializa este o metoda de tratament a bolii cronice de rinichi care consta in schimbul de apa si solviti intre sangele bolnavului si o solutie cu o compozitie in electroliti analoga celei a plasmei normale ( solutie de dializa sau dializant), printr-o membrana semipermeabila.[¹] (Figura 11.1) Porii membranei semipermeabile permit moleculelor de apa si solvitilor cu greutate moleculara mica sa treaca din sange in solutia de dializa dar solvitii cu greutate moleculara mare cum ar fi proteinele si elementele figurate ale sangelui sunt retinute in sange.[2] In timpul dializei sangele curge de-a lungul unei fete a membranei semipermeabile (sintetica sau semisintetica), in timp ce pe cealalta parte a membranei se deplaseaza in contracurent, solutia cristaloida ( lichidul de dializa).[3]
Obiectivele tratamentului prin dializa sunt:
Controlul nivelurilor serice ale unui numar limitat de substante
Mentinerea balantei hidrice si electrolitice
Corectarea acidozei metabolice
Sange Membrana
semipermeabila
Compartiment sangvin
|
|
|
Produsi Apa Electroliti toxici |
![]()
Compartiment
lichid de dializa
![]()

![]()
Fig.11.1 Reprezentare schematica a principiului derularii hemodializei - adaptata dupa Oxford Text Book - second edition, vol 3
Hemodializa se realizeaza cu ajutorul aparatului de dializa. Rinichiul artificial este dializorul care realizeaza epurarea sangelui, aflat intr-un circuit extracorporal, de substante toxice dializabile, de origine endogena sau exogena realizandu-se totodata o corectare a tulburarilor hidro-electrolitice si acido-bazice prezente le pacientul cu boala cronica de rinchi.[4]
Elementele sistemului de hemodializa sunt :
A) Circuitul sanguin extracorporal - asigura circulatia sangelui de la bolnav la dializor si de la acesta inapoi la bolnav, cu un debit de 200-400 ml/min. Elementele acestui circuit sunt urmatoarele:
a) Calea de abord vascular, reprezentata de fistulina arteriala cu care se punctioneaza fistula arterio - venoasa sau de ansa arteriala a cateterului cu dublu lumen prin care sangele patrunde in circuitul extracorporal.
b) LiNefropatii interstitiale acute arteriala este un tub din material plastic prin care sangele circula de la calea de abord vascular la dializor. Este numita linie arteriala pentru ca indeplineste functia unei artere artificiale, care alimenteaza cu sange rinichiul artificial (dializorul).
c) Dializorul (rinichiul artificial) este dispozitivul in care se produce dializa, prin schimburile de solviti si apa intre sange si solutia de dializa, prin porii membranei semipermeabile a dializorului.
d) LiNefropatii interstitiale acute venoasa este un tub din material plastic prin care sangele dupa ce a trecut prin dializor este returnat bolnavului. Se numeste linie venoasa pentru ca indeplineste functia unei vene artificiale, care dreneaza sangele din dializor si il returneaza pacientului prin fistulina venoasa.
e) Calea de abord vascular pentru returnarea sangelui din circuitul extracorporal poate fi fistulina venoasa cu care se punctioneaza fistula arterio venoasa sau ansa venoasa a cateterului cu dublu lumen.(Figura 11.1)
B) Circuitul solutiei de dializa. Aparatul de hemodializa asigura prepararea solutiei de hemodializa (dializantul) cu o anumita compozitie si concentratie in electroliti, cu o anumita temperatura, precum si circulatia acestei solutii prin dializor, cu un debit reglabil (aproximativ 500-500 ml/min).[4] Solutia de dializa reprezinta o solutie apoasa care contine principalii electroliti serici: sodiu, potasiu, calciu, magneziu, clor, bicarbonat astfel incat riniciul artificial sa poata inlocui functiile rinichiului normal de mentinere a echilibrului hidro-electrolitic si acido-bazic.[9]
|
|
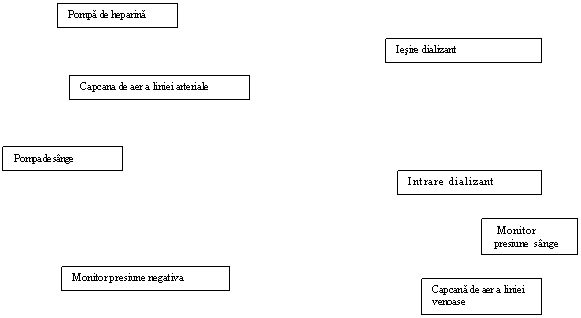
Figura 11.2 Schema circuitului sangvin in hemodializa - adaptata dupa N Ursea - Rinichiul artificial, 1997 [9]
Fenomenele fizico-chimice ale dializei. Dializa reprezinta totalitatea schimburilor care au loc intre sange si solutia de dializa, separate prin membrana semipermeabila a dializorului.
Directia in care solvitii si apa sunt transferate prin porii membranei intre cele doua solutii si volumul acestor schimburi sunt generate de trei fenomene fizico-chimice: difuziunea, ultrafiltrarea
si osmoza. La acestea se adauga un al patrulea fenomen, adsorbtia unor substante la nivelul membranei dializorului. [4] Difuziunea - procesul cel mai important - consta in trecerea solvitilor din compartimentul cu concentratie mai mare in cel cu concentratie mai mica. Rata difuziunii este
direct proportionala cu: gradientul de concentratie de-a lungul membranei, suprafata membranei si coeficientul de transfer de masa. La nivelul membranei dializorului solvitii pot trece, in functie de directia gradientului lor de concentratie fie din sangele pacientului catre solutia de dializa (ex.ureea, creatinina), fie invers (ex. bicarbonat).[5]
Transportul convectiv (ultrafiltrarea) este procesul prin care solvitii traverseaza membrana dializorului in cadrul procesului de transport al apei. Rata convectiei se masoara prin coeficientul de selectie S ( sieving coefficient) care variaza intre 0 ( pentru solvitii care nu trec prin membrana - albumina, elemente figurate ale sangelui) si 1 ( pentru solvitii care trec liber prin membrana - uree, creatinina, electroliti). Ultrafiltrarea realizeaza eliminarea excesului de apa din compartimentul intravascular al pacientului prin intermediul membranei semipermeabile a dializorului. [5]
Osmoza este fenomenul fizic care dicteaza transferul moleculelor de apa intre doua solutii cu presiune osmotica diferita, separate printr-o membrana permeabila pentru apa. Apa traverseaza membrana din solutia cu presiune osmotica mai mica spre solutia mai concentrata, tinzand sa egalizeze presiunile osmotice din cele doua solutii. In hemodializa, valoarea mai mare a presiunii transmembranare hidrostatice decat cea a presiunii transmembranare osmotice determina ca ultrafiltrarea sa se realizeze dinspre sange inspre solutia de dializa.
Adsorbtia. Membranele de hemodializa au proprietatea - unele in masura mai importanta altele mai mica - de a adsorbi la suprafata lor substante cu care vin in contact : proteine plasmatice si medicamente. O cantitate importanta din β2 - microglobulina epurata prin dializorul cu membrana din poliacrilonitril nu este eliminata prin difuziune sau convectie, ci este adsorbita de membrana.
Heparina este adsorbita de membrana dializorului, impiedicand astfel coagularea sangelui in acest dispozitiv. Aceasta este ratiunea pentru care circuitul de hemodializa se destinde inainte de inceperea sedintei de hemodializa cu solutie fiziologica heparinata.
Alte medicamente administrate in timpul sedintei de hemodializa se injecteaza pe liNefropatii interstitiale acute venoasa pentru a nu fi adsorbite de membrana dializorului si pentru a ajunge in doza dorita in sistemul vascular al pacientului.4
Dializorul este dispozitivul cu ajutorul caruia se efectueaza hemodializa si el e este denumit rinichiul artificial. Dializorul are trei componente functionale : - membrana semipermeabila
- compartimentul sanguin
- compartimentul solutiei de dializa [4]
Un dializor ideal trebuie sa intruneasca anumite caracteristici :
- clearance crescut pentru toxinele uremice cu greutate moleculara mica si medie
- pierderi neglijabile ale solvitilor vitali ( aminoacizi, proteine cu greutate moleculara mica)
- nivel adecvat al ultrafiltrarii
- retrofiltrare minima la rate scazute ale ultrafiltrarii
- volum redus al compartimentului sanguin
- structura sa sa fie netoxica si netrombogenica ( biocompatibila)
- fiabilitate crescuta
- cost scazut
- posibilitatea reutilizarii fara efecte adverse.[5]
Din punct de vedere al structurii chimice membranele utilizate pentru dializoare se inscriu in urmatoarele categorii : - celuloza nemodificata
- celuloza modificata
- celulo - sintetice
- sintetice [4]
Suprafata membranei poate varia intre 0,8-2,1m2
Exista trei tipuri de dializoare : in bobina, in placi si dializoare capilare. Cele mai utilizate sunt dializoarele capilare, in care membrana este dispusa sub forma de tuburi capilare paralele prin care circula sangele pacientului, iar dializantul (solutia de dializa) circula printre tuburile capilare in contracurent. [5]
Criteriile de performanta ale unui dializor sunt :
- Eficacitatea dializorului;
- Ultrafiltrarea;
- Volumul de sange si complianta;
- Rezistenta la fluxul sangvin si al dializantului;
- Pierderea de sange in dializor;
- Biocompatibilitatea;
In functie de valoarea coeficientului de ultrafiltrare ( KUf) dializoarele pot fi:
- cu permeabilitate scazuta KUf < 2,0 ml/ora mmHg
- cu permeabilitate moderata KUf intre 4-6 ml/ora mmHg
- cu permeabilitate inalta KUf > 8,0 ml/ora mmHg.
Solutia pentru hemodializa sau dializantul reprezinta o componenta de baza a procesului de hemodializa deoarece ofera mediul de schimb pentru sangele uremic, prin intermediul membranei semipermeabile a dializorului, in procesul de epurare extrarenala. Dializantul este o solutie apoasa de electroliti, obtinuta prin dizolvarea in apa a unor saruri: clorura de sodiu, clorura de potasiu, clorura de magneziu si bicarbonat sau acetat de sodiu.
Apa pentru hemodializa trebuie sa respecte standardele din ghidurile europene pentru cea mai buna practica in hemodializa, care recomanda folosirea a doua calitati de apa:
- apa pura - care sa raspunda conditiilor minime de calitate pentru hemodializa conventionala
- apa ultrapura - pentru hemodializa cu dializoare high - flux, hemofiltrarea on line si hemodiafiltrarea on-line (alte metode de epurare extrarenala). Pentru a obtine apa care sa corespunda standardelor stabilite pentru hemodializa se pot folosi urmatoarele metode :
- dedurizarea - previne instalarea unei serii de tulburari, cunoscute sub numele de sindromul apei dure caracterizat prin dureri abdominale, greata, varsaturi, slabiciune musculara, eritem cutanat, hipertensiune arteriala sau hipotensiune arteriala.
- demineralizarea - pentru care se utilizeaza doua paturi de rasini schimbatoare de ioni: o rasina cationica, care retine cationii din apa si o rasina anionica, care fixeaza anionii din apa.[4]
- osmoza inversa - metoda cea mai buna de purificare a apei pentru hemodializa si acum utilizata. Se numeste osmoza inversa , intrucat apa, datorita presiunii hidrostatice, se deplaseaza impotriva gradientului osmotic. Instalatiile de osmoza inversa sunt alcatuite din filtre aflate in recipiente sub presiune; membrana filtrelor este confectionata din acetat de celuloza, poliamida sau polisulfona.[6]
Solutia pentru hemodializa este o solutie apoasa non-sterila, fara componente organice (exceptand acetatul si glucoza), cu o compozitie electrolitica asemanatoare cu cea a lichidului extracelular normal. Initial, pe langa Na, K, Ca, Mg, pentru corectarea acidozei era folosit ca baza tampon acetatul care ulterior, datorita unor serii de avantaje atat pe termen scurt cat si pe termen lung, a fost inlocuit cu bicarbonat. Pentru a impiedica precipitarea, sarurile de calciu si magneziu nu vor fi adaugate solutiei de bicarbonat, in consecinta dializa cu bicarbonat presupune realizarea dializantului din doua solutii concentrate: una continand bicarbonat ( componenta bazica) si una continand calciu, magneziu si, pentru a preveni precipitarea, acetat (componenta acida).[1]
Solutia de dializa prin amestecul dintre o solutie concentrata continand acetat cu apa tratatata in proportie de 1: 34. In cazul solutiei concentrate cu bicarbonat proportia este de 1: 27,6.
Abordul vascular este esential pentru realizarea unei hemodialize eficiente. In functie de durata de functionare, caile de abord vascular sunt :
- temporara (ore, saptamani) - insertia percutana a unu cateter cu dublu lumen intr-o vena de calibru mare (femurala, subclavie, jugulara interna) . Acesta se poate folosi si ca mijloc de abord vascular pe termen indelungat, prin utilizarea cateterelor tunelizate si a dispozitivelor venoase cu camera implantata.
- permanenta - (luni, ani) - realizate prin anastomoza subcutanata dintre o artera a unei extremitati si o vena invecinata (fistula arterio-venoasa). Fistulele arterio-venoase se pot realiza: a) la antebrat - intre artera radiala si vena cefalica in treimea medie sau superioara a antebratului.
- intre artera ulnara si vena bazilica
b) la brat - intre artera brahiala si vena cefalica sau bazilica
c) la mana - in tabachera anatomica
- pe marginea cubitala a articulatiei pumnului
d) la gamba - intre artera tibiala posterioara si vena safena interna
e) la coapsa - intre artera femurala si vena femurala
f) la gat - intre artera tiroidiana superioara si vena jugulara externa.
Complicatiile tardive ale fistulei arterio-venoase sunt:
a) anevrismul la nivelul anastomozei;
b) staza venoasa prelungita, cu insuficienta venoasa, edem local sau regional;
c) sindromul de furt sangvin arterial, cu ischemie periferica, beneficiaza de corectarea chirurgicala a anastomozei;
d) anevrismul venei arterializate apare dupa infectarea fistulei prin manevra incorecta la punctionare sau in conditiile in care fistula este frecvent punctionata pe o suprafata mica;
e) insuficienta cardiaca congestiva se poate instala daca fistula arterio-venoasa are un debit care depaseste 20% din debitul cardiac (debitul sanguin al fistulei arterio-venoase este de aproximativ 600 ml/min);
f) infectia fistulei - flebita - cu punct de plecare locurile de punctionare se datoreaza tehnicilor septice de punctionare.
g ) tromboza tardiva se poate produce datorita hipotensiunii arteriale prelungite, tromboflebitei fistulei, hematomului compresiv, stenoza prin hiperplazie miointimala nivelul anastomozei, corectarea anemiei renale cu doze mari de eritropoietina cu hemoglobina de peste 13 g/dl
Pentru realizarea unei fistule arterio-venoase subcutane, usor punctionabile se practica superficializari vasculare ce constau in transpunerea subcutana a unei vene sau a unei artere situate profund.
In situatia in care, prin utilizarea repetata a cailor de acces vascular pentru hemodializa, se ajunge la epuizarea teritoriilor periferice, se recurge la grefe vasculare.
1. Autogrefa - cel mai frecvent se face din vena safena interna, mai rar din safena externa.
2. Allogrefa - se recolteaza de la un donator viu sau de la cadavru.
3. Heterogrefele bovine - se foloseste artera carotida bovina care se supune unui procedeu complex de prelucrare.
4. Protezele vasculare artificiale ( sintetice) - confectionate din Dacron sau din politetrafloretilen ( Gore-Tex).
Anticoagularea circuitului extracorporal
Pentru evitarea coagularii in circuitul extracorporal, tratamentul anticoagulant este obligatoriu.[6] Cel mai utilizat mijloc de asigurare a anticoagularii circuitului extracorporal este heparina sodica. Heparinizarea generala are doua variante:
- continua - dupa destinderea dializorului cu 5000 UI introduse in solutie fiziologica si folosirea unui bolus initial de 1500 -3000 UI, se foloseste pompa de heparina incarcata cu 2 ml (10 000UI) heparina si 18 ml solutie fiziologica (solutia rezultata contine 500 UI heparina/ml).
- discontinua -destinderea dializorului cu 5000 UI introduse in solutie fiziologica si folosirea unui bolus initial de 1500 -5000 UI, se administreaza heparina - din ora in ora 0,5 ml - 2500 U.I. (doze mari), 0,3 ml - 1500 U.I.(doze medii), 0,1 ml - 500 U.I. (doze mici) pana in ultima jumatate de ora a dializei.[6]
Metode speciale de anticoagulare :
- heparinare minima - doza de incarcare 750 UI apoi heparinare continua pana la sfarsitul sedintei
- hemodializa fara heparina - pentru umplerea circuitului sangvin se utilizeaza 3000 ml solutie fiziologica continand 3000 UI heparina/ 1000 ml care este recirculata si apoi indepartata. Sedinta se efectueaza cu un debit sangvin (la pompa de sange)mare (250-300 ml/min), spaland dializorul cu 250 ml solutie fiziologica la intervale de 30 de minute.
- heparinele cu greutate moleculara mica - au anumite avantaje fata de heparina conventionala - 1. risc mai mic de sangerare
- 2. profil farmacodinamic mai bun ( permite administrarea in doza unica)
- 3. nu interfera cu trombocitele
- 4. efecte mai reduse asupra metabolismului lipidic. Doza este de 70-100 UI antiXa/kg pentru enoxaparina si pentru reviparina.[1]
Tehnica propriu-zisa
1.Conectarea bolnavului la aparatul de dializa :
- pensarea liniei arteriale (liNefropatii interstitiale acute fiind conectata prin perfuzor la punga cu solutie fiziologica).
- punctionarea extremitatii arteriale a fistulei arterio-venoase, cu clamparea tubului canulei (fistulinei arteriale)
- heparinizare.
- conectarea tubului canulei arteriale sau a ansei arteriale a cateterului venos central la capatul arterial al liniei arteriale.
- ridicarea (succesiv si lent) penselor de pe fistulinei arteriale si de pe liNefropatii interstitiale acute arteriala.
- umplerea circuitului extracorporal cu sange prin pornirea pompei de sange; pompa de sange se opreste cand sangele ajunge in circuitul venos.
- pensarea liniei venoase.
- punctionarea extremitatii venoase a fistulei arterio-venoase, cu clamparea tubului canulei.
- conectarea fistulinei venoase sau a ansei venoase a cateterului venos central la capatul venos al liniei sangvine.
- ridicarea (succesiv si lent) penselor de pe tubul fistulinei venoase si de pe liNefropatii interstitiale acute venoasa.
- pornirea pompei de heparina si reglarea debitului acesteia.
- rotirea dializorului cu 180, astfel ca extremitatea arteriala a circuitului sangvin sa fie plasata superior.
2. Inceperea sedintei de hemodializa:
- pornirea pompei de sange si cresterea progresiva a debitului pana la valoarea dorita.
- fixarea valorilor de alarmare pentru: presiunea din segmentele arterial si venos ale circuitului sangvin, presiunea transmembranara
- fixarea parametrilor tratamentului, in functie de prescriptie:
- durata tratamentului;
- temperatura dializantului;
- concentratia dorita a solutiei de dializa (Na+, bicarbonat)
- debitul sanguin;
- debitul dializantului;
- debitul ultraafiltrarii;
3. Continuarea sedintei de hemodializa - urmarirea bolnavului - sedinta de hemodializa continua sub supravegherea asistentei medicale. Monitorizarea bolnavului include masurarea tensiunii arteriale la conectare apoi din ora in ora, evaluarea coagularii (Lee-White sau timpul de tromboplastina activata) si a unor parametri biochimici plasmatici (ionograma, ph, bicarbonat, uree) in functie de situatia clinica a pacientului. In acelasi timp este urmarita functionarea monitorului de hemodializa pe care se afiseaza parametrii dializei.
4. Incheierea sedintei de hemodializa:
- oprirea pompei de sange.
- pensarea capatului arterial al liniei sangvine si a tubului fistulinei arteriale.
- se extrage fistulina arteriala si se practica hemostaza locala blanda si prelungita.
- se conecteaza capatul arterial al liniei arteriale de sange prin intermediul unui perfuzor la punga cu solutie fiziologica heparinata.
- se reporneste pompa de sange si se mentine in functiune pana ce solutia fiziologica atinge segmentul venos al liniei sangvine ( restituirea sangelui din circuitul extracorporal).
- pensarea capatului venos al liniei sangvine si tubului fistulinei venoase (dupa ce pompa de sange a fost oprita).
- se decupleaza capatul venos al liniei venoase de sange, se extrage fistulina din fistula arterio-venoasa si se practica hemostaza( sau se clampeaza si busoneaza capetele cateterului). Pansamentul se mentine 10 -12 ore.
- bolnavul este cantarit, i se masoara presiunea arteriala si pulsul in clino- si ortostatism.[6]
Indicatiile hemodializei.
1.Injuria renala acuta (IRA)
2.Boala cronica de rinichi (BCR) stadiul final (st. 5)
3. Intoxicatii acute cu substante endo- si exogene dializabile
4.Dezechilibre grave hidro-electrolitice si acido-bazice
5. Insuficienta cardiaca congestiva ireductibila
6.Schizofrenie
7.Psoriazis [6]
I. Indicatii de dializa in IRA:
1.Hiperpotasemie severa >6,5mEq/l
2. Acidoza: ph sangvin< 7,2; rezerva alcalina<15 mEq/l; bicarbonat seric< 10mEq/l
3. Alcaloza metabolica severa: rezerva alcalina > 40mEq/l, rezistente la tratamentul conservator.
4. Uree > 150 mg/dl
5. Creatinina > 10 mg/
6. Edem pulmonar
7. Encefalopatie uremica
8. Pericardita uremica
9. Sindrom hemoragipar1
Contraindicatiile hemodializei in IRA
1.Stare de soc
2. Alergie la heparina
3. Diateza hemoragica
4. Bolnav cu peritonita septica difuza si tulburarea functiilor cerebrale, cardiace sau pulmonare
5. Bolnav in varsta de peste 60 ani cu perturbarea a trei functii vitale
6. Bolnav cu perturbarea a patru functii vitale
7. Bolnav ventilat pentru insuficienta respiratorie [
Indicatii diferentiate ale tratamentului substitutiv in IRA
a) Hemodializa:
- IRA cu hipercatabolism
- IRA care necesita clearance rapid al solvitilor (hiperkaliemie simptomatica, hipernatremie)
- Intoxicatii cu toxice dializabile
-Esec al hemofiltrarii si al dializei peritoneale
b) Hemofiltrarea:
- IRA cu instabilitate hemodinamica
- IRA care impune ultrafiltrare zilnica (necesar terapeutic mare de lichide, in contextul oligoanuriei)
- IRA care necesita dializa urgenta, in conditiile in care nu sunt disponibile nici hemodializa nici dializa peritoneala
- IRA la purtatorii de stimulator cardiac
c) Dializa peritoneala:
- Imposibilitatea accesului vascular
- Contraindicatii ale terapiei anticoagulante
- IRA cu instabilitate hemodinamica
- La pacientii care necesita un clearance redus (risc de sindrom de dezechilibru de dializa)
- IRA care necesita dializa urgenta in conditiile in care nu exista echipament pentru hemodializa si hemofiltrare [6]
II. Boala cronica de rinichi
Indicatiile initierii hemodializei in BCR stadiul final (st 5) - eRFG < 15 ml/min/1,73m2
- Creatinina sangvina > 10 mg/dl
- Pericardita
- Encefalopatie uremica
- Edem pulmonar acut sau hiperhidratare care nu raspund la tratamentul conservator
- HTA necontrolabila
- Diateza hemoragica datorata uremiei
- Greata, varsaturi, anorexie persistente
- Psihoze acute
- Malnutritie [
Contraindicatiile hemodializei in BCR stadiul final
a) relative - Varsta inaintata ( peste 75 ani);
- Coexistenta bolilor cu deficiente functionale severe (insuficienta cardiaca cu disfunctie sistolica severa, insuficienta hepatica, insuficienta respiratorie);
- Capital vascular deficitar;
b) absolute - BCR asociata cu cancer cu metastaze sau cu prognostic de supravietuire mai mic de un an;
- Boli psihice majore;
- Alergie la heparina;
III. Hemodializa in intoxicatii
Posibilitatea de a elimina o substanta toxica din sange prin hemodializa depinde de trei factori :
- marimea moleculei substantei toxice: cu cat molecula are dimensiuni mai mici cu atat va difuza mai usor prin membrana de dializa.
- solubilitatea substantei in apa: substantele hidrosolubile dializeaza iar substantele liposolubile nu pot dializa in solutia standard de hemodializa.
- legarea substantei toxice de proteinele plasmatice si tisulare scade posibilitatea de a fi eliminata prin hemodializa.[4]
Evaluarea eficientei tratamentului prin hemodializa
Parametri
clinici - stare generala buna, apetit bun, oscilatii ale excesului ponderal de
maxim 1-
Parametri paraclinici - uree predializa intre 90- 120 mg/dl
- bicarbonat seric 22,
- creatinina serica predializa intre 10-15 mg/dl
- serinemie > 4 g/dl
- calciu cuprins intre 4,3 - 4,7 mEq/L
- fosfati intre 5.6 mg/dL
- produsul fosfo-calcic sub 55
Alti parametri - Kt/V - clearance-ul ureei prin dializor (K) realizat in intervalul de timp (t) de regula durata unei sedinte de dializa, raportat la volumul de distributie al ureei(V). Hemodializa este adecvata daca Kt/V este cuprins intre 1,2-1,4
- URR - indicele de reducere al ureei in cursul sedintei de hemodializa cu valori optime intre 58-70 %.
- nPCR -catabolismul proteinelor endogene normalizat - valori recomandate la bolnavii dializati -1,1 g/Kg corp/zi cu limite cuprinse intre 0,8-1,4.[6]
Hemodializa inadecvata
Manifestarile clinice pe baza carora se poate afirma ca hemodializa este inadecvata sunt:
a)semne clinice - anorexie, greata, varsaturi
- astenie, stare clinica necorespunzatoare
- polineuropatie
- pericardita
- ascita
- castig ponderal scazut intre hemodialize
- pierdere progresiva in greutatea corporala
- hiperhidratare hipertensiune arteriala
- diaree
b) semne de laborator - URR < 65%
- Kt/V < 1.2
- albumina serica sub 4g/dl
- uree serca predializa < 50 mg/dl
- creatinina serica prehemodializa < 5 mg/dl
- anemie persistenta, cu Ht < 30% sub tratament cu eritropietina [5]
Complicatiile hemodializei
A ) Complicatiile cardio-vasculare sunt cele mai frecvente tulburari pe care le pot prezenta bolnavii in timpul hemodializei.
1.Hipotensiunea arteriala se poate instala:
a) la inceperea hemodializei daca umplerea circuitului extracorporal cu sange se face rapid cu debit mare al pompei de sange.
b) in timpul dializei in mai multe situatii:
- ultrafiltrarea excesiva care provoaca hipovolemie si consecutiv hipotensiune arteriala.
- temperatura crescuta a dializantului diminua reactia fiziologica vasoconstrictoare de corectare a tendintei la hipotensiune provocata de hipovolemie.
- consumul abundent de aliment imediat inaintea sau in timpul hemodializei poate produce hipotensiune arteriala prin redistribuirea sangelui in teritoriul splahnic.
- concentratia scazuta a sodiului in dializant sub nivelul concentratiei sodiului plasmatic poate declansa hipotensiune arteriala.
- polineuropatie diabetica si/sau cea uremica prin interesarea sistemului autonom de reglare a presiunii arteriale pot provoca sau agrava tendinta la hipotensiune arteriala din timpul hemodializei.
- diminuarea debitului cardiac prin tulburari de ritm sau de conducere, infarct miocardic, tamponada pericardica.
- administrarea excesiva de medicamente antihipertensive inainte sau in timpul hemodializei.
- stari septice.
- hipovolemie prin hemoragie intracorporala - cel mai adesea la nivelul tubului digestiv, sau pierderea de sange in circuitul extracorporal prin dezinsertia liniei venoase din fistulina venoasa.
2.Hipertensiunea arteriala
a) inainte de dializa - retentia hidrosalina mare interdialitica
- HTA permanenta necontrolata prin tratamentul administrat
b) in timpul hemodializei - la pacientii hipertensivi cresterea valorilor tensiunii arteriale se datoreaza scaderii concentratiei sangvine a medicamentelor antihipertensive datorita prin dializa generand un efect de rebound.
- reactivitate vasculara crescuta a bolnavului cu HTA
- concentratia crescuta a sodiului in dializant poate determina cresterea valorilor tensiunii arteriale mai
ales la bolnavii cu HTA.
- dializantul cu osmolaritate foarte mica provocata de functionarea defectuoasa a aparatului de
hemodializa ce poate induce hipervolemie, cu HTA, prin efect osmotic.
3. Tulburari de conducere si/sau ritm cardiac - imbraca manifestari variate: tahicardie sinusala, bradicardie sinusala, boala sinusului atrial, extrasistole atriale, nodale sau ventriculare, fibrilatie atriala paroxistica, flutter atrial,fibrilatie ventriculara, blocuri cu localizari si grade diferite, stop cardiac. Cauze posibile :
- boala coronariana ischemica cronica
- cardiomiopatia uremica
- dezechilibre hidro-electrolitice si acido-bazice datorate bolii cronice de rinichi sau greseli in tehnica hemodializei
- efecte secundare ale unor medicamente: digitalice, diuretice, betablocante etc.
4. Angina pectorala, infarct miocardic - substratul acestora constituindu-l ateroscleroza coronariana. Factorii patogenici ce se pot asocia in timpul hemodializei sunt:
- scaderea debitului coronarian in caz de hipovolemie, hipotensiune arteriala, tulburari de ritm/conducere.
- cresterea travaliului cardiac in cazul unui puseu de HTA.
- agravarea anemiei prin pierdere de sange.
- embolii pulmonare de la nivelul fistulei arterio-venoase.[4]
5. Embolia gazoasa - este o complicatie extrem de rara, dar potential fatala, fiind determinata de greseli flagrante de tehnica a hemodializei.[3]
6. Hemopericardul. Pericardita este o complicatie care apare destul de frecvent la pacientii cu BCR, inclusiv la cei tratati prin hemodialize iterative. Pentru prevenirea instalarii hemopericardului in timpul hemodializei, la bolnavii cu pericardita, este esentiala diagnosticarea acesteia inainte de inceperea hemodializei si evitarea astfel, a medicatiei anticoagulante in timpul sedintei de hemodializa (hemodializa fara heparina).
B) Complicatii neurologice
1. Sindromul de dezechilibru osmotic se caracterizeaza prin aparitia, de obicei in a doua jumatate a hemodializei, a urmatoarelor simptome: cefalee, greata, varsaturi, tulburari vizuale, crampe musculare. Sunt implicati urmatorii factori: hiponatremia, acidoza metabolica severa.
2.Encefalopatia hipertensiva. Cresteri paroxistice ale TA in timpul hemodializei pot provoca instalarea encefalopatiei hipertensive care se manifesta prin prin cefalee, varsaturi, tulburari vizuale, agitatie, convulsii.
3. Hemoragia cerebrala. Arterioscleroza cerebrala, hipertensiunea arteriala si medicatia anticoagulanta administrata in timpul hemodializei favorizeaza instalarea hemoragiei cerebrale. Hemoragiile datorate HTA sunt localizate intracerebral si se produc prin ruperea unei artere sau arteriole cu perete modificat prin degenerescenta fibrinoida si microanevrisme in cazul HTA maligna sau a unui angiom cerebral la pacientii cu boala renala polichistica.
4. Crampele musculare. Cresterea excitabilitatii neuro-musculare in timpul hemodializei poate sa apara secundar tulburarilor hidro-electrolitice determinate de : dializant cu concentratie scazuta de sodiu, hipovolemie prin ultrafiltrare excesiva sau/si hipoperfuziei musculare datorate hipotensiunii arteriale.
C) Tulburari provocate de bioincompatibilitatea materialelor utilizate in hemodializa.
I. Coagularea sangelui in circuitul extracorporal - se practica heparinarea circuitului.
II. Reactii imunologice :a) Reactie imunitara bazala cu doua consecinte:
α) reactii inflamatorii
β) sinteza si eliberarea de proteine de faza acuta: proteina C reactiva (CRP), amiloid seric A (SAA), alfa-2-macroglobulina, alfa-1-glicoproteina acida (oromucoidul), haptoglobina, ceruloplasmina, feritina, alfa-1-antitripsina, lipoproteina a (Lp(a)), inhibitorul-1- al activatorului plasminogenului.
b) Modificarea raspunsului imun
Manifestari clinice datorate bioincompatibilitatii materialelor de hemodializa
a) Sindromul de prima utilizare a dializorului se manifesta imediat ce sangele din circuitul extracorporal patrunde in sistemul circulator al pacientului. Acesta acuza jena precordiala si interscapulara, senzatie de sufocare, anxietate. Tulburarile se atenueaza rapid si dispar fara tratament , dupa 15-30 minute.
b) Hipoxemia din cursul dializei - scaderea PO2 cu 5-30 mmHg, nu este simptomatica.
a) Cresterea catabolismului proteic - efectul asupra malnutritiei si asupra ratei de supravietuire al pacientului dializat sunt discutabile.
b) Susceptibilitatea la infectii - nu este unanim acceptata
c) Ateroscleroza accelerata - are drept cauze activarea complementului si stresul oxidativ produs de hemodializa.
d) Reducerea functiei renale reziduale
e) Amiloidoza - modificarile imunologice provocate de membranele care activeaza complementul, duc la cresterea sintezei de β2 - microglobulina, prin polimerizarea acesteia rezultand amiloid care se depune in oase, tendoane si articulatii provocand boala osteoarticulara amiloidica a pacientului dializat.
III. Manifestari anafilactoide care sunt reactii de hipersensibilizare fata de unele componente ale materialelor circuitului extracorporal. Manifestarile clinice sunt variate: prurit, eruptie urticariana, lacrimare, rinoree, stranut, edem Quinke, crize de astm bronsic.[4]
D) Infectii virale. Markerii virali ai hepatitei B si C sunt mult mai frecventi la pacientii hemodializati decat la populatia generala, datorita tratamentelor injectabile, transfuziilor. Frecvent hepatita virala acuta are o evolutie anicterica, subclinica. Frecventa infectiei HIV la dializati este comparabila cu cea din populatia generala.[5]
E) Incidente, accidente si complicatii provocate de erori in tehnica hemodializei
I. Erori in compozitia solutiei de hemodializa
1. Hipoosmolaritatea accentuata a dializantului determina hipotonie plasmatica, hipervolemie, hemoliza acuta, edem cerebral.
2. Hiperosmolaritatea solutiei de hemodializa se manifesta prin semne de hipernatremie: hipertensiune arteriala, cefalee, sete intensa, greata, varsaturi, coma.
II. Dializant preparat din apa sau solutie concentrata cu impuritati
III. Temperatura inadecvata a
dializantului. Aparatul de hemodializa trebuie sa asigure incalzirea solutiei de
dializa la
IV. Tulburari datorate heparinarii inadecvate. Daca aceasta tehnica nu este corect aplicata pot sa apara fie coagularea sangelui in dializor si liniile de dializa, circuitul extracorporal, fie sangerari ale bolnavului.
F. Incidente si accidente provocate de accesul vascular.
1.Hemoragii
a) La bolnavii care au cateter venos central, sangerarea pericateter, in timpul hemodializei, are semnifica prezenta unui obstacol la returnarea sangelui din circuitul extracorporal in ramura venoasa a cateterului, datorat cel mai adesea unei tromboze partiale a acestuia, sau pozitionarii incorecte a cateterului
b) La pacientii cu fistula arterio-venoasa
α) Sangerarile pe langa acul de punctie apar, de cele mai multe ori, datorita punctionarii incorecte a fistulei.
β) Hematomul la locul de punctionare a fistulei se poate produce in doua circumstante:
- hemostaza defectuoasa dupa extragerea acului de punctie, la terminarea hemodializei.
- punctie defectuoasa, cu strapungerea sau perforarea fistulei arteriovenoase.
2. Tromboza
a) Tromboza cateterului venos central se instaleaza de obicei in perioada dintre hemodialize.
b) Tromboza fistulei arterio-venoase poate fi produsa de un hematom compresiv, de flebita fistulei sau de hipotensiunea arteriala.[4]
G) Alte complicatii aparute la pacientii hemodializati cronic sunt: polichistoza renala dobandita, dementa de dializa etc.[5]
Nutritia pacientului hemodializat
Asigurarea unei nutritii corespunzatoare este deosebit de importanta pentru obtinerea unor rezultate bune in terapia prin hemodializa la pacientii cu IRA si BCR stadiul final.
Aprecierea starii de nutritie trebuie sa se faca periodic, cu ajutorul testelor de apreciere globala subiectiva. In cazul inregistrarii unui scor de malnutritie trebuie luate de urgenta masuri de corectare, deoarece malnutritia este unul din cei mai importanti factori de risc de mortalitate a pacientilor dializati.[4]
Necesarul nutritional al pacientilor hemodializati cronic:
Necesarul energetic - 35 kcal/kgcorp/zi; bolnavii cu semne de malnutritie necesita un aport mai mare; la obezi aportul trebuie redus sub 35 kcal/kgcorp/zi (aprox 32 kcal/kgcorp/zi).
Necesarul de proteine: 1,2 g/kg/zi din care cel putin jumatate sa fie de valoare biologica mare (carne, oua, peste).
Aportul de lipide trebuie sa asigure 30-40% din necesarul de calorii cu o ratie de acizi grasi polinesaturati/saturati de 1.
Aportul de hidrocarbonati - 5 g/kgc/zi
Aportul de lichide = diureza + 500 ml pentru a acoperi pierderile insensibile.
Aportul de sodiu variaza in functie de starea clinica a pacientului; reducerea aportului de sodiu este necesara este necesara la oligurici, hipertensivi, pacienti cu insuficienta cardiaca, bolnavi cu retentie lichidiana mare interdialitica.
Aportul de potasiu: 800-1000 mg/zi
Aportul de fosfati: 600-1200 mg/zi
Aportul de calciu: 1000-2000 mg/zi
Aportul de fier: 100 mg/zi.
Aportul de vitamine: vitamina B1 (tiamina) - 1,5 mg/zi; riboflavina - 1,8 mg/zi; acid pantotenic - 5 mg/zi; vitamina B6 - 3 mg/zi; vitamina B12 - 3 mg/zi; vitamina C - 60 mg/zi; acid folic - 1 mg/zi; vitamina E - 15 UI/zi.[5]
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 7498
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved