| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Sindroame coronariene acute
Tipuri de cardiopatie ischemica
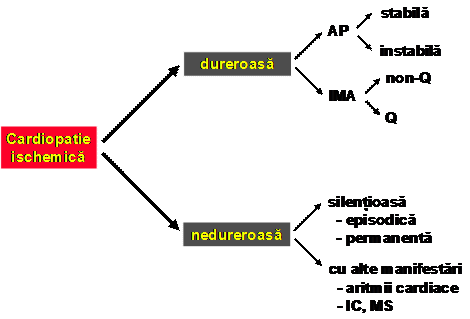
Cardiopatia ischemica - Spectru clinic
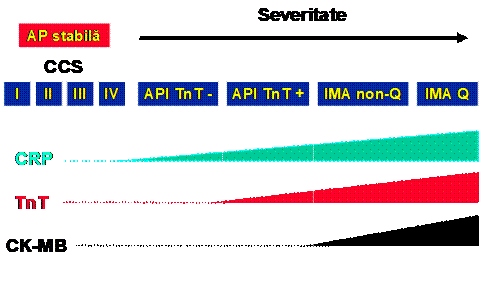
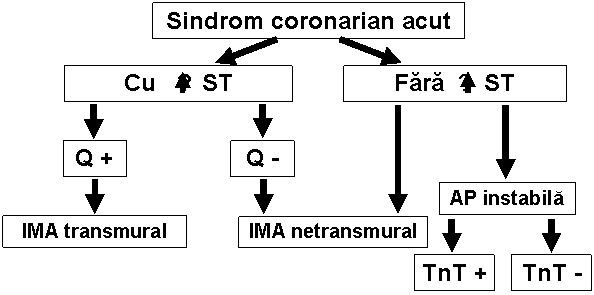
Angina pectorala instabila
 Clasificarea
Braunwald 1989 a AP instabile:
Clasificarea
Braunwald 1989 a AP instabile:
Istoric si evolutie clinica:
AP cu debut recent (de 1-3 luni) sau accelerata dar nu si in repaus
AP in repaus de 1 luna dar nu in < 48 de ore
AP in repaus in ultimele 48 de ore
Circumstante clinice de aparitie:
Cu cauze extracardiace (API secundara)
In absenta unor cauze extracardiace (API primara)
In decurs de 2 saptamani dupa un IMA
Starea terapeutica:
Fara tratament coronarotrop
Sub tratament standard pentru AP stabila
Sub tratament antianginos maximal.
Mecanisme fiziopatologice fundamentale ale AP instabile:
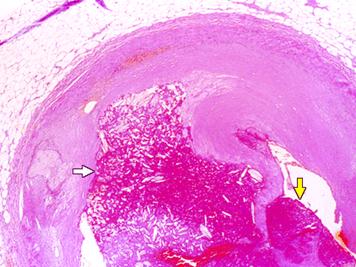
fisurare-ruptura a stratului fibrinoid acoperitor ('capac') al unei placi de aterom relativ mici si bogate in macrofage (de regula la nivelul unor stenoze nu foarte stranse, < 80%)
activare locala a mecanismelor coagularii (mai ales de agregare plachetara) cu formare de trombi de diverse dimensiuni, partial ocluzivi
eliberare de substante vasoactive (Ang II, NE, TXA2, serotonina, ET-1, U-II) cu variatii mari de tonus coronarian si tendinta la spasm
declansare a unor mecanisme inflamatorii locale si generale (eliberare de citokine, activare PCR, crestere fibrinogen, crestere a temperaturii locale).
Date clinice
Diagnostic:
predominant clinic si ECG
date de laborator utile: standard + profil glicemic si lipidic (CT, LDL-C, HDL-C, TG) dozare de proteina C reactiva, TnT, CK-MB, fibrinogen
date putin utile: Rx, EcoCG
Evolutie, prognostic, complicatii:
risc de IMA de 5-15% in decurs de o luna
ischemie recurenta la 26-35% din pacienti pe an
risc de deces la o luna de 2-5% (cu variatii relativ mari in functie de gravitatea initiala, varsta, boli asociate, tipul si extinderea leziunilor coronariene) si la un an de 4-15%.
Categorii de risc in API
Risc mare - cel putin una din urmatoarele:
crize dureroase prelungite > 20 minute
EPAC legat direct de ischemie
AP in repaus cu denivelare dinamica ST > 1 mm
regurgitare mitrala nou aparuta sau agravata
galop S3
hipotensiune arteriala in cursul durerii
Risc intermediar - nici un element de risc mare cu oricare din urmatoarele:
crize prelungite > 20 minute in antecedente fara repetare in evolutie
AP in repaus > 20 minute dar cu raspuns favorabil la nitroglicerina
AP nocturna
Risc intermediar - nici un element de risc mare cu oricare din urmatoarele (continuare):
AP cu modificari ST-T dinamice
debut recent (< 2 saptamani) de AP de clasa III sau IV CCS
unde Q patologice sau subdenivelare de ST in repaus > 1 mm in mai multe derivatii
varsta > 65 ani
Risc mic - nici un element din cele de mai sus cu oricare din urmatoarele:
AP anterior stabila cu agravare de pattern clinic
AP cu debut de > 2 saptamani
AP cu prag relativ ridicat de efort
ECG normala (sau nemodificata comparativ).
Principii generale de tratament
Conditii de mediu spitalicesc:
unitate de terapie intensiva coronariana pentru minimum 24 de ore, cu personal antrenat
mediu linistit (sonor, temperatura constanta)
acces usor la facilitati specializate (defibrilator, ECG, pacing, ecocardiograf, aspirator s.a.)
facilitati pentru diagnostic biologic rapid (TnT, mioglobina, CK-MB)
Masuri generale:
O2 pe sonda nazala sau pe masca (mai ales la bolnavi cu risc mare, cianoza sau dispnee)
monitorizare ECG, AV, PA, diureza, SpO2
asigurare de linie venoasa fiabila (de preferat vene centrale pentru supraveghere PVC).
Tratamentul API TnT +
1. Tratament simptomatic = calmarea durerii cu opiacee (petidina 20-40 mg i.v. la 5-30 min. dupa nevoie pana la doza maxima de 200 mg/zi; rar, morfina 2-5 mg)
2. Tratament anti-trombotic - antiagregant plachetar:
tirofiban 0,6 mg/kg i.v. in bolus apoi 0,2 mg/kg in perfuzie i.v. 24-72 ore
heparina fractionata (enoxaparina 2 x 60 mg/zi s.c., dalteparina 2 x 5000 u./zi s.c. - 7 zile) sau heparina nefractionata 750-1250 u./ora in perfuzie continua (posibil si i.v. 10.000 bolus apoi 5.000 u. la 4 ore) 2-5 zile - atentie la rebound !
antiagregant plachetar (clopidogrel 300 mg initial apoi 75 mg/zi sau ticlopidina 2 x 250 mg/zi sau aspirina 75-350 mg/zi)
3. Tratament coronaroprotector:
nitroglicerina in perfuzie i.v. 5-10 mg/min initial, apoi crestere cu 10 mg/min. la cate 5-10 min. in functie de efecte (clinice, hemodinamice) pentru 24-48 de ore (la intrerupere brusca - recurenta ?)
nitrati organici retard cat mai repede post-NTG: izosorbid dinitrat sau mononitrat 40-240 mg/zi la intervale inegale (spatiu liber 6-10 ore)
beta-blocant adrenergic, preferabil metoprolol: i.v. 2-10 mg la cei cu risc mare sau tahicardie, oral 25-100 mg/zi in rest
ACCa++ (nu dihidropiridine si mai ales in nici un caz nifedipina !) in cazul posibilitatii de spasm - atentie la doze in conditiile asocierii cu b-blocant
4. Alte tratamente medicamentoase:
simvastatina 20-40 mg/zi
trimetazidina 60-120 mg/zi (?)
psihotrope (mianserina 10-30 mg/zi sau tianeptina 10-30 mg/zi dar nu triciclice) si/sau anxiolitice
IECA
5. Tratamente nemedicamentoase:
contrapulsatie cu balon intraaortic
proceduri de revascularizare - PTCA stent sau by-pass (tendinta actuala este de amanare pana la stabilizare preliminara in decurs de circa 7 zile) - de preferat la cei cu FE mai mica de 40% si la cei cu AP refractara sub tratament medicamentos la dozele maxime tolerate.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 1919
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved