| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
TEHNICI NURSING - CANCER MAMAR
1. COMUNICAREA CU PACIENTUL IN ONCOLOGIE
Lamurirea pacientului nu trebuie sa fie limitata la aspectele legate de afectiunea tumorala. Comunicarea medico-pacient necesita o consultare anterioara cu personalul de ingrijire, deoarece aceasta se afla in cea mai apropiata relatie cu pacientul (mai ales dupa informarea acestuia) si ii cunoaste punctele slabe si tari. De regula are loc si o convorbire cu apartinatorii. Intodeauna trebuie tinut cont de faptul ca anuntarea diagnosticului de "tumora maligna", indiferent de tipul acesteia, care poate influenta prognosticul si metodele de tratament, poate avea un inpact psihic enorm. Cancerul este sursa de anxietate, pacientul asociind boala cu moartea si cu o suferinta mai mult sau mai putin de durata, dar teribila.
|
Etape de adaptare Momentul trebuie stabilit daca pacientul are suficient timp la dispozitie sau daca este indicat un anume moment. - comunicarea nu se face seara; - noaptea (intunericul poate agrava inpactul diagnasticu-lui. Apartinatorii: trebuie stabilit daca pacientul doreste ca apartinatorii sa asiste. Limbajul folosit: termeni medicali, si intregul context, trebuie exprimati in limbaj uzual. - medicul trebuie sa se asi-gure ca informatiile au fost intelese. Continutul comunicarii: tre-buie sa fie limitat la strictul necesar, de exemplu: - afectiunea, tratamentul posibil. - eventual exprimarea unui prognostic. Reactia pacientului: trebuie asteptat in liniste; se pastre-aza tacerea un timp. - pacientul trebuie sa aiba spatiu pentru exteriorizarea sentimentelor. - nu trebuie incercata linisti-rea imediata a pacientului. - pacientul are nevoie de un anumit timp sa-si revina si sa poata pune intrebari. - pacientii timizi si sovaitori trebuie intrebati ce ganduri au in momentul respectiv. Sfarsitul primei conversatii: asigurarea ca posibilitatile de comunicare raman deschise pentru intrebari ulterioare. |
Retinerea informatiei Intentia/Temerile celui care explica: nu este singura motivatie existenta pentru a cruta pacientului de aflarea adevarului. Au un rol important - propriile temeri necontro-late. - teama irationala. - teama crearii unei situatii de conflict pentru pacient. Sustragerea pacientului - acesta nu poate accepta situatia in care se afla. Reducerea bolii la aspectul fizic: - accentuarea, mai ales a aspectelor legate de combaterea bolii. - diminuarea suferintelor fizice. - cerintele psihice, spirituale sunt mai mult sau mai putin excluse. - urmarea: posibilitatiile potentiale de colaborare cu pacientul sunt limitate. Pierderea increderii: cei mai multii pacienti sunt constienti de gravitatea bolii - sunt sesizati de informatii-le mediatizate. - nesiguranta este corelata cu metodele invazive de tratament. - pacientul sufera o cadere psihica in momentul consti-entizarii prognosticului nefavorabil. |
Comunicarea adevarului cu orice pret Forma paradoxala: aceasta metoda se explica printr-o exteriorizare a unei indispozitii create de un conflict cu pacientul. - sarcina de explicare a diagnosticului este vazuta si rezolvata ca o obligatie incomoda. - pacientului i se comunica rapid diagnosticul si este lasat singur. - aceasta situatie poate fi creata si neintentionat. Distanta fata de pacient: - persoana care comunica diagnosticul nu este ca-pabila si pregatita pentru o relatie deschisa, neconstransa, cu pacientul. - modul de adresare trebuie sa ridice si sa mentina o bariera emotionala. Cauzele acestei atitudini: aceasta strategie de protectie si evitare poate izvora de experienta anterioara cu bolnavii de cancer, care poate fi recunoscuta in faza de: - agresivitate, reprosuri. - ajutor inplorator. - depresie. Atacul la persoana si de competenta: - daca acest context nu este depasit de cadrul medical implicat, creste tensiunea dintre pacient si aceasta; terapeutul percepe comportamentul bolnavului ca un posibil atac la propria-i persoana si competenta. |
Schimbarea trasaturilor fizice si psihice ale personalitatii
Oscilarea pacientului cu privire la tratamentul radical al tumorii este cel putin initial influenta fata de faptul ca interventia chirurgicala prevazuta poate modifica fizic si psihic personalitatea acestuia. Astfel, interventiile la nivelul corpului, fetei si gatului, creerului, rectului, sanilor sau amputatiile de membre pot aduce mari prejudicii. Pe langa tratamentul chirurgical si chimioterapia are efecte secundare redutabile.
Boala neoplazica inseamna frecvent pentru pacientul care nu are nici o perspectiva de tratament curativ, confruntarea cu suferinta si/sau moarte. Apartinatorii, personalul ingrijitor, psiho-terapeutul si ceilalti colaboratori trebuie sa incerce sa orienteze pacientul de la teama si fuga de suferinta acceptarea realista a situatiei.
Periclitarea vietii
Motivatia pentru insanatosirea si gasirea unui rost pentru restul existentei sunt in multe cazuri la indemana, cum ar fi dragostea pentru un copil, pentru partenerul de viata sau pentru un prieten. Lamurirea acestei probleme ajuta pacientul, sa-si adune fortele in vederea infruntarii acestei amenintari, care este rapid asociata in gandurile pacientului cu o aparenta periclitare a existentei. Boala poate asocia, in general, durerea, stanjenirea sau limitarea cursului normal al vietii sau chiar moartea prematura. Astfel dupa Lukas, boala actioneaza asupra psihicului uman, dar nu asupra ratiunii. Pacientii care isi dau seama de aceste lucruri si care sunt sprijiniti moral, pot depasi limitarile si perturbarile provocate de boala, desi, initial, acest lucru era de neconceput.
Acestea nu sunt insa valabile pentru toti pacientii. Mai ales in cazul unui prognostic nefavorabil, pacientii sunt extrem de sensibili de-a lungul evolutiei bolii. Ei constientizeaza ca tratamentul nu are si contate atat de repede pe cat se spera. De aici apare indoiala si impresia ca este abandonat de medic si asistenta. El nu va mai fi increzator si deschis la discutii. Va interpreta orice cuvant, gest sau mimica, ceea ce va genera neantelegeri si erori de interpretare. In aceasta situatie nici apartinatorii nu sunt de folos, actionand gresit, iar prietenii se retrag datorita incertitudinii propriei lor atitudini. In acest moment cadrele medicale se simpt depasite de situatie si adeseori se distanteaza de pacient. Este nevoie de o mare forta psihica pentru gasirea unui comportament, intre apropiere si distanta.
Acceptarea bolii
Diagnosticul de cancer pune pe multi pacienti intr-o situatie de criza existentiala. Boala, evolutia ei si masurile terapeutice agresive limiteaza masiv starea psihica si psiho-sociala. Aceste schimbari pun pacientul fata in fata cu noi cerinte.
Pierderea si doliul
Afectiunile oncologice afecteaza integritatea fizica, psihica si sociala. Atat diagnosticul cat si tratamentul sunt frecvent percepute de pacient ca o amenintare, deoarece ambele au semnificatia unei pierderi. Diagnosticul de cancer duce la pierderea autocontrolului si individualitatii. Orice pierdere ameninta sentimentul de echilibru. Pierderile declansate de o afectiune tumorala variaza de la individ la individ. Planurile de viitor, dorintele si sperantele individului implicat si in unele circumstante si cele ale familiei sale se pot schimba complet. Amputatia unui san inseamna pentru femeie o perturbare grava a integritatii fizice, psihice si sociale. Aceasta pierdere ii afectieza feminitatea, imaginea, atractivitatea sexuala si astfel personalitatea. Pierderea inseamna doliu, necesar in vederea restabilirii echilibrului. Doliul este o experienta individuala, care trebuie sprijinita de apartinatori si personalul de ingrijire. Reactia la piardere si doliu sunt desemnate de capacitatea de adaptare, sistemul de valori, nivelul cultural, credinta si modul de viata al pacientului. Pacientul oncologic are nevoie de o atmosfera in care sa poata discuta despre temerile si grijile sale. Medicul, personalul ingrijitor si apartinatorii trebuie sa colaboreze pentru a crea aceasta atmosfera autentica si deschisa, favorabila discutiilor.
Doliul cronic si depresia
Daca pacientul remarca nesiguranta si ineficacitatea actiunilor personalului medical si ale apartinatorilor, se izoleaza de acestia, iar succesul doliului si acceptarea bolii sunt incerte. Reactia la pierderea ineficienta are ca urmare, in multe cazuri, aparitia doliului cronic si a depresiei. Un prognostic pana acum favorabil se poate inrautati astfel, prin blocarea fortelor de reactie ale pacientului.
Colaborarea pacientului la tratamentul oncologic
Capacitatea pacientului de a colabora la realizarea terapiei antitumorale depinde de convingerea acestuia in insanatosire. Pacientul este foarte compliat daca: este suficient informat in legatura cu boala si cu tratamentul necesar; crede ca masurile terapeutice si de ingrijire pot diminua graviditatea bolii; are sprijinul familiei si al prietenilor; este convins ca terapia are eficacitate.
Reactia la pierdere are o influenta hotarata asupra capacitatii pacientului de cooperare la tratament si ingrijire. Capacitatea de adaptare este influentata de urmatorii factori:
Despre ce tip de pierdere este vorba?
Cat de mare si cat de brusca este, cat de importanta este pentru pacient?
Pierderea este definitiva?
Care este numarul si importanta pierderilor anterioare?
Pierderile anterioare au avut rezultate pozitive?
Ce rezultate se estimeaza acum?
Cum se prezinta sperantele de viata in general ?
Care este varsta pacientului si ce experiente are in legatura cu pierderile conditionate de maturitate?
Exista un mediu psiho-social stabil?
Mediul psiho-social corespunde si sprijina pacientul: sotia, sotul, alte rude, prietenii.
Atitudinea fata de pierderi: Teoretic se deosebesc doua strategii importante in legatura cu atitudinea fata de pierderi: pe de o parte exista strategia de adaptare si eficacitate, numita coping. In sensul cel mai larg, prin aceasta posibilitate de alegere, in sensul unui comportament flexibil si orientat, care sa poata ajuta la depasirea psihica a starii de boala. Numerosi bolnavi cu cancer parcurg un proces care decurge asemanator cu fazele mortii bolnavilor incurabili. Prin acest proces trece partial si bolnavul care are perspectiva vindecarii. Aceste tipuri de comportament reactiv se poate imparti:
Soc;
Negare;
Revolta;
Amanarea sortii;
Acceptarea sorti.
1. Socul: Cel mai rapid, socul este produs prin anuntarea directa a diagnosticului. Multi din cei afectati echivaleaza aceasta boala cu o cauza de moarte. Socul psihic contribuie la excerbarea anxietatii generate de viitorul tratament radical, care se poate solda cu piarderea unui organ. Schimbarea brusca a mediului social acentueaza socul psihic.
2. Negarea: Aceasta faza urmeaza imediat primei etape. Bolnavul refuza realitatea ca ar suferi de cancer.
3. Revolta: Bolnavul opune rezistenta fata de amenintarea nemeritata a sortii; reactioneaza agresiv sau se apara exagerat. Eventual este chinuit de sentimente de vinovtie.
Amanarea: Pacientul este frecvent dezorientat, se cearta pentru orice amanare, sau cere un tratament mai putin radical. El este retras in sine, uneori agresiv, ceea ce trebuie perceput nu ca trasatura a personalitatii sale, ci ca simptom al bolii. Pacientul arata direct sau disimulat nevoia de ajutor din partea medicului si a personalului care il ingrijeste.
5. Acceptarea sortii: Fazele de lupta s-au incheiat. Pacientul isi accepta soarta, vede realitatea, se supune evolutiei bolii si masurilor de tratament curativ sau paleativ. Odata cu intrarea in a cincea faza, pacientul se afla in situatia de a avea posibilitatea imprimarii unui sens bolii si evolutiei sale. Schimbarea atitudinii sale de vis de propria imagine ca victima neajutorata, deschide posibilitatea aparitiei si cresterii sperantei.
Acordarea ajutorului in depasirea problemelor de comunicare
Dupa cum s-a afirmat pana acum, greutatile care apar frecvent sunt problemele de comunicare si atitudinea fata de boala.
Comunicarea ineficienta
Personalul de ingrijire poate incerca sa rezolve problemele de comunicare prin urmatoarele moduri de comportament:
Sa asculte pacientul. Acesta este primul pas in increearea unei relatii bazata pe incredere. Capacitatea de a asculta stimuleaza capacitatea pacientului de a se destainui.
Exteriorizarea sentimentelor. Se poate face si nonverbal, prin folosirea canstienta a limbajului trupului. Pentru o discutie mai lunga, asistenta trebuie sa stea jos pentru a putea stabili un contact vizual. O privire in alta parte sau rezemare de spatar pot semnaliza dezinteresul, ceea ce trebuie evitat.
Cliseele si infloriturile de tipul " Cum va merge astazi?" folosite frecvent arata pacientului ca nu prezinta un interes real pentru o convorbire deschisa. O intrebare tintita, cum ar fi " Au cedat durerile dupa injectie?" se adreseaza pacientului cu o problema directa.
Trebuie sa fie constient de propriile-i sentimente. Trebuie identificate propriile semnale emotionale, de suparare, iritabilitate sau antipatie, care pot fi transmise pacientului. Acesta este o conditie obligatorie pentru castigarea increderii pacientului si pentru a nu irosi ocazia unei convorbiri.
Atitudinea ineficienta fata de boala
Asistentii medicali, medicii si apartinatorii trebuie sa colaboreze in vederea ajutorarii bolnavului in incercarea de a diminua teama produsa de schimbarea starii generale si a starii de sanatate. Atitudinea fata de afectiunea neoplazica este de regula un proces de schimbare in cadrul caruia pacientul incearca sa rezolve problema. Personalul de ingrijire poate sprijini acest proces, dupa cum urmeaza:
Informarea. Pacientul trebuie sa fie informat suficient. El trebuie incurajat sa primeasca alte informatii. Aspectele legate de efectele secundare ale tratamentului, ajuta pacientul sa depaseasca teama si nesiguranta. Informarea ofera pacientului sentimentul ca pastreaza controlul asupra sigurantei sale.
Instruirea. Bolnavul este instruit ca privire la masurile prin care isi poate influenta el insusi pozitiv situatia, cum ar fi tehnicile de relaxare, care reduc greata si voma.
Stimularea mecanismelor relationale existente. Acelasi comportament prin care bolnavul a eliminat stresul si efectele amenintatoare, poate fi de ajutor si in continuare.
Alte posibilitati de ajutor. Pacientul trebuie incurajat si sprijinit sa primeasca alt ajutor, cum ar fi grupele de intrajutorare si serviciile psiho-sociale. I se pun la dispozitie adresele necesare pentru contactele respective.
Nesiguranta si contradictiile
La pacientul oncologic se intalnesc frecvent nesiguranta si sentimentele contragditorii, influentate si de comportamentul celor din jur. Ideile preconcepute ale acestora de molipsire, care mascheaza frica de a nu se inbolnavi ei insisi de cancer, ingreuneaza aparitia unei colaborari normale s fara probleme. Cei neinformati au ramas inca cu teama de contaminare. Multi nu o recunosc sau nici macar nu o constientizeaza. Nesiguranta poate merge pana acolo incat nu mananca ceva pregatit de persoana care are cancer. Teama de un contact fizic direct este adesea si mai mare.
Cei mai multi dintre bolnavi simt acest comportament ezitant si sufera datorita acestei nesigurante. Chiar in cazul in care inainte de cunoasterea diagnosticului relatiei intre cei doi parteneri erau stranse, pot aparea perturbari. In cazul unui cancer de san, de exemplu, se izoleaza ambi parteneri, datorita nesigurantei si temerilor neexteriorizate. Astfel, suferinta este de ambele parti. Personalul ingrijitor poate interveni in acest punct, sprijinul psihic fiind in multe cazuri necesar. Parteneru informat sunt un sprijin de neanlocuit pentru bolnav.
Compatimirea nu este de folos
Pacientul cu afectiune neoplazica ajunge, datorita lipsei de comunicare sincera, la izolare sociala. Cei din cercul de cunoscuti au intentia unui comportament liber fata de bolnav. Dar multi nu au incredere in calitatiile proprii de vorbitor si incearca sa suplineasca aceste lipsuri prin exteriorizarea intensa a unor sentimente, cum ar fi plansul, contactul fizic exagerat sau indepartarea. Manifestarile exagerate de compasiune nu sunt apreciate de toti pacientii ca gesturi de ajutorare. Multi se simpt mai bolnavi si mai descurajati. O parte din ceilalti iau, aceasta cauza, inca de la inceput o atitudine distanta, desi simpt compasiune. Toate aceste sunt o alta cauza a nesigurantei de ambele parti. In opozitie, unii bolnavi se comporta, datorita fricii pentru pierderea contactelor sociale, extrem de increzatori si echilibrati, cand, de fapt, sunt descurajati. Nesiguranta bolnavului insusi si a celor din jurul lui conduce la o atitudine fortata a acestora, deoarece nici una din parti nu mai stie cum este atitudinea potrivita. Din aceasta situatie, aparent fara rezolvare, apare fuga si evitarea contactelor, bolnavul devenind izolat.
Ajutorarea
Psihoterapia in grup poate inlatura la intrajutorarea acestor bariere. Pacientul trebuie orientat catre aceste organizatii, chiar si timpul internarii in spital. Contactul precoce cu cei cu acelasi tip de suferinta nu inlatura intodeauna consecintele psiho-sociale ale bolii, dar cel putin le atenueaza. In timp, pe masura ce contactele sociale scad, o orientare de acest tip poate oferi sfaturi valoroase si, in anumite situatii, un sprijin activ. Prin exprimarea si schimbul de informatii se pun bazele ameliorarii incertitudinii si nesigurantei. Increderea in fortele proprii, care este periclitata prin relatie cu oamenii sanatosi, poate fi treptat recuperate. Psihoterapia in grup poate sustine pe participanti si in cadrul problemelor sociale si ale celor legate de asigurarilor medicale. Are loc un schimb informational care ofera celor implicati indicatii practice necesare in viata de zi cu zi.
2. PROFILAXIA CONTRA INFECTIILOR
Multe afectiuni neoplazice cauzeaza imunodepresie si predispozitiei la infectii. Chimioterapia poate accentua aceasta stare. Granulocitopenia previzibila, de lunga durata, care poate sa apara la inceputul tratamentului leucemiilor acute, necesita o profilaxie corespunzatoare, a infectiilor. In aceasta etapa bolnavul neoplazic are un deficit imunologic si nu se poate apara eficient de agentii virali, bacterieni si fungici din mediu si din organism. Pentru a proteja bolanvul de infectii grave, cu potential letal, trebuie creeat un mediu cat mai sarac in germeni. Premisa consta in explicarea acestor probleme pacientului si apartinatorilor, a caror intelegere este absolut necesara pentru eficacitatea masurilor. Pentru indeplinirea consecventa a cerintelor legate de igiena, este necesara limitarea contactelor sociale, ceea ce inseamna ca doar membrii apropiati ai familiei vor avea acces. In functie de situatie exista la alegere doua situatii de protectie contra infectiilor:
Ingrijirea speciala pentru profilaxia infectiilor intr-o camera cu una sau doua paturi.
Ingrijirea in unitati sterile.
Masuri speciale de profilaxie a infectiilor: Aceasta forma de izolare de protectie se recomanda urmatorilor pacienti:
Cu granulocitopenie sub 500/mm patrat si depresie medulara de scurta durata anticipata;
Cu depresie medulara grava, care datorita unor probleme psihice sau varstei inaintate nu pot fi instalati in unitati sterile;
Care sunt pregatiti pentru internare in unitati sterile.
In spitalele in care nu exista camere de izolare se poate folosi in acest scop un salon obisnuit. Trebuie facute urmatoarele pregatiri:
Imbracaminte de protectie (manusi, halat, masca faciala, eventual boneta);
Dispozitive de agatare a halatelor;
Mijloace de dezinfectare a mainilor si suprafetelor;
Plasturi, foarfeca de pansament, material de pansat;
Campuri de unica folosinta, prosoape, tavite renale;
Termometru tensiometru.
Profilaxia infectiilor in cadrul injectiilor corporale
Igiena corporala: baie completa sau dus, zilnic;
Ingrijirea unghiilor: sub unghii se pot acumula germeni, de acea ele trebuie, regulat si temeinic, curatate. Pentru a evita leziunile, se taie folosind o pila de unghii.
Ingrijirea dintilor si a cavitatii bucale: Pacientul isi curata dintii dupa fiecare masa. Pentru a nu leza gingia sau mucoasa bucala se folosesc perii de dinti cu "peri rotunjiti", moi. La 2-5 ore pacientul isi clateste dintii cu solutie Azulon, ceai de musetel sau ceai de flori de tei. O buna igiena a cavitatii bucale previne aparitia stomatitei si a candidozei. Leziuniile incipiente pot duce in cazul unei granulocitopenii la ulceratii si necroze profunde si dureroase, care pot periclita si chiar face inposibila alimentarea.
Igiena intima: dupa fiecare scaun este necesara o igiena atenta, cu o solutie de spalatura protectoare, cu-pH neutr. Bacteriile intestinale pot produce in caz de imunodepresie infectii grave ale cailor urinare.
Schimbarea lenjeriei intime si a lenjeriei de pat: lenjeria intima se schimba cel putin o data pe zi, iar cea de pat o data pe saptamana.
Profilaxia infectiilor in cadrul alimentarii: Pacientul primeste mancare gatita. Aportul alimentar trebuie sa fie echilibrat (carbohidratati, lipide si proteine) si bogat in vitamine si substante minerale.
Inhibarea florei intestinale: In cazul combinarii mai multor antibiotice orale se obtine o reducere importanta a florei intestinale potential patogene.
Profilaxia infectiilor in relatie cu pacientul:
Camere cu unu sau doua paturi: intrarile in camera bolnavului trebuie reduse la minim pentru a evita contaminarea. Bolnavul este de regula singur in camera. Daca sunt doua paturi in camera, cel de-al doilea pacient trebuie sa nu prezinte infectii sau sa sufere de boli infectioase.
Dezinfectarea mainilor: toate persoanele care intra in camera trebuie sa-si dezinfecteze mainile.
Halate: se schimba in fiecare zi.
Masca faciala: fiecare cadru medical care este racit si trebuie sa intre in camera trebuie sa poarte o masca faciala.
Parasirea camerei: bolnavul paraseste camera doar in situatii de exceptie, cum ar fi o examinare de urgenta.
Curatarea camerei: podeaua si mobila se curata de una doua ori pe zi.
Fara ghivece de flori: pamantul din ghiveci poate contine germeni care se multiplica si constituie un risc pentru pacient.
Pacientul poate primi doar ziare noi, carti, materiale de joaca, truse de modelaj.
Supravegherea bolnavului:
Bolnavul trebuie intodeauna supraveghiat in vederea observarii oricarei semne de infectie. Temperatura corporala se masoara de cel putin doua ori pe zi. Se intreaba pacientul daca simpte arsuri la mictiune. Se urmaresc modificarile urinii sau scaunului. Inspectia zilnica trebuie sa includa:
Cavitatea bucala: leziuni mucoase, depozite candidozice, sangerari.
Tegumentele: leziunile de decubit si sangerarile pot constitui o poarta de intrare pentru germeni.
Axila, regiunea inghinala, spatiile interdigitale: inflamatii infectii fungice.
Regiunea genitala: infectiile fungice, inflamatiile apar aici de electie.
Profilaxia infectiilor in unitati sterile: Aceasta profilaxie costisitoare are ca scop cresterea unui mediu cat mai steril posibil. El serveste unor pacienti selectati, cu depresie medulara grava, de durata, dar cu prognostic relativ favorabil. In aceste conditii se incadreaza pacientul inainte si dupa transplantul de maduva osoasa. Aerul va fi ventilat dupa principiul "laminar air-flow", de la capatul patului spre picioare, iar de acolo absolut de un filtru si purificat de germeni. Internarea in aceste camere dureaza cel putin sase saptamani. Aceste proceduri sunt controversate datorita costului ridicat.
Pregatirea pacientului: Pacientul se spala incepand cu 2-3 zile inainte de intrare in unitatiile sterile cu o solutie dezinfectanta. Cavitatea bucala, faringele ca si tractul gastrointestinal sunt decontaminate bacterian specific.
Profilaxia infectiilor in cadrul ingrijirii corpului: se face consecvent pentru a preveni multiplicarea germenilor.
Profilaxia infectiilor in cadrul alimentarii: pacientul primeste alimente sterilizate la autoclav. Sunt acceptate alimentele pregatite la cuchta, ca si alimentele ambalate ca si pentru astronauti sau la cutie. Alimentele ramase nu se pastreaza pentru a fi consumate ulterior.
Inhibarea florei intestinale: pentru a se elimina din intestin germenii potential patogeni, bolnavul primeste continuu antibiotice orale, cu actiune electiva pe intestin.
Profilaxia infectiilor in mediu: toate obiectele, inclusiv cele de uz personal, care trebuie introduse in unitatea sterila trebuie sterilizate initial, prin metode uscate sau umede. Pacientul nu are voie sa calce pe jos cu piciorul gol. De asemenea, nu trebuie sa atinga podeaua cu tuburile de perfuzie sau alte obiecte.
PUNCTIA VASCULARA SI RECOLTAREA SANGELUI
Recoltarea sangelui apartine obligatiilor medicului. Recoltarea de sange venos sau capilar poate fi trecuta in domeniul de activitate ale asistentilor medicali, daca exista dovada unei experiente in domeniu si cunostintele necesare in anumite situatii speciale posibile. Preluarea acestei activitati se va face in conditiile reevaluarii si includerii ei in planul de activitate al cadrelor medii.
Recoltarea de sange venos
Se face in scopul unui examen biochimic, pentru proba de compatibilitate, donarea de sange si flebotomie.
Material
Ø Instrumente de recoltat (seringa Monovette cu ac incorporat functionand cu piston de aspiratie sau cu vid; ace de punctie venoasa; seringa si ac, eprubete).
Ø Dezinfectante pentru tegumente, tampoane
Ø Garou
Ø Camp protector
Ø Manusi de unica folosinta
Ø Perna de sprijin, la nevoie
Ø Plasture pentru evitarea sangerarii ulterioare si a suprainfectarii.
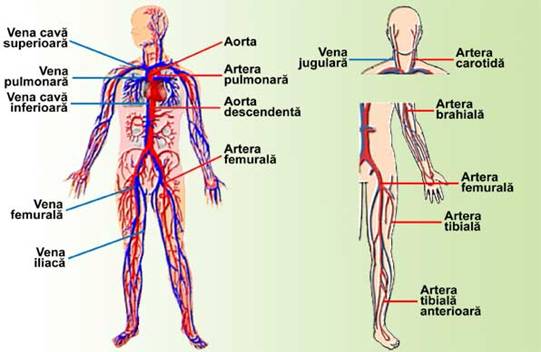
Locul de punctie
Vin in discutie urmatoarele reguli:
Ø Plica cotului
Ø Fata dorsala a mainii
Ø Fata dorsala a piciorului
Ø Plica inghinala cu ultima solutie
Efectuarea recoltarii
Dezinfectarea mainilor.
Verificarea identitatii pacientului si a integritatii instrumentelor.
Cautarea venei, dezinfectarea tegumentelor, punerea manusilor.
Punctionarea: pielea supraiacenta vnei se intinde pentru fixarea vasului, iar acul se introduce cu orificiul bizoului in sus.
Prin aspirarea de sange se confirma punctionarea unui vas.
Volumul de sange necesar se extrage lent si constant, pentru a evita hemoliza acestuia.
Garoul se desface, se pune un tampon fara a apasa pe locul de punctie si se extrage acul.
Pacientul trebuie sa tina bratul ridicat si sa comprime locul de punctie cateva minute, pentru a evita refluarea sangelui din vas si formarea unui hematom. In cazul unei afectiuni sau tratament cu scaderea coagularii, se recomanda o compresie mai indelungata. Daca pacientul nu este alergic la plasture, se poate eventual aplica unul, cu impiedicarea extravazarii sangelui si a accesului bacteriilor.
Adaugarea imediata in eprubete a substantelor necesare.
Recoltarea de sange arterial
Acest tip de recoltare se utilizea pentru analizarea echilibrului acidobazic si alte analize importante in cazul unei insuficiente respiratorii sau cardiace.
Locul de punctie: artera radiara, artera femurala.
Recoltarea de sange capilar
Este o metoda simpla de extragere a sangelui, folosita mai ales pentru dozarea glicemiei si a hematocritului, dar si pentru alte analize sanguine. Sangele capilar contine oxigen, dioxid de carbon si glucozaiin cantitati apropiate de cele din sangele arterial. Poate fi realizata si de asistentii medicali, daca a fost inclusa in planul de activitate.
Material
Substante pentru dezinfectarea tegumentelor.
Lanteta sterila sau alt instrument de punctie steril.
Pipeta pentru recoltarea sangelui sau capilar de sticla: pentru glicemie se adauga EDTA; pentru celelalte analize, hematocrit, hemoglobina sau hemograma se heparinizeaza (de regula se fac doar la sugar si copilul mic).
Lama sau alt suport.
Benzi de testare. 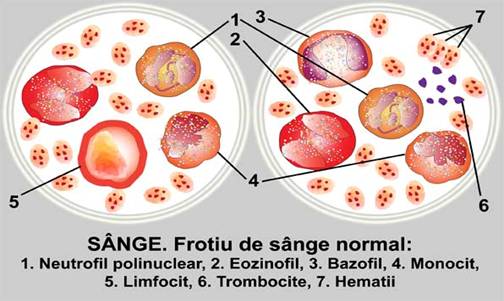
Locul de punctie: pulpa degetului, lateral; lobul urechii, superior; calcai, mai ales la sugari.
Efectuarea recoltarii
Daca degetele sunt reci se incalzeste locul de punctie prin masare sau introducere in apa calda.
Dezinfectarea tegumentelor.
Comprimarea falangei medii.
Se inteapa rapid, suficient de profund cu lanteta sau instrumentul de punctie.
Primele picaturi se sterg, deoarece au un continut ridicat in lichid interstitial.
Se comprima degetul proximal de locul de punctie, pentru a permite fluxul arterial.
In functie de metoda sangele se pune pe: benzile de testare, in capilar, pe suport (lama).
Se tamponeaza si eventual se aplica un plasture.
PUNCTIA DE ORGANE SI BIOPSIA
Punctia consta in introducerea unui ac intr-o cavitate naturala (pleurala, peritoneala, articulara, vezica urinara, pericardica, subarahnoidian, vas sanguin, amniotica) sau patologica (abces, chist) in scop diagnostic si terapeutic (evacuare, aplicarea unor medicamente). Daca interventia obtine fragmente de tesut sau parenchim (ficat, rinichi, maduva osoasa, splina, prostata)se numeste biopsie. Prin biopsie se obtin, fragmente, probe de tesuturi folosindu-se instrumente speciale (ac special Vim-Silverman, sonda de vid cu mecanism de taiere) si tehnici speciale (punctie-biopsie, biopsie cu ac fin, biopsie prin aspiratie, perforare, excizie, chiuretaj). Punctia si biopsia se denumesc dupa organul sau regiunea in care se efectueaza. Daca proba este supusa unui examen citologic, recoltarea se face cu un ac special, iar tehnica se numeste biopsie cu ac fin. Acul respectiv prezinta un raport favorabil al diametrelor intern si extern, astfel incat, in ciuda calibrului mic, se poate recolta un cilindru de tesut suficient de voluminos. Biopsia hepatica cu ac fin se efectueaza sub control ecografic pentru o precizie mai mare. Presiunea negativa creeata cu o seringa speciala permite aspirarea fragmentelor celulare si eliminarea lor pe un suport in vederea examenului citologic. Punctie/ biopsie glanda mamara, suspiciune de tumora (alternativa la excizie).
Pregatirea
Pacientul
Pacientul este informat despre utilitatea, scopul, durata, posibilul disconfort si riscurile interventiei.
In functie de tipul punctiei/biopsiei si de starea pacientului, acesta este pozitionat corespunzator.
Raderea locului de punctie, daca e necesara.
In functie de boala de baza si tipul interventiei, se analizeaza anumite date de laborator, mai ales coagularea.
Material
Substante dezinfectante, benzina iodata, tampoane, suport de vata.
Manusi sterile, anestezic local, seringa, ace.
Ace de punctie speciale, seringi speciale, trusa speciala si accesorii corespunzatoare.
Tuburi speciale pentru probe, recipiente de colectare corespunzatoare, eticheta insotitoare.
Material de sutura la nevoie.
Pansament adeziv sau compresiv.
Realizarea
Curatarea pielii cu benzina iodata.
Dubla dezinfectare a tegumentelor.
Anestezie locala.
Perforarea pielii si a tesuturilor subiacente cu ac, bisturiu sau/si trocar.
Punctionarea cavitatilor sau a regiunilor prevazute.
Recoltarea materialului de punctie, respectiva administrarea a unor substante.
Scoaterea acului.
Ingrijirea locului de punctie: dezinfectarea, curatarea urmelor de sange, acoperire.
Supravegherea
Pacient
Supravegherea semnelor vitale
Pacientul se intreaba in functie de starea generala, de exemplu daca au aparut dureri.
Supravegherea locului de punctie.
Pozitionarea si compresiunea locului de punctie, in functie de tipul interventiei.
Durata repausului la pat depinde de tipul punctiei.
Calmarea durerilor, unde este cazul.
Material de punctie
Intretinerea si etichetarea corespunzatoare.
Trimiterea de urgenta la laborator.
Material folosit
Dezinfectare si curatare corespunzatoare.
Sterilizare.
Complicatii
Perforatii: provocate de endoscop; simptomele si urmarile sunt specifice organelor implicate.
Hemoragia: poate aparea de exemplu dupa: polipectomie, excizii, biopsii.
Reflexe nervoase: pacientul poate reactiona variabil, de la colaps, stop cardiocirculator, la stop respirator.
Anxietate cu simptome vegetative.
Dureri: aparitia lor depinde de particularitatile pacientului, de experienta si indemanarea medicului, de exagerarea anumitor pacienti.
Reactii alergice la substante de contrast si medicamente.
Antrenarea germenilor cu infectie.
5. ADMINISTRAREA CITOSTATICELOR
Recomandarea de alimente in timpul curelor de citostatice, in cadrul substantelor puternic, mediu si slab emetizate.
Citostatice cu efect emetizant puternic
Prima zi:
Ø dejun: normal, la alegere.
Ø pranz: fara.
Ø cina: supa usoara.
A doua zi:
Ø micul dejun: normal, la alegere.
Ø pranz si seara: supa.
A treia zi:
Ø la alegere, dupa apetit si stare generala.
Citostatice cu efect emetizant mediu si slab
Prima zi:
Ø micul dejun: normal, la alegere.
Ø masa de pranz: supa.
Ø cina: la alegere, dupa apetit si stare generala.
A doua zi:
Ø la alegere, dupa apetit si stare generala.
Folosirea sigura si corecta a citostaticelor
Citostaticele inhiba cresterea celulelor si au capacitatea de a modifica informatia generala a celulelor. Astfel, pot induce atat modificari mutagene, cat si tumori maligne. Riscul pentru personalul medical exista cand citostaticele se aplica direct pe tegumente, mucoase sau se introduc in organism pe alte cai. Concentratia maxim admisa la locul de munca, sub care este exclusa periclitarea starii de sanatate, nu exista inca pentru aceste substante.
Riscul de contaminare cutanata, mucoasa si oculara exista la:
Deschiderea fiolelor.
Dizolvarea substantelor liofilizate, cu aparitia aerosolilor, in caz de presiuni prea mari, care nu numai ca se depun pe tegumente si mucoase, dar pot fi si inhalati.
Pregatirea perfuziei.
Inteparea din gresala cu un ac conteminat.
Spargerea neprotejata a unei fiole.
Sfaramarea tabletelor, drajeurilor sau dezhidratarea capsulelor.
Atingerea neprotejata a tabletelor fara folie.
Contactul neprotejat cu urina, scaunul, sudoarea, lichidul de varsatura, saliva si lenjeria contaminata a pacientului. Secretiile pacientului tratat cu citostatice au potential mutagen. Pentru protectia tegumentelor se recomanda intodeauna purtarea manusilor.
Pentru a asigura eficienta tratamentului si a preveni anumite riscuri pentru pacient, trebuie tinut cont de manipularea citostaticelor de urmatoarea: folosirea mijloacelor de dizolvare autorizate de catre producatore, timpul de dizolvare, instabilitate, eventuala sensibilitate la lumina, forma de aplicare recomandata.
Recipientul de perfuzie cu citostatice se marcheaza printr-un semn, de exemplu cu o steluta rosie, pentru ca intreg personalul din jur sa poata recurge la masurile de protectie corespunzatoare.
La manipularea citostaticelor trebuie purtate manusi inpermeabile, pentru a evita iritarea tegumentelor.
Realizarea corecta a unui tratament antiemetic in etape standardizate in cazul citostaticelor cu efect emetizant puternic, mediul si slab previne si calmeaza greata si voma.
In cazul unei chimioterapii agresive se recomanda un coktail antiemetic, administrat inainte de citostatice si 24 de ore dupa.
In prima zi de coktail se administreaza cu 30 de minute inainte de citostatic, de 2 ori mai repede, pentru a putea atinge nivelul eficace. Dozele mari se mentin pentru perioada efectului emetizant maxim si combaterea acestuia.
In cazul citostaticelor cunoscute ca emetizante, coktail-ul antiemetic se administreaza peste 24 de ore, chiar daca pacientul se simpte bine si doarme.
Intodeauna trebuie mentinut un nivel eficace constant, adecvat.
In cazul chimioterapiei pacientul nu trebuie sa se retina de la mancare.
Antiemeticele in cazul chimioterapiei in ambulator: supozitoare si/sau tablete; sisteme active transdermic; perfuzii scurte.
Pacientii cu tratament citostatic trebuie informati ca greata si voma sunt precedente de simptome la nivel genetic. Ele trebuie comunicate imediat, pentru a putea fi administrate un antiemetic suplimentar.
Masuri personale de protectie
Halate cu maneci lungi si mansete, masca faciala.
Manusi de unica folosinta inpermeabile, care sa depaseasca mansetele.
Ochelari de protectie, care protejaza si fata de o contaminare din lateral.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 5315
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2026 . All rights reserved