| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
TEHNICA CHIRURGICALA A MICROFRACTURARII
1. Descrierea termenului de "artroscopie"
Examen endoscopic al interiorului unei articulatii ce permite stabilirea unui diagnostic, in general printr-o biopsie dirijata, si tratarea leziunilor. Artroscopia permite examinarea structurilor invizibile prin radiatii X: cartilagiu, membrana sinoviala, ligamente incrucisate si meniscuri. Artroscopia cea mai frecvent realizata este cea a genunchiului si umarului, dar toate celelalte articulatii pot, de asemenea, sa fie examinate si operate astfel.
2. Pregatirea preoperatorie:
Pacientul trebuie sa aiba o stare cardiopulmonara care sa suporte anestezia si o pierdere sanguina de 1000-1500 ml de sange. Se efectueaza electrocardiografia de rutina la persoanele in varsta. Pacientii cu cardiopatie ischemica, obstructii cronice ale cailor arteriale ar trebui consultati de un specialist. Pacientii cu tulburari vasculare periferice ar trebui consultati de un chirurg vascular.
Pacientii trebuie sa completeze o foaie de "consimtamant informat" si sa fi inteles riscurile operatiei si posibilele complicatii ale procedurii.
Doua unitati de sange ar trebui sa fie pregatite pentru transfuzia perioperatorie de la banca de sange sau de preferat sange predonat. Trebuie sa existe capacitatea de a interveni de urgenta in cazul unor complicatii. Alegerea anesteziei generale sau locale se realizeaza prin discutia dintre pacient si medicul anestezist, cu acceptul echipei operatorii. Aceasta decizie depinde in parte de starea fizica a pacientului. In cazul efectuarii anesteziei epidurale s-a constatat o diminuare a numarului de cazuri de tromboza venoasa profunda. Efectele adverse ale anesteziei epidurale prelungite fiind: pruritul, retentia urinara, greata, voma si foarte rar formarea unui hematom epidural.
Antibioticele si antitromboticele se administreaza profilactic cu aproximativ 30 de minute inaintea efectuarii inciziei, iar metode mecanice antitrombotice se vor folosi intraoperator. [5,9]
Artroscopia este o investigatie invaziva care permite vizualizarea foarte buna a spatiului articular cu ajutorul artroscopului. Artroscopul este format dintr-un endoscop cu fibra optica, instrument care se introduce direct in articulatie printr-o mica incizie subcutanata. Artroscopia ofera medicului posibilitatea de a inspecta suprafetele articulare si tesutul moale din jur: ligamentele si cartilajele.
Introducerea instrumentelor endoscopice permite nu numai examinarea in scop diagnostic a interiorului articulatiei, dar si tratarea leziunilor articulare sau indepartarea corpilor straini liberi din spatiul articular, fara a traumatiza sever tesuturile invecinate, cat si urmarirea evolutiei unei afectiuni articulare sau monitorizarea eficientei tratamentului.

Fig.17. Aparatura electronica si video a artroscopului
Dupa o deschidere minima a articulatiei, practicata sub anestezie locala, medicul introduce artroscopul, tubul rigid dotat cu aparatura optica si instrumentele care permit realizarea chirurgiei intraarticulare. Majoritatea componentelor articulatiei sunt accesibile sub artroscopie: un corp strain articulatiei poate fi indepartat, un cartilaj - remodelat, iar un menisc recusut sau scos. In sfarsit, ligamentele pot face obiectul unor acte chirurgicale directe.
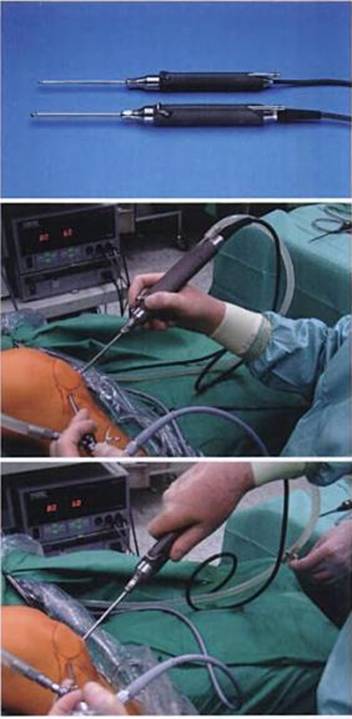
Fig.18. Secvente din timpul operatiei cu artroscopul
Avantajul major al chirurgiei sub artroscopie este acela de a reduce timpul de spitalizare si ragazul necesar reluarii functionalitatii. Cicatricea este, de altfel, foarte mica in raport cu cea lasata de chirurgia clasica. Miniaturizarea materialului, transmiterea imaginilor pe ecran au permis accesul si la alte articulatii decat genunchiul si umarul.

Fig.19. Instrumentar folosit in interventia cu artroscopul.
Un diagnostic de rutina de artroscopie este utilizat pentru a evolua toate compartimentele intra-articulare ale genunchiului. Inainte de efectuarea microfracturii, se raporteaza orice patologie intra-articulara asociata (cum ar fi de menisc).
 Fig.20.Instrumentar folosit in interventia cu
artroscopul.
Fig.20.Instrumentar folosit in interventia cu
artroscopul.
Chirurgul trebuie sa fie foarte atent atunci cand examineaza posteriorul condililor femurali. Daca se semnaleaza orice vatamare/rana/deteriorare pe suprafetele articulare, trebuie sa se cerceteze atent calitatea cartilajului. Orice flapsuri instabile sunt inlaturate prin folosirea unui aparat de ras electric artroscopic sau curette. Apoi, un curette este folosit pentru a debrida stratul de cartilagiu calcifiat de la baza in toata grosimea defectului. Acest pas se bazeaza pe activitatea lui Frisbi, care a demonstrat vindecarea suprafetei articulare superioare la un cal, cand stratul cartilagiului calcifiat este indepartat. Cand indepartam stratul cartilajului calcifiat, in general nu se foloseste un aparat de ras. Cu un aparat de ras este dificil de controlat cantitatea de os eliminat, si este posibil ca osul subcondral sa fie afectat.
Dupa indepartarea cu succes a stratului de cartilaj calcifiat, o andrea este folosita pentru a face mai multe gauri mici (mirofracturi) in osul expus al defectului condral aflate la distanta de 1-2 mm. Trebuie lasata o punte de oase potrivita intre gauri. Tehnica de microfracturi are numeroase avantaje fata de foraj. Mai intai de toate, creaza o leziune termala mai mica. Mai mult, cu microfracturi chirurgul este capabil sa intre in zonele dificile ale suprafetei articulare cu un control mai bun asupra adancimii de patrundere. La finalizarea microfracturii, o suprafata aspra este generata pentru aderenta cheagului de sange care contine celule mezenchimale nediferentiate de la osul subcondral. Trebuie avut grija ca cele mai marginase parti ale leziuni sa fie patrunse de andrea pentru a ajuta la vindecarea tesutului reparator la imprejmuirea suprafetei articulare. Odata ce microfractura este finalizata, pompa artroscopica este oprita pentru a se asigura ca sangerarea maduvei curge din gaurile mici umpland defectul.[54]
Operatia a fost executata doar de catre chirurgii care au fost pregatiti si au avut experienta cu tehnica de microfracturare. A fost facuta in fiecare caz o artroscopie minutioasa cu scopul de a identifica eventualele anormalitati aditionale intra articulare. Singura leziune gasita la 21% din pacienti a fost ruptura partiala de menisc. Sase leziuni de menisc au fost localizate in acelasi compartiment cu leziunea cartilajului. Toate leziunile de menisc au fost tratate cu meniscectomie partiala. Microfracturile cartilajului lezat au fost executate dupa o metoda descrisa de Steadman. Asta include debridarea cartilajului lezionat, o indepartare atenta a invelisului calcifiat al cartilajului si micropenetrarea osului subcondral folosind instrumente specifice (Linvatec, Largo, Florida). Se mentine o distanta de 4mm intre micropenetrari pentru a asigura integritatea si functia osului subcondral. Eliberarea sangelui si a maduvei prin gaurile microfracturilor este confirmata prin eliminarea presiunii pompei artroscopului. La pacientii cu leziuni ale condilului femural, miscarea pasiva continua incepe din camera de recuperare de la 0º la 60º si este crescuta gradual pana se obtine miscarea pasiva completa. Se executa timp de 6 ore pe zi vreme de 6 saptamani. Evitarea incarcarii este mentinuta timp de 6 saptamani. Pacientii cu leziuni trohleare au fost lasati sa incarce greutatea suportabila si miscarea a fost evitata pentru 48 de ore. Apoi a fost permisa incarcarea cu intreaga greutate, cu toate ca flexia activa a fost limitata la 0º la 20º; totusi, miscarea pasiva activa de la 0º la 80º a fost utilizata timp de 6 saptamani. Bicicleta ergonomica a fost utilizata imediat ce posibilitatea de miscare o permite. Intreaga greutate a corpului pe genunchiul operat a fost permisa dupa 7-8 saptamani de la operatie, iar intoarcerea la activitatile regulate dupa 6-8 luni postoperator.
Orice alta patologie inafara de ligamentoplastie
are prioritate inaintea microfracturarii. Steadman recomanda artroscopia fara a
se utiliza un garou, dar vizualizarea sangerande se poate realiza prin oprirea
fluxului de lichid sau folosirea shaverului de aspiratie. 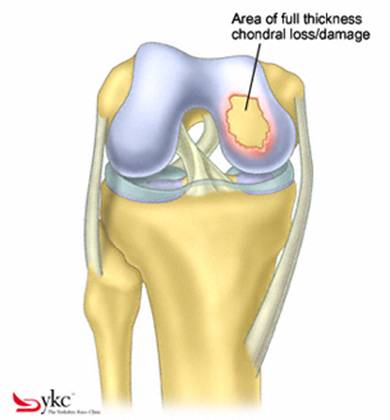
Fig.21. Diagrama unei leziuni cartilaginoase.
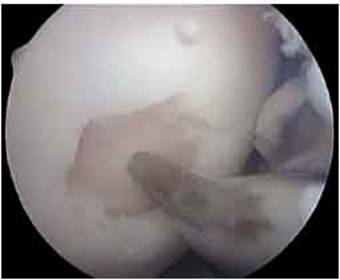
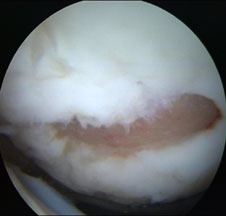
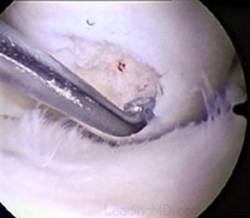 Fig.22.
Debridarea (a, b, c).
Fig.22.
Debridarea (a, b, c).
 a. b.
a. b.
Fig.23. Diagrama microfracturi: a. Leziunea; b. Rezultatul interventiei.
Majoritatea defectelor sunt eliptice. Se masoara lungimea axei lungi si a celei scurte. Formula pentru aria elipsei este pi x a x b/4
Aria defectului- axa lunga=a; axa scurta=b; pi=3.142
Andrelele de microfracturare cu unghi reglat actioneaza moderat astfel incat gaurile verticale pot fi facute fara daune termice. Se fac gauri chiar de la marginea defectului.
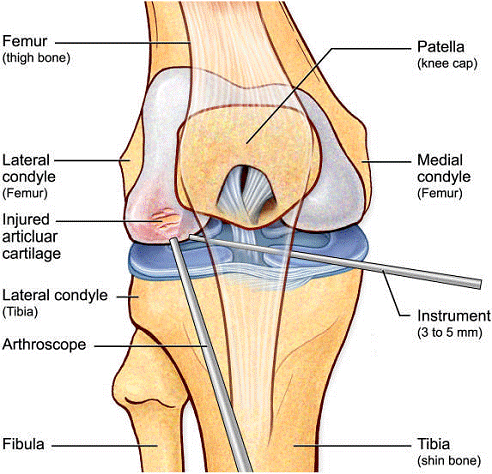
Fig.24. Diagrama interventiei chirurgicale.
a. b. 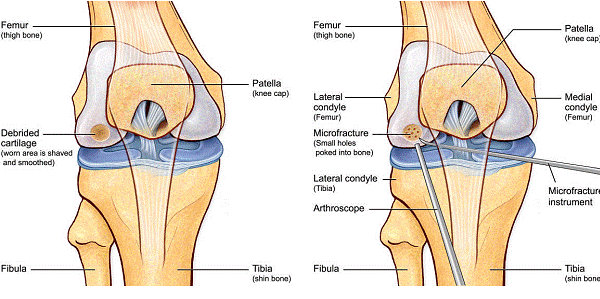
Fig.25.a. Debridarea. Fig.25.b. Microfracturare.
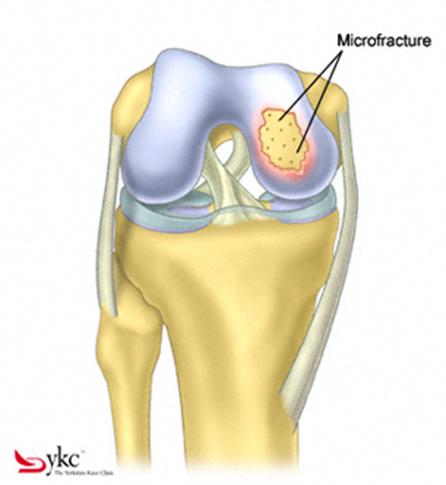
Fig.26. Diagrama unei microfracturari.
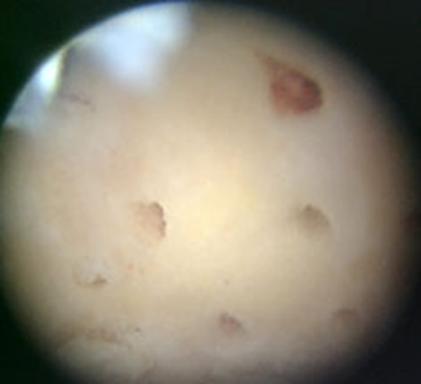
Fig.27. Microfracturi.
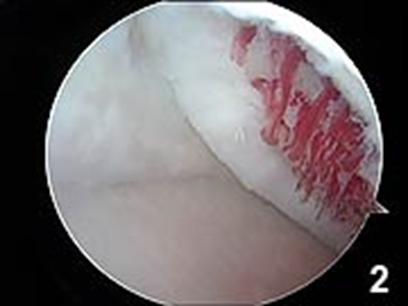 Fig.28. Sange din microfracturi.
Fig.28. Sange din microfracturi.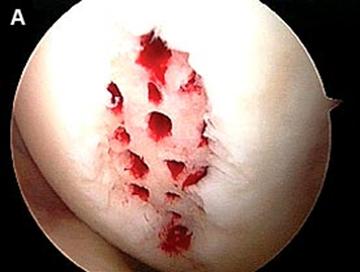
Artroscopia arata repararea tesuturilor la sase saptamani.
a.
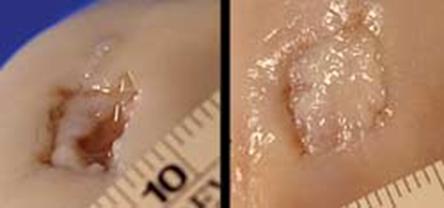
b.
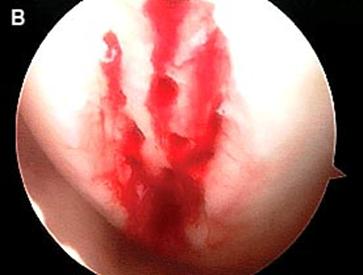
Fig.30. Cartilajul reparator la 6 luni dupa microfracturare ( a, b).
Rezultatele clinice au fost evaluate la minimum doi ani. Perioada de timp medie scursa de la operatie pana la ultima evaluare a fost de 41 de luni ( 24 pana la 54 de luni). Colectarea datelor postoperatorii a fost executata de un observator independent la 3, 6, 12, 24, 36 sau 48 de luni dupa microfracturi. O evaluare la 24 de luni a fost facuta la toti cei 48 de pacienti. Evaluarea a fost completa la 34 de pacienti la 36 de luni si la 5 pacienti la 48 de luni. Instrumentele pentru rezultatele evaluarii cuprinde o clasificare preoperatorie si postoperatorie a functiilor genunchiului ca fiind excelente, bune, acceptabile sau slabe; activitatile zilnice pe scala Cercetarii Recuperarii Genunchiului; studiul medical SF-36 despre recuperare; si scorul international IKDC (International Knee Documentation Committee). Aceste instrumente specifice ale recuperarii au fost validate si folosite in prealabil in clinica noastra pentru evaluarea repararii cartilajului articular al genunchiului. Durabilitatea tratamentului a fost denumita ca fiind capacitatea pacientului de a mentine imbunatatirea scorului functional mai mult de doi ani dupa microfracturi.
1. Imaginile RMN
Din 48 de pacienti tratati cu tehnica de microfracturare in studiul nostru, 24 (50%) au acceptat sa fie evaluati prin imagini ale rezonantei magnetice. RMN a fost facut doar pentru studiu si nu datorita vreunui simptom clinic si s-a efectuat in medie la 12 2 luni (de la 3 la 36 de luni) dupa operatie. Imaginile au fost executate la mai putin de 6 luni pentru 3 pacienti (13%), de la 6 la 12 luni pentru 15 pacienti (61%) si mai mult de 12 luni dupa microfracturi pentru 6 pacienti (26%). Sase pacienti au o serie de imagini RMN cu media 1,3 0,1 (de la 1 la 3 scanari) pe pacient. La acesti 6 pacienti, descoperirile la cea mai recenta evaluare imagistica au fost folosite pentru analiza rezultatelor functionale. Nu s-au gasit diferente semnificative intre pacientii cu sau fara evaluare imagistica RMN cu privire la datele demografice (p>0,650); caracteristicile leziunilor (p>0,450); durata preoperatorie a simptomelor (p= 0,793); indexul masei corporale (p= 0,217); durata urmarii postoperatorii (p= 0,902); si scorul preoperator si postoperator pentru activitatile zilnice (p=0,250); SF-36componenta fizica (p= 0,250), IKDC (p= 0,820) si rata subiectiva (p = 0,867).
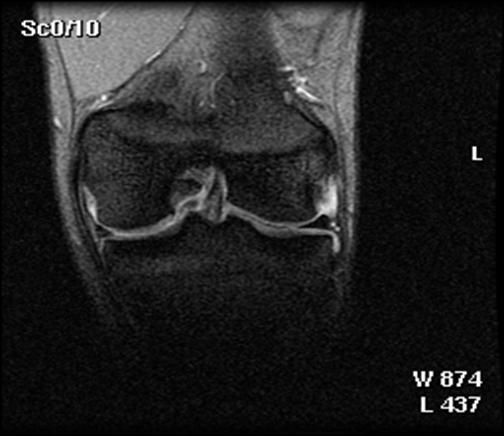
Fig.32. Imagine RMN pacient T.C. 19 ani
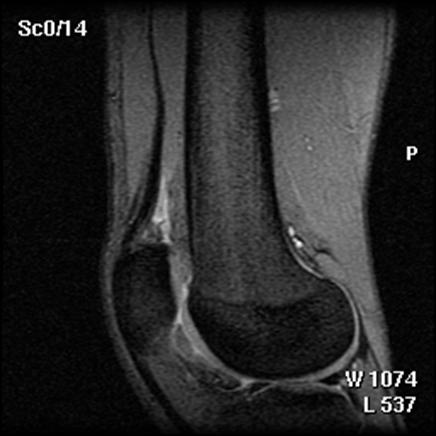
Fig.33. Imagine RMN T.C. 19 ani
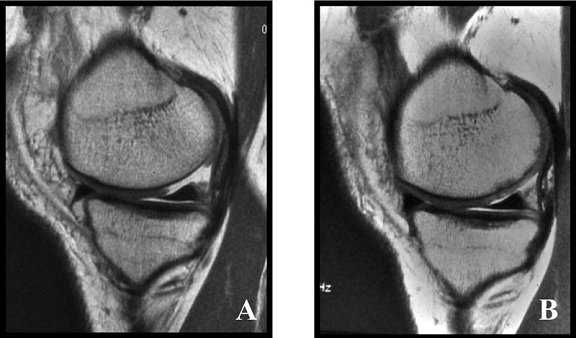
Fig.34. A-scanare inaintea microfracturarii, B-scanare la patru luni dupaa microfracturare.
Evaluarea imaginilor RMN a fost realizata de catre radiologist cu experienta, care cunostea situatia pacientilor si operatia efectuata. Imaginile au fost astfel analizate incat sa se observe zonele cu cartilaj de reparare comparativ cu cel nativ. Repararea morfologica a fost descrisa ca depresiva, neteda, sau mareata comparativ cu cartilajul nativ inconjurator. Volumul de umplere al defectului cu cartilaj reparator a fost masurat folosind imagini sagitale si coronale si a fost gradat ca bun (intre 67% si 100%), moderat (34% la 66%), sau slab (0% la 33%) pe baza procentajului defectului umplut. Interfata cu suprafata cartilajului nativ adiacent a fost evaluata si gradata ca fiind mica ( gaura ≤ 2mm) sau mare (gaura ˃ 2mm). Edemul maduvei osului subcondral a fost gradat ca fiind usor (˂ 1 cm²), moderat (intre 1 si 3 cm²) sau sever (˃ 3 cm²), iar prezenta sau absenta cresterii osoase a fost atent inregistrata.
2. Analiza statistica
Asemanarea dintre parametrii de dinainte si dupa microfractura a fost analizata prin testul "paired t". Diferentele intre proportiile variabile au fost evaluate cu analiza "chi-square". Pentru testarea relatiilor dintre variabile au fost folosite regresii liniare si analize corelationare. Valoarile lui p mai mici de 0,05 au fost considerate semnificative.
3. Rezultate
Acest studiu mi-a permis sa extrag aspectele cele mai semnificative din punct de vedere al:
Repartitiei pe sexe
Se observa raportul crescut in spre sexul masculin, din totalul de 48 de cazuri, 37 fiind barbati.
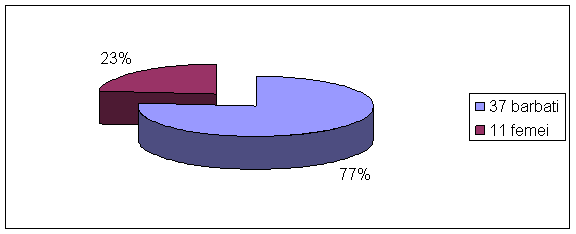
Fig.35. Defecte ale cartilajului predomina la sexul masculin
-Repartitia pe medii de varsta
Se observa o crestere treptata a incidentei raportate la varsta. Valorile cele mai crescute se inregistreaza peste varsta de 40 de ani (69,33%), intre 20 si 40 de ani sunt 29,33%, iar pana la 20 de ani 1,33% . Majoritatea cazurilor in care s-au efectuat microfracturi se incadreaza intre varstele de 22 si 51 de ani.
-Repartitia in functie de membrul afectat
Se observa o incidenta usor crescuta a afectarii membrului drept, 56,94% fata de 43,06% la membrul stang.
-Stadializarea Outerbridge
Pentru realizarea acestei lucrari s-au analizat in cadrul unui studiu retrospectiv un numar de 351 cazuri internate cu afectiuni ale genunchiului in Clinica de Ortopedie - Traumatologie Nr.II, din Tirgu-Mures, in perioada 01.01.2005- 30.06.2009. Pentru obtinerea datelor statistice s-au analizat protocoalele operatorii si foile de observatii ale pacientilor consemnandu-se: genunchiul afectat, afectarea primara sau secundara, cauzele gonartrozei secundare, prezenta reviziei, varsta, sexul pacientului, tipul de interventie efectuata.
Pentru tratamentul prin microfracturare au fost selectati pacienti cu scor Outerbridge ridicat.

Fig.36. Grafic cu stadializarea Outerbridge a cazurilor studiate: Outerbridge I. 31 cazuri, Outerbridge II. 41 cazuri, Outerbridge III. 38 cazuri, Outerbridge IV. 57 cazuri.
-Date despre evolutia postoperatorie
In 99,34% din cazuri evolutia a fost una favorabila.
La o medie de monitorizare de 47 7 luni dupa microfracturi, 32 de pacienti (67%) raporteaza rezultate subiective bune sau excelente, 12 pacienti (25%) au avut functii multumitoare ale genunchiului si doar 4 pacienti (8%) au raportat functionalitate slaba.
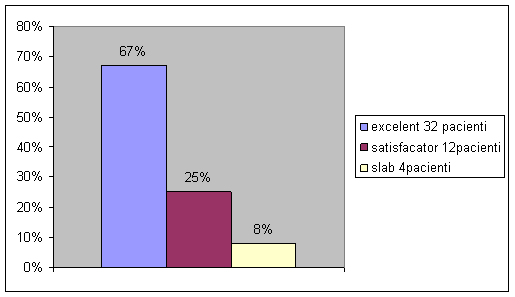
Fig.37. Repartitia pacientilor pe baza rezultatelor subiective
Zece din cele unsprezece rate scazute preoperativ s-au imbunatatit dupa microfracturi (p˂0,05). Scorul activitatilor zilnice, scorul componentei fizice SF-36 si scorul IKDC au crescut semnificativ in urma microfracturilor (p˂ 0,05) . Treizeci si trei de pacienti (69%) au avut o scadere a scorului IKDC dupa 24 de luni (p˂ 0,05). Scaderea scorului IKDC s-a observat la toti pacientii cu o saraca umplere a defectului cu cartilaj reparator, comparativ cu doar 3 din 13 cu buna umplere a defectului (p˂ 0,05). Cu numerele disponibile, media marimii leziunii, varsta pacientului, intervalul preoperator si indexul masei corporale pentru pacientii cu descrestere a scorului IKDC nu au fost diferente fata de pacientii fara descrestere a scorului.
Imaginile rezonantei magnetice au demonstrat un semnal hiperintens al cartilajului reparator la 22 de pacienti (92%) din cei 24 si usoare edeme subcondrale la 17 pacienti (71%). Umplerea cu cartilajul reparator a fost clasificata ca fiind buna ( 67% la 100%) la majoritatea pacientilor, dar cele mai multe leziuni tratate demonstreaza deprecierea morfologiei cartilajului reparator in cartilaj hialin adiacent. Pentru 6 pacienti au fost disponibile RMN-uri secventiale si toate au demonstrat cel putin un grad de umplere moderat. Nu au existat deteriorari al volumului de umplere la acesti pacienti, dar un pacient a avut o crestere a volumului de umplere in timp. Nu s-a gasit o corelare statistica intre volumul cartilajului reparator si timpul scurs de la microfracturi (r=0,173; p=0,420). Cresterea osoasa a fost demonstrata la sase pacienti (25%). Doua treimi din acestia au avut un grad bun de umplere. Toti cei 13 pacienti cu un bun grad de umplere au avut o imbunatatire a scorului activitatilor zilnice, pe cand doar 3 pacienti cu umplere moderata a defectului si doar unul cu slaba umplere au avut o crestere a acestui scor (p < 0,05). Similar, scorul componentei fizice SF-36 si rata subiectiva a crescut semnificativ la pacientii cu un grad bun de umplere observat in imaginile rezonantei magnetice (p < 0,05). Descresterea scorului functional dupa 24 de luni a fost observata la toti pacientii cu un slab grad de umplere dupa microfracturi, pentru 2 pacienti cu un grad moderat de umplere (p= 0,097) si pentru 3 pacienti cu grad bun de umplere (p < 0,05). Scorul activitatilor zilnice (p < 0,05; r = 0,385) si scorul componentei fizice SF-36 (p ˂ 0,05; r = 0,388) obtinute in timpul rezonantei magnetice demonstreaza o corelatie statistica pozitiva cu gradul de umplere.
Pacientii cu grad bun de umplere au un index scazut al masei corporale fata de cei cu umplere scazuta (p < 0,05). Un index scazut al masei corporale a fost asociat, in urma rezonantei magnetice, cu un mai bun grad de umplere (p˂ 0,05; r = 0,520). Decalajul persistent format la interfata cu cartilajul natural inconjurator a fost obervat la 22 (92%) dintre cei 24 de pacienti care au facut RMN, cu majoritatea decalajului ≤ 2mm. Interfata periferica coreleaza bine cu gradul de umplere (p˂0,0001; r=0,778), cu 12 din 13 reparatii cu buna umplere aratand interfata ˂ 2mm. Interfata nu se coreleaza cu efectul scorului (p= 0,279; r = 230). Trei din patru pacienti cu umplere scazuta aveau mai mult de 30 de ani. Totusi, cu numerele disponibile, varsta, sex, durata preoperatorie, localizarea defectului, tipul defectului (condral comparativ cu osteocondral), marimea defectului, numarul de operatii anterioare si meniscectomii concomitente nu s-a demonstrat a fi legate semnificativ de imagistica prin rezonanta magnetica. Indicele masei corporale a fost invers corelat cu activitatile zilnice (p˂0,05; r = -0,330) si cu subscorul componentei fizice SF-36 (p˂0,05; r = -0,343). Pacientii cu indicele masei corporale ˃30kg/m² au aratat cel mai scazut scor de recuperare si cea mai rea evaluare subiectiva. Durata simptomatologiei inainte de operatie afecteaza de asemenea semnificativ rezultatele, astfel ca 22 de pacienti (76%) din 29 cu durata preoperatorie mai mica de 12 luni au aratat o imbunatatire a scorului activitatilor zilnice comparativ cu 7 din 19 pacienti cu o perioada preoperatorie mai lunga (p˂0,05). O tendinta asemanatoare a fost notata pentru subscorul functiei fizice SF-36 (p = 0,08). O tendinta catre un mai bun scor al activitatii zilnice a fost observata de asemenea la pacientii care au facut microfracturi la mai putin de 30 de ani, comparativ cu cei care au fost mai in varsta (p= 0,072). Cu numerele disponibile, sex, marimea defectului, locatia defectului, tipul defectului, operatii anterioare si prezenta sau absenta meniscectomiilor partiale concomitente, de asemenea nu pare sa influenteze rezultatele scorurilor.
4. Discutie
Acest
studiu a demonstrat ca artroplastia prin microfracturare a dus la cresterea
scorurilor functionale ale pacientilor tratati simptomatic pentru leziunile
cartilajului la un minim de urmarire de doi ani. In ansamblu, rezultatele
clinice cu microfracturi in
studiul nostru, sunt comparabile cu cele din rapoartele anterioare,
care au aratat imbunatatitiri ale genunchiului de 70% pana la 95% in functie de
pacienti. Steadman a raportat ca pacientii au avut cresteri substantiale in
capacitatea de a efectua activitatile zilnice, lucrul greu si activitati sportive,
dupa microfracturi. Aceasta constatare este in concordanta cu cresterea
semnificativa a scorurilor activitatilor de zi cu zi observata in studiu. De
asemenea am observat cresteri insemnate ale scalei componentei fizice SF-36 si
al scorului IKDC dupa microfracturi. Cresteri ale scorurilor IKDC si al
componentei fizice a SF-36 au fost
raportate si de catre alti autori, ceea ce atesta reproductibilitatea acestor
rezultate.
Cazul nostru a fost similar cu al altor centre in care operatiile sunt executate de mai multe echipe operatorii sau de medici tineri, aflati in procesul de invatare, de aceea trebuie luata in calcul in acest caz si curba de invatare. [4, 29]
Pentru rezulate mai exacte trebuie avute in vedere studiile efectuate pe perioade de minim 10 ani, pe loturi semnificative de pacienti, la care s-a folosit acelasi tip de interventie iar echipa operatorie a ramas in mare parte neschimbata.
Similar constatarilor noastre cu multe alte studii, s-a dovedit ca cea mai semnificativa imbunatatire dupa microfracturi a aparut in cadrul primilor doi ani postoperatori.
Acest lucru se poate datora maturitatii cantitative si calitative a tesututului cartilajului repararator. Dezvoltarea cartilajului de umplere a fost demonstrata prin RMN pe unul dintre pacientii nostri si poate explica de ce imbunatatirea a fost descrisa doar dupa 2, 3 ani de catre Steadman. Contrar altor studii, constatarile noastre au indicat o deteriorare functionala a genunchiului dupa doi ani. Dupa cum am observat la pacientii nostri, si alti anchetatori au observat ca la atleti durerea s-a redus dupa trei ani dupa microfracturi si scorul Tegner s-a redus in 80% dintre cazuri la doi ani dupa microfracturare. Inca nu a fost indentificat motivul pentru aceasta diminuare. Steadman a observat ca deteriorarea functionala a genunchiului s-a produs la acei pacienti la care la cea de-a doua artroscopie nu s-a demonstrat umplerea cu cartilajul reparator. Avand in vedere ca deteriorarea functionala a genunchiului dupa 24 luni a fost observata prima data la pacientii cu un grad slab de umplere a cartilajului reparator, studiile noastre au demostrat ca volumul cartilajului reparator are un rol important, chiar decisiv la durabilitatea imbunatatirii functionale a genunchiului dupa microfracturare. Similar studiului nostru la 17% dintre cazurile de umplere slaba a cartilajului (4 din 24 de pacienti), Blevins descrie durabilitatea osului subcondral expus la 8% pana la 35% in leziunile tratate prin microfracturare in momentul celei de-a doua artroscopi. La uni atleti, deteriorarea functionala se poate datora umplerii slabe a cartilajului. Desi in studiul nostru deteriorarea a fost observata la toti pacientii cu umplere slaba a cartilajului, datele noastre au indicat ca deteriorarea functionala a genunchiului nu e limitata doar la pacientii cu un grad slab de umplere, deci trebuie luati in considerare alti factori. In plus, rezultatele noastre au aratat ca RMN postoperator, poate fi folositor pentru deosebirea pacientilor care dupa microfractura vor arata imbunatatiri durabile functionale ale genunchiului si cei care nu vor arata. In concluzie, aceste rezultate arata ca exista un subgrup de pacienti la care volumul cartilajului reparator dupa microfracturare nu este suficient, iar functiile se imbunatatesc doar temporar, in timp ce la pacientii cu un volum de umplere mare, au rezultate bune si durabile. Din cauza numarului limitat al imaginilor rezonantei magnetice din studiul nostru, sunt necesare studii suplimentare pentru o descriere mai buna a modificarilor in timp a cartilajului. Studiul nostru a demonstrat importanta indicelui masei corporale cu privire la recuperarea functionala dupa microfracturi la cartilajul articular la genunchi. Un indice crescut al masei corporale (>30 kg/m²) a fost asociat cu o recuperare slaba dupa microfracturare. O degradare crescuta a cartilajului a fost aratata la pacientii cu indice a masei corporale mai mare cu 25kg/m².
Acest lucru trebuie sa rezulte din cresterea catabolismului matricei cartilajului, si acelasi mecanism poate afecta cartilajul reparator dupa microfracturare. La fel ca in rapoartele precedente, care au aratat ca greutatea excesiva poate fi daunatoare pentru cartilajul articular reparator prin tehnica de stimulare a maduvei, observatia noastra ca cel mai important efect are loc la pacientii cu un indice al masei corporale > 30 kg/m² sugereaza ca o masa corporala excesiva poate reprezenta o contraindicatie relativa pentru repararea microfracturii la genunchi. Studiile anterioare au aratat ca la pacientii mai tineri de 30 de ani, cartilajul articular reparator de dupa microfracturare a avut rezultate clinice mai bune.
O tendinta spre o mai buna functionare a fost observata si la pacientii nostri mai tineri de 30 de ani si poate fi atribuita cantitativ si calitativ diferentei de varsta in activitatea metabolica in cartilajul reparator. Totusi, nu am putut identifica o corelatie intre varsta si volumul de umplere a tesutului reparator al cartilajului. Acest lucru se poate datora faptului ca RMN a fost accesibil doar la jumatate dintre pacientii nostri. Durata simptomelor postoperative este un factor important pentru cartilajul reparator prin microfracturare, putini pacienti cu intervale postoperatorii mai lungi de 12 luni au aratat activitati zilnice imbunatatite. In mod similar, intervalele postoperatorii prelungite au fost asociate cu un grad inferior de cartilaj reparator la cea de-a doua artroscopie de dupa microfracturare. O recuperare mai slaba a fost observata la transplantul de condrocite autolog si mozaicoplastie dupa o durata postoperativa prelungita a simptomelor. Cartilajul cu defect lasat netratat pe o perioada prelungita poate duce la schimbari degenerative premature, in special la marginile defectului. Deci, concluziile noastre pun accentul pe importanta tratamentului chirurgical urgent al leziunilor cartilajului articular.
RMN a aratat in primul rand un semnal foarte intens in tesutul reparator, potrivit cu o vindecare slaba a cartilajului, care sa permita cresterea mobilitatii apei, si confirma concluziile histologice precedente si studii experimentale care au demonstrat o buna vindecare fibrocartilaginoasa dupa microfracturare. Potrivit rezultatului RMN, majoritatea pacientilor au avut o umplere destul de buna, dar si o adancitura persistenta a defectului. Totusi, in ciuda umplerii incomplete, toti pacientii cu un volum de umplere al defectului mai mare de doua treimi, au aratat imbunatatiri functionale semnificante la genunchi dupa microfracturare. Acest lucru sugereaza ca pentru o imbunatatire functionala pe termen scurt nu este necesara umplerea completa a leziunii, insa, o umplere sporita duce la o imbunatatire clinica.
Decalajele persistente dintre cartilajul natural si cel reparator sunt observate in 92% dintre cazuri. Aceasta constatare e facuta si in observatiile clinice anterioare si in studiile de laborator, care au demonstrat lipsa integrarii periferice a cartilajului reparator dupa microfracturare in mai mult de 53 % dintre cazuri. Credem ca aceasta lipsa a integrarii periferice creste taietura verticala subliniata intre cartilajul natural si cel artificial, dezvoltand astfel schimbari degenerative si micromiscari si modificari degenerative. Lipsa integrarii periferice este observata si in alte tehnici de reparare a cartilajului. Importanta decalajului persistent din studiul nostru coreleaza cu gradul de umplere totala a cartilajului reparator. Acest lucru sugereaza ca integrarea periferica depinde de alti factori implicati in repararea cartilajului, si poate explica absenta efectului statistic al decalajului persistent numai in recuperarea functionala.
Cresterea osoasa dupa microfracturare nu a fost bine descrisa si a fost observata la 25% dintre pacientii studiului nostru care au facut RMN. Acest lucru rezulta din metaplazia stratului profund al cartilajului reparator dupa stimularea microfracturii si a fost demonstrata la 49% dintre pacienti dupa microfracturare la genunchi. Factorii responsabili pentru dezvoltarea osoasa nu au fost bine definiti, dar indepartarea excesiva a discului osos subcondral in timpul indepartarii stratului cartilajului calcifiat poate duce la vascularizarea bazei tesutului reparator si furnizeaza un stimul la osul endocondral. RMN demonstreaza ca cresterea osoasa rezulta dintr-o subtiere relativa a cartilajului reparator, care ar putea avea implicatii biomecanice pentru cartilajul reparator si pentru activitatea si durabilitatea acestuia. Este nevoie de o durata mai lunga de recuperare si un numar mai mare de pacienti pentru a evalua mai departe aceasta constatare.
Limitarea studiului nostru s-a datorat lipsei unui grup de control, a perioadei de recuperare mici si mijlocii, si absentei datelor examenului clinic. In ciuda acestor deficiente, am reusit sa demonstram importante schimbari functionale la genunchi si sa identificam mai multi factori care influenteaza recuperarea functionala dupa microfractura folosind instrumente pentru genunchi validate anterior. In ceea ce priveste morfologia vindecarii, doar 50% dintre pacintii nostri au fost de acord cu RMN. Insa, cu privire la datele demografice sau la rezultatul preoperator si postoperator nu au fost diferente semnificative intre pacientii care au facut sau nu au facut RMN. Acest lucru sugereaza ca datele si concluziile subgrupului de pacienti care au facut RMN pot fi reprezentative pentru tot grupul de pacienti studiat. De cand RMN a fost folosit in studiul nostru pentru evaluarea cartilajului reparator, nu a fost disponibila nicio analiza histologica sau biochimica pentru repararea tesutului. Atata timp cat RMN nu poate inlocui o biopsie a tesutului, un studiu recent a demonstrat o buna corelare intre rezultatele vizuale la cea de-a doua artroscopie, constatarea histologica a cartilajului reparator si RMN dupa transplantul autolog de condrocite.
Microfractura asigura imbunatatiri functionale subiective si niveluri de activitate crescute la pacientii cu leziune de cartilaj articular al femurului. Cele mai bune rezultate functionale sunt observate la pacientii cu un volum mare de cartilaj reparator la RMN, la cei cu un indice scazut al greutatii corporale, si la cei care au o durata scurta de simptome preoperatorii. Umplerea slaba a defectului duce frecvent la imbunatatiri functionale de scurta durata si la durabilitate limitata.
BIBLIOGRAFIA
Antonescu D., Barbu D., Niculescu D.L., Panait Gh., Popescu M., Purghel Fl., Stanculescu D., Stoica C., Cristea St:. "Elemente de ortopedie si traumatologie", U.M.F. "Carol Davila", Bucuresti, 1999
Andriacchi T.P., Stanwick T.S., Golanke J.O.: "Knee biomecanics and total knee replacement", J. Arthroplasty, 1986; 1:211-9
Archibeck M.J., White R.E. Jr.: "What's new in adult reconstructive knee surgery", J Bonne and Joint Surgery, 2006, 88:1677-1686.
Bath R.E. Jr., "Cementless TKA: an endegerd spicies? In the affirmative". 12th Annual Curs of Concepts in Joint Replacement (abs.), 1996:123
Babis C.G., Trousdale R.T.,
Pagnano M.W., Morrey B.F.:
"Poor Outcomes of Isolated Tibial Insert Exchange and Arthrolysis for the
Management of Stiffness Following Total Knee Arthoplasty" J. Bone Joint Surg. Am., Oct
2001; 83: 1534 - 1536
Batista G., Ibarra M., Ortiz J., Vilegas M.: "Enginiring biomechanics of knee replacement", www.ece.uprm.edu/-m goyal/home.htm, Mai 2004, 1-12.
Bthis H., Perlick L., Tingart M., Lring C., Zurakowski D., Grifka J.: "Alinierea in artroplastia totala de genunchi.Comparatie intre tehnica chirurgicala computer-asistata si tehnica traditionala" (abs.), J Bone Joint Surgery Br, 2004, 86-B, 682-686.
Ciugudean C.C., Muntean V., Nagy ., Stoica M.: "Curs de ortopedie si trumatologie". U.M.F. Targu Mures
Dieppe P., Brandt K.: "What is important in treating osteoarthritis? Whom should we treat and when should we treat them?", Rheum Dis Clin North Am, 2003, 29: 687-716.
D'Antonio J., Mahoney O., Morawa L., Schmalyried Th., Bonutti P., Reily D., Incavo S.: "Scorpiao Total Knee Surgical Protocol", 2004.
Dunbar M. J., Robertsson O.: Results of a survey of 3600 patients from the Swedish knee arthrolpasty registry", J Bone And Joint Surgery, 2001, 83-B, 399-344
Enciulescu C., Branzaniuc C., Butilca F.: Anatomie Generalitati Membre vol.I" Universitatea de Medicina si Farmacie Tirgu-Mures. Catedra de anatomie si morfologie. Disciplina de anatomie si embriologie, 2002
Elkus M.,
Ranawat S.C., Rasquinha V.J., Babhulkar S., Rossi R., Ranawat A.S.:
"Total Knee
Arthroplasty for Severe
Valgus Deformity. Five to fourteen-years follow-up", Bone
Joint Surg. Am., 2004; 86: 2671 - 2676
Gidvani S., Fairbank A.: "The orthopedic approach to managing osteoarthritis of the knee", www.bmj.com, Nov 2004; 329:1220-1224.
Gordon S.M., Culver D.H., Simons B.P.: "Risk factor for wound infection after TKA", American Jurnal of Epidemiology, 1990, 131:905-916
Harvey I.A., Barry K., Kirby S.P., Johnson R., Elloy M.A.: "Factors affecting the range of movement of total knee arthroplasty", J Bone Joint Surg Br, Nov 1993; 75-B: 950 - 955
Harwin S.F.: "Patellofemoral complications in symetrical total knee arthoplasty", J Arthroplasty, 1998, 13:753-763.
Iatridis J.C.: "Biomechanica of the Knee", Adapted from Nordin and Frankel text, 2008.
Insall J.N., Scott W.N.: "Surgery of the knee". Third Edition, Churchill Livingstone Inc,1995
Kristensen O., Nafer A., Hvid I., Jensen J.: "Long term results of total condilar knee arthroplastyin reumathoid artritis". J Bone and Joint Surgery, 1992, 74-B, 803-806
Li P.L.S., Yamora J., Bentley G.: "The results of ten years of the Install-BurnsteinII total knee", J Bone and Joint Surgery, 2002, 906-912
Mallen C.D., Peat G., Porcheret M.: "Chronic knee pain" BMJ, Aug 2007; 335-303.
Maros T.: "Anatomia descriptiva si topografica a omului", 1.1975. Litografia IMF Tirgu-Mures, 1975.
MacAuley D.: "Managing osteoarthritis of the knee" BMJ Dec 2004; 329: 1300
Mc Caskie J., Duham D.J., Gree T.P., Lock W.M.: "Randomised, prospectiv study comparing cemented and cementless total knee replacement: results of press-fit condilar total knee at replacemnet at five years", J Bone and Joint Surgery, 1998, 80-B, 971-975
McGrory B.J., Harris W.H.: "Can the Westwrn Ontario and McMaster Universities (WOMAC) osteoartritis index be usedto evaluatediferrent hip joint in the same patient?", J Arthroplasty, 1996, 11.841-4.
Moran C.G., Horton T.C.: "Total knee replacement: the joint of the decade", BMJ Mar, 2000, 320-820.
Murray D.W., Goodfellow J.W., O'Connor J.J.: "The
Palmer S.H., Cross M.J.: "Total knee arthroplasty", www. emedicine.com, 13 iul 2004.
Pandith H., Beard D.J., Jenkins C., Kinstra Y., Thomas N.P., Dodd C.A.F.: "Combinated anterior cruciat reconstructionand Oxford unicompartimental knee arthroplasty", J Bone and Joint Surgery, 1993, 75-B, 950-955.
Pollock D.C., Ammeen D.J., Engh G.A.: "Synovial Entrapment: A Complication of Posterior Stabilized Total Knee Arthroplasty", J. Bone Joint Surg. Am., Dec 2002; 84: 2174 - 2178.
Raynauld J.P., Buckland-Wright C., Ward R., Choquette D., Haraoui B., Martel-Pelletier J.: "Safety and efficacy of long-term intraarticular steroid injections in osteoarthritis of the knee:a randomized, double-blind, placebo-controlled trial", Arthritis Rheum, 2003;48: 370-7.
Scuderi G.R., Tria A. J. Jr.: " Tehniques in total Knee Arthroplasty", 2002, 403-407, 672-677.
Stihl J.B., Komistek R.D., Dennis D.A., Poxon R.D., Hoff W.A.: "Fluoroscopic analysis of kinematics after posterior-cruciat-retainingknee arthroplasty", J bone and Join Surgery, 1995, 77-B, 884-889.
Tanne J.H.: "Painkillers before knee surgery improve outcomes , BMJ, Nov 2003.
Thomas K.S., Muir K.R., Doherty M., Jones A.C., O'Reilly S.C., Bassey E.J.: "Home based exercise programme for knee pain and knee osteoarthritis: randomised controlled trial", BMJ Oct 2002; 325-752.
Tugwell P., O'Connor A.M. Santesso N.A.: "A 64 year old woman with knee pain: case presentation", BMJ, Jun 2004, 1362-1363.
Walker-Bone K., Javaid K., Arden N., Cooper C.: "Medical management of osteoarthritis", BMJ, 2000, 321: 936-40.
Wright V.: "Biomechanics of the knee. With application to the pathogenesis and surgicat treatment of osteoarthritis", www.Pubmedcentral.nih.gov, 2008.
Ranawat C.S., Flynn W.F. Jr., Saddler S.: "Long-term results of the total condylar knee arthroplast. A 15-year survivorship study ", 2002
Pop T.S.: "Elemente de ortopedie-curs pentru studenti", Universitatea de Medicina si Farmacie Targu-Mures, Disciplina de Ortopedie si Traumatologie, 2005.
ABC of Emergency Radiology: The Knee, BMJ, Ian 1994; 308: 121 - 125.
Total Knee Replacement, www.medsolutions.com/sugery_orthopedic-TKR.asp.
Campbell's operative orthopedics Ninth edition, Edited by Canale S.T:, Mosby-Year Book, Inc., 1998.
Surgical tehnique in orthopedics and traumatology: Edited by Duparc J., Edition Elsevier, Paris, 2002.
Zimmer s Cruciate reteining and revision instrumentation. Surgical tehnique for reteining augmentable knees: Zimmer Inc., 2002,2005, 11
Laxdal G.et. al, Arthroscopy 2005;21:34-42
Aglietti P. et al, J. Bone Joint Surg. Am 2004;86:2143-55
Spindler K et.al, Am.J.Sports Med. 2004;32:1986-95
Reinhard A., Arthroscopy of the knee 1991;21:98-125
Sellards RA, Nho SI, Chondral injuries. Curr Opin Rheumatol 2002,14:134-141
Cameron ML, Briges KK, Steadman JR. Reproducibility and realibility of the Outerbridge classification for grading chondral lesions of the knee arthroscopally 2003;31:83-86
Brian J. Cole, M. Mike Malek, Articular Cartilage Lesions 2004:57-63,177-183
Thomas L. Wickiewicz and Robert G. MarxKai Mithoefer, Riley J. Williams, III, Russell F. Warren, Hollis G. Potter, Christopher R. Spock, Edward C. Jones, J Bone Joint Surg Am. 2005;87:1911-1920
Aroen A, Loken S, Heir S, Alvik E, Ekeland A, Granlund OG, Engebretsen L. Articular cartilage lesions in 993 consecutive knee arthroscopies. Am J Sports Med. 2004 -5.
Gobbi A, Nunag P, Malinowski K. Treatment of full thickness chondral lesions
of the knee with microfracture in a group of athletes. Knee Surg Sports Traumatol
Arthrosc. -21
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 4341
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved