| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
FIZIOLOGIA APARATULUI DIGESTIV

MOTILITATEA TUBULUI DIGESTIV
1. Masticatia
2. Deglutitia
3. Caracteristici ale musculaturii netede gastro-intestinale
4. Motilitatea gastrica
5. Motilitatea intestinala
6. Defecatia
1. MASTICATIA
Masticatia este procesul de prelucrare mecanica a alimentelor introduse in cavitatea bucala si de insalivare a acestora cu formarea bolului alimentar.
1.1. Componentele masticatiei
(a). COMPONENTA PASIVA - aparatul dento-maxilar - este alcatuit din:
dinti - realizeaza o suprafata trituranta cu rol in taierea, zdrobirea, macinarea alimentelor si o suprafata ocluzanta prin premolari si molari
mandibula
articulatia temporo-mandibulara
(b). COMPONENTA ACTIVA reprezentata de:
muschii masticatori - prin contractie asigura miscarile mandibulei si prin tonusul lor de repaus asigura pozitia ocluzanta; muschii masticatori se clasifica in:
muschi ridicatori ai mandibulei - muschii maseter, temporal si pterigoidieni interni
muschi coboratori ai mandibulei - muschii pterigoidieni externi, milohioidian, geniohioidian si
pantecele anterior al digastricului
muschii limbii - asigura propulsia alimentelor pe suprafata trituranta
muschii oro-faciali - mentin saliva si alimentele in cavitatea bucala
In cadrul masticatiei, mandibula mai executa miscari de:
diductie - contractia alternativa a muschilor pterigoidieni externi
propulsie - contractia simultana a muschilor pterigoidieni externi si interni
retropulsie - contractia m.temporal
1.2. Controlul masticatiei
Masticatia reprezinta o succesiune de reflexe neconditionate de coborare / ridicare a mandibulei la care se adauga un control voluntar.
(a). Reflexul miotatic (trigeminal) - de ridicare a mandibulei - deschiderea voluntara a cavitatii bucale determina intinderea m.maseter si stimularea terminatiilor senzitive primare ale fusului neuro-muscular ce reprezinta terminatii senzitive de tip Ia ale nervului V. Aferentele ajung in nucleul senzitiv bulbar al V si au efect de activare a centrului masticator din punte ce corespunde cu nucleul de origine a nervului V. Eferenta motorie, trigeminala, determina contractia m.maseter si ridicarea mandibulei.
(b). Reflexul miotatic inversat - de coborare a mandibulei - contractia muschiului maseter determina intinderea organului tendinos Golgi ce prezinta terminatii senzitive de tip Ib ale nervului V. Aferentele ajung la nucleul senzitiv V din bulb si au efect de inhibare a centrului masticator pontin, cu relaxarea muschiului maseter si coborarea mandibulei.
(c). Reflexul linguo-maxilar - este un reflex de stimulare a coborarii mandibulei, avand ca punct de plecare contactul alimentelor cu mucoasa gustativa si aferente prin nervii VII si IX ce ajung la bulb si de aici la nucleul masticator pontin.
Reflexul masticator neconditionat cuprinde:
aferente - n. V pentru stimuli tactili si proprioceptivi
- n. VII si IX pentru stimuli gustativi
centru masticator in punte - nucleul de origine a nervului V
eferente - n .V pentru muschiul maseter
- n. VII pentru muschii oro-faciali
- n. XII pentru muschii limbii
Coordonarea corticala a masticatiei are la baza:
circuite cortico-pontine cu originea in aria motorie corticala. Leziunea acestei arii determina un reflex de masticatie fara coordonare linguala si oro-faciala, cu imposibilitatea formarii bolului alimentar
circuite cortico-reticulo-corticale care asigura tonusul de repaus al muschilor masticatori pe baza aferentelor proprioceptive.
1.3. Valoarea functionala a masticatiei:
durata masticatiei depinde de natura alimentelor si de obisnuinta
o buna masticatie asigura a o buna digestie
consumul de alimente cu consistenta crescuta asigura dezvoltarea masivului facial si are un rol trofic asupra acestuia; stimuleaza secretia salivara, autocuratirea si integritatea cavitatii bucale
intervine in receptia olfactiva si gustativa
are rol in stimularea reflexa a secretiei si motilitatii digestive
2. DEGLUTITIA
Deglutitia este procesul mecanic prin care alimentele sunt deplasate din cavitatea bucala prin faringe si esofag in stomac.
2.1. Timpii deglutitiei
Timpul bucal - dureaza 0,3 sec.
reprezinta traversarea istmului buco-faringian de catre bolul alimentar.
Prin ridicarea varfului limbii, care ia punct de sprijin pe arcada dentara si pe bolta palatina, bolul alimentar este plasat pe baza limbii.
Traversarea istmului buco-faringian presupune:
ridicarea limbii prin contractia muschilor milohioidian, stiloglos, palatoglos si hioglos
deschiderea istmului buco-faringian prin relaxarea stalpilor valului palatin si ridicarea valului palatin
aspiratia faringiana a bolului alimentar de catre presiunea negativa faringiana (-20 cmH2O)
Timpul faringian - dureaza 0,2 sec
- reprezinta traversarea faringelui de catre bolul alimentar si inchiderea altor cai de patrundere a bolului decat cea esofagiana:
calea nazala este inchisa prin contractia ridicatorului si tensorului valului palatin
calea bucala este inchisa prin inchiderea istmului buco-faringian ca urmare a contractiei prelungite a muschiului milohioidian
calea laringiana este inchisa prin inchiderea orificiului laringian ca urmare a ridicarii laringelui sub actiunea m.suprahioidieni, a micsorarii orificiului glotic prin contractia m.aritenoizi si prin acoperirea orificiului glotic cu epiglota.
Progresiunea bolului alimentar spre esofag se face cu participarea muschilor faringieni si sub actiunea presiunii de impingere a bolului alimentar ce poate ajunge la 70 - 100 cm H2O.
Timpul esofagian - dureaza 6-7 sec, dar variaza in functie de consistenta bolului alimentar si vectorul gravitational.
- Progresiunea bolului alimentar prin esofag este asigurata de unde peristaltice primare si secundare care trebuie sa invinga rezistenta cardiei si sa impinga alimentele in stomac.
Undele peristaltice primare - sunt contractii succesive, cranio-caudale, ale fibrelor musculare circulare, declansate prin stimularea campului receptor al deglutitiei. O unda peristaltica debuteaza odata cu relaxarea sfincterului esofagian superior, intins pe o portiune de 4 cm. Contractia acestui sfincter, dupa ce el este traversat de alimente, dezvolta o presiune de 20-70 cmH2O care impiedica patrunderea aerului in esofag si regurgitatia alimentelor. Contractia fibrelor longitudinale ajuta la progresiunea bolului alimentar prin scurtarea esofagului.
Undele peristaltice secundare sunt produse prin supradistensia esofagului, atunci cand unda peristaltica primara nu poate asigura deplasarea bolului spre stomac.
- Propagarea bolului alimentar prin esofag se face cu o viteza variabila in cele 4 portiuni ale esofagului. Viteza este crescuta in regiunea cervicala cu muschi striat, scazuta in regiunea toracica cu muschi striat si neted si foarte scazuta in regiunea abdominala si diafragmatica ce prezinta numai muschi neted.
- Segmentul superior al esofagului este parcurs de catre bolul alimentar in aproximativ 1 sec, segmentul mijlociu in 2 sec., iar segmentul inferior in 3 sec.
- Sfincterul esofagian inferior, care se intinde pe ultimii 7 cm ai esofagului, poate opri temporar progresiunea bolului alimentar si poate dezvolta o presiune de 10 cmH2O cu rol in prevenirea refluxului gastric.
2.2. Reglarea deglutitei
- este exclusiv nervoasa.
- Timpul bucal este voluntar, iar timpii esofagian si faringian sunt involuntari.
Reflexul de deglutitie cuprinde:
zone reflexogene - istmul buco-faringian excitat de particulele de saliva si materialul deglutabil umed
aferente - nervii cranieni V, IX si X
centrul deglutitiei - bulb
eferente - nervii cranieni XII, V, IX si X
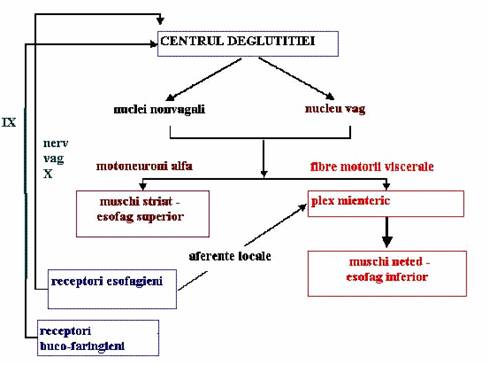
Peristaltica esofagiana mijlocie si inferioara (muschi neted), inclusiv activitatea sfincterului cardial, este coordonata de plexul mienteric Auerbach, situat intre fibrele musculare longitudinale si circulare si care reprezinta inervatia intrinseca a tubului digestiv. La acest nivel se inchid reflexe locale declansate de distensia esofagiana.
Inervatia extrinseca este:
parasimpatica - vagala care stimuleaza peristaltica esofagului si relaxeaza sfincterul cardial si
simpatica - cu originea in simpaticul toracal, care inhiba peristaltica esofagului si contracta sfincterul cardial.
3. CARACTERISTICI ALE MUSCULATURII NETEDE GASTRO-INTESTINALE (VEZI FIZIOLOGIE GENERALA)
4. MOTILITATEA STOMACULUI
4.1. Activitatea contractila a stomacului
Activitatea contractila a stomacului este continua, atat in perioadele digestive, cat si interdigestive, dar difera ca intensitate la nivelul fornixului si corpului gastric - rol de rezervor functional al stomacului, in comparatie cu regiunea pilorica - rol de amestec si evacuare gastrica.
a). Activitatea contractila de foame cuprinde 3 tipuri de contractii:
tip I - slabe si izolate, pe fond tonic redus
tip II - pe un fond tonic ridicat, apar contractii cu caracter peristaltic care se succed neregulat, la intervale scurte, avand fiecare o durata de 12-25 sec.
tip III - contractii "tetaniforme", cu durata 1-5 min, dureroase
b). Activitatea contractila asociata functiei de depozitare a alimentelor. - In perioadele interdigestive, volumul continutului gastric este de aproximativ 50 ml.
- In perioada digestiva alimentele ingerate aluneca de-a lungul micii curburi si se depun in straturi.
- Stocarea alimentelor se face fara modificari insemnate ale presiunii intragastrice deoarece cresterea continutului gastric pana la 1500 ml intretine fenomenul de relaxare receptiva la nivelul fornixului si corpului gastric. Relaxarea receptiva reprezinta adaptarea tonusului muscular la continutul gastric - distensia gastrica declanseaza la nivelul plexului mienteric Auerbach eliberarea de mediatori ca VIP si NO cu puternic efect relaxant muscular. Activitatea contractila redusa la nivelul fornixului si corpului gastric determina stagnarea alimentelor nedigerate cel putin 1 ora si stratificarea continutului gastric in functie de densitate.
c). Activitatea contractila asociata functiei de amestec a alimentelor are la baza activitatea pacemakerului gastric situat in imediata vecinatate a cardiei, care descarca potentiale cu frecventa de 3 cicli/min, generand doua tipuri de miscari - tonice si peristaltice.
Miscarile tonice - sunt contractii de intensitate mica ale fibrelor longitudinale care incep in apropierea cardiei si avanseaza spre pilor. Realizeaza asupra continutului gastric o presiune de 6 -10 cmH2O care contribuie la amestecarea alimentelor cu sucul gastric si propulsarea straturilor periferice spre antrul piloric.
Miscarile peristaltice - sunt contractii ritmice ale fibrelor circulare care apar pe fondul unei contractii tonice, in jumatatea distala a corpului gastric, progresand apoi spre pilor cu amplitudine crescanda. O contractie peristaltica tine aproximativ 1 minut, observandu-se concomitent 2-3 unde peristaltice. Ea poate fi o contractie de amestec - retropulsiva sau de evacuare - propulsiva. In primul caz, unda peristaltica nu are forta necesara pentru invingerea rezistentei pilorului, determina reintoarcerea continutului gastric in antrul piloric si realizeaza la acest nivel cea mai importanta activitate de amestec. Daca intensitatea contractiei este mare si rezistenta sfincterului piloric este invinsa, unda peristaltica va propulsa spre duoden 1-3 ml de chim gastric.
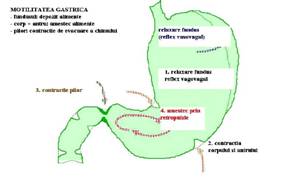
d) Activitatea contractila asociata functiei de evacuare gastrica.
Atunci cand stomacul este gol, pilorul este intredeschis si lasa sa treaca secretia gastrica si saliva inghitita, conform unui gradient antro-bulbar de 3 - 5 cm H2O.
- In perioada digestiva undele peristaltice evacuatorii exercita la nivelul regiunii antrale o presiune care relaxeaza sfincterul piloric si asigura un gradient antro-bulbar de 20 - 30 cm H2O.
- Dupa evacuarea a 1-3 ml din chimul gastric, pilorul se inchide, iar peristaltica bulbara impinge mai departe continutul in intestinul subtire si impiedica refluxul duodeno-gastric. Evacuarea gastrica este completa dupa 6 -7 ore de la ingestia alimentelor.
4.2. Reglarea motilitatii gastrice
Inervatia vegetativa extrinseca - este reprezentata de nervul vag si de fibre simpatice apartinand plexului celiac.
o Inervatia parasimpatica vagala stimuleaza peristaltica gastrica si scade tonusul sfincterului piloric favorizand evacuarea.
o Inervatia simpatica are efecte opuse, favorizand retentia alimentelor in stomac.
Inervatia vegetativa intrinseca - este reprezentata de plexurile nervoase intramurale - retele de neuroni senzitivi, motori si intercalari, interconectati prin sinapse excitatorii si inhibitorii, care stabilesc conexiuni sinaptice si cu inervatia extrinseca. Plexurile intramurale sunt plexul submucos - Meissner si plexul muscular - Auerbach (dispus intre tunica musculara longitudinala si cea circulara).
Mecanismul endocrin de reglare a motilitatii gastrice are la baza eliberarea de hormoni inhibitori cum ar fi gastrina, secretina, colecistokinina (CCK) si peptidul gastro-inhibitor (GIP, enterogastron) din mucoasa duodenala in conditiile distensiei mecanice si a contactului cu componentele chimului gastric:
aciditate (pH<3,5) pentru secretina
produsi de digestie lipidica pentru CCK si GIP
produsi de digestie proteica (AA) pentru gastrina
hipertonia chimului gastric - hormon neindentificat
4.3. Voma
este un act reflex complex, care consta in evacuarea continutului gastric (uneori si intestinal) prin cavitatea bucala.
- De cele mai multe ori este precedata de greata, hipersalivatie, transpiratie si uneori hipotensiune.
- Mecanism:
Actul vomei incepe printr-un inspir profund cu oprirea respiratiei.
Valul palatin si laringele se ridica, glota se inchide, in timp ce esofagul si stomacul se relaxeaza, iar canalul piloric si pilorul se contracta.
Muschii presei abdominale (diafragm si musculatura abdominala) se contracta puternic comprimand stomacul si asigurand evacuarea continutului sau prin esofagul relaxat.
- Centrul vomei se gaseste in bulb, in imediata vecinatate a centrilor respirator, salivator si vasomotor, ceea ce explica aparitia in timpul vomei a modificarilor respiratorii, a salivatiei si a modificarilor vasculare (paloare). Impulsurile motorii eferente sunt transmise pe calea nervilor cranieni V, VII, IX, X, XII si a nervilor spinali pentru diafragm si muschi abdominali.
Reflexul de voma poate fi declansat de la nivelul stomacului ca urmare a unor excese alimentare, exces de alcool sau alimente grase, alimente alterate; de la nivelul unora din viscerele abdominale (apendice, colecist, intestin, cai urinare, uter) sau toracice (miocard). Iritarea filetelor senzitive din faringe declanseaza rapid voma. Iritatia meningeala si hipertensiunea intracraniana, iritatia labirintica (raul de masina) se asociaza cu varsatura. Mirosurile dezagreabile sau vederea unor alimente neplacute declanseaza voma prin mecanism cortical. Substante toxice exogene sau endogene (acidoza diabetica, insuficienta renala, graviditatea) pot determina varsaturi prin iritarea receptorilor gastrici sau prin stimulare centrala. Principalele medicamente care induc voma sunt ipeca (prin iritatia mucoasei gastrice) si apomorfina (actiune asupra centrului vomei).
5. MOTILITATEA INTESTINULUI SUBtIRE
5.1 Miscarile intestinale
Intestinul subtire are o motilitate complexa bazata pe activitatea pacemeker-ului situat la nivelul duodenului, in apropierea ampulei lui Vater. Activitatea contractila a tunicii circulare si longitudinale este reprezentata de 4 tipuri de miscari, la care se adauga miscarile muschiului vilozitar.
(a). Miscari tonice - sunt contractii intinse ale fibrelor longitudinale, fara modificarea lungimii segmentului contractat. Sunt oscilatii intermitente, neperiodice, ale tonusului bazal intestinal, care se produc pe toata intinderea intestinului, indiferent de continutul chimului sau volumul sau. Aceste miscari favorizeaza contactul intre chimul intestinal si suprafata de absorbtie si participa intr-o oarecare masura la propagarea continutului intestinal.
(b). Miscari pendulare - sunt contractii izolate ale fibrelor longitudinale, care parcurg bidirectional un segment intestinal scurt, asigurand alunecarea anselor intestinale una peste alta si avand si o contributie importanta in amestecarea continutului intestinal.
(c). Miscari segmentare - sunt contractii stationare, izolate, inelare, ale fibrelor circulare care debuteaza in segmentul in care sunt destinse de bolul alimentar. Datorita acestor miscari intreg intestinul subtire este divizat in segmente scurte. Fiecare segment contractil are o intindere de aproximativ 1 cm, iar frecventa cu care se succed este de 13 cicli/min la nivelul duodenului si de 8-9 cicli/min la nivelul ileonului. Frecventa este constanta pentru aceeasi zona si nu este influentata de inervatia extrinseca sau de drogurile neurotrope. Miscarile segmentare sunt cele mai importante miscari de amestec, ele fragmenteaza chimul intestinal si il amesteca cu sucurile intestinale, favorizand absorbtia.
d). Miscari peristaltice - sunt miscari complexe ale musculaturii circulare care asigura progresiunea bolului alimentar cu o viteza de 1-2 cm/min pe segmente scurte in cazul undelor peristaltice lente si de 10 cm/sec in cazul undelor peristaltice rapide care deplaseaza continutul intestinal pe distante mari. Unda peristaltica exercita se formeaza conform legii intestinului Starling - distensia intr-un punct a intestinului determina contractia reflexa a fibrelor circulare din segmentul proximal, pe o distanta de 2-3 cm si relaxarea fibrelor circulare din segmentul distal, pe un teritoriu ceva mai mare. Conform acestei legi, contractia peristaltica este formata dintr-o unda de contractie precedata de o unda de relaxare.
Se descriu, deasemenea, unde peristaltice ce apar ritmic la interval de 75-90 de minute si care debuteaza in regiunea pilorica si se propaga pana la nivelul ileusul terminal, asigurand evacuarea completa chiar daca continutul intestinal este redus - functia de "menajera a intestinului subtire". In acelasi timp, inhiba migrarea coloniilor bacteriene din colon in ileonul terminal. Persoanele care nu prezinta aceasta activitate numita si mioelectrica periodica dezvolta un sindrom diareic cronic, intretinut de flora bacteriana cu origine in colon care populeaza in mod patologic intestinul subtire.
(e). Miscarile muschiului vilozitar - asigura functionarea "pompei vilozitare". - contractia propulseaza continutul vilozitatii in circulatia venoasa si limfatica submucoasa, iar relaxarea contribuie la realizarea gradientelor dintre lumenul intestinal si vilozitate, favorizand absorbtia intestinala. Fiecare vilozitate se contracta in ritm propriu, in general neregulat, mai rapid in duoden si jejun unde absorbtia intestinala este intensa.
5.2. Reglarea motilitatii intestinale
Inervatia extrinseca - este asigurata de:
o nervul vag care creste frecventa si amplitudinea contractiilor musculare si
o fibre simpatice cu originea in plexul mezenteric superior care inhiba tonusul si motilitatea intestinala.
Cele doua sisteme activeaza simultan, dar predomina tonsul nevos vagal.
Inervatia intrinseca - plexul mienteric intestinal prezinta o autonomie functionala semnificativa in comparatie cu plexul mienteric gastric. Declansata prin stimuli mecanici (distensia mecanica, contactul mucoasei cu alimentele) sau chimici, reglarea nervoasa intrinseca are un rol esential in coordonarea activitatii contractile peristaltice.
Reflexele intestinale unt reflexe digestive lungi mediate prin mecanism vago-vagal, in stransa coordonare cu plexurile intramurale:
Reflexul entero-enteric - distensia unui segment al intestinului subtire inhiba motilitatea in restul intestinului
Reflexul gastro-ileal - distensia gastrica determina cresterea motilitatii ileonului terminal
Reflexul ileo-gastric inhibitor - distensia ileonului inhiba motilitatea stomacului.
Reglarea endocrina - miscarile intestinale sunt inhibate de prezenta in duoden a grasimilor si a solutiilor hipertone (glucoza). Efectul componentelor chimului duodenal asupra motilitatii intestinale are la baza eliberarea de hormoni digestivi si amine biogene de la nivelul mucoasei duodenale si intestinale. Motilinul, gastrina, colecistokinina, serotonina stimuleaza motilitatea intestinului, in timp ce secretina, peptidul inhibitor vasoactiv (VIP) si NO o inhiba. Eliberarea din mucoasa intestinala a histaminei si bradikininei (mediatori ai inflamatiei) cresc peristaltica intestinala, iar administrarea de adrenalina sau beladona inhiba peristaltismul intestinal.
6. MOTILITATEA INTESTINULUI GROS
6.1. Activitatea contractila a intestinului gros.
Colonul primeste 500-1500 ml de chim intestinal pe zi din care absoarbe apa si mineralele, astfel incat materiile fecale contin intre 50-100 ml de apa.
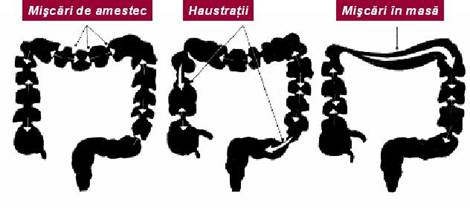
- Contractiile colonului proximal sunt adaptate functiei de absorbtie a apei si de omogenizare a chimului intestinal, in timp ce contractiile colonului distal asigura propulsarea continutului intestinal in rect prin miscari peristaltice si miscari de transport "in masa". In general, activitatea contractila a colonului este lenta si se caracterizeaza prin 4 tipuri de miscari:
Miscarile segmentare - de tip I - contractie locala, nepropagata, a fibrelor circulare, care echivaleaza cu miscarile pendulare ale intestinului subtire. Sunt miscari de amestec si sunt frecvente la nivelul cecului si colonului ascendent.
Miscarile segmentare - de tip II - sunt contractii circulare mai desfasurate - numite si haustratii care se propaga de o parte si de alta a punctului de unde iau nastere, functia lor principala fiind de a favoriza absorbtia apei
Miscarile de tip III - sunt variatii lente ale tonusului bazal, pe care se grefeaza miscarile de tip I si II, precum si miscarile peristaltice, asemanatoare celor din intestinul subtire, dar cu frecventa mai redusa. Ritmul contractil peristaltic creste progresiv dinspre cec spre colonul sigmoid si asigura progresiunea continutului intestinal spre rect.
Miscarile de tip IV sau miscarile de tip transport "in masa" - sunt miscari cu un puternic efect de evacuare a continutului intestinal, caracteristice intestinului gros. Aceste contractii apar de 3-4 ori pe zi si dezvolta o presiune mare in zona de producere. Miscarile "in masa" sunt declansate prin reflexe lungi vago - vagale (gastro-colice si duodeno-colice, prin reflexe locale (colono-colonic) si sunt puternic influentate de emotii si excitanti conditionati.
6.2. Reglarea motilitatii intestinului gros.
Inervatia extrinseca
o parasimpatica, stimulatoare, este reprezentata de nervul vag pentru colonul proximal si de nervii pelvici sacrati (S2-S4) pentru colonul distal.
o simpatica, inhibitoare, este reprezentata de fibre din mezenteric superior pentru jumatatea dreapta a colonului si de fibre din plexul mezenteric inferior pentru jumatatea stanga a colonului.
Inervatia intrinseca reprezentata de plexului mienteric asigura colonului proximal o autonomie mai mare, acesta putand sa-si efectueze aproape normal functia motorie in conditiile vagotomiei bilaterale. Colonul distal prezinta posibilitati reduse in acest sens.
Factorii endocrini cu rol in stimularea motilitatii intestinului gros sunt gastrina, serotonina si colecistokinina.
Medicamentele parasimpaticomimetice (neostigmina) stimuleaza motilitatea colonului si in special miscarile propulsive. Morfina creste tonusul musculaturiii colonului si intensifica miscarile segmentare, in schimb suprima activitatea propulsiva.
.3. Defecatia
- este un act complex care realizeaza evacuarea portiunii terminale a colonului si eliminarea materiilor fecale din rect.
- Se desfasoara in doua faze:
colica - de expresie si
 rectala - de evacuare.
rectala - de evacuare.
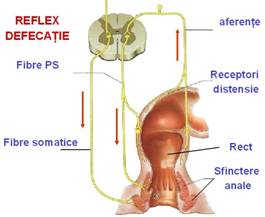
Mecanism
Distensia colonului sigmoid declanseaza contractii "in masa" ce propulseaza materiile fecale in ampula rectala.
Pe baza excitarii mecanoreceptorilor locali, distensia rectului produce "apelul pentru defecatie".
Impulsuri aferente se transmit maduvei sacrate pe calea nervilor pelvici si rusinosi interni.
De la centrul ano-spinal al maduvei sacrate (S2-S4), pe calea nervilor pelvici este comandata contractia peristaltica a rectului si relaxarea concomitenta a sfincterului anal intern.
Centrul ano-spinal functioneaza sub control cortical, care este complet dupa a 15-a luna de viata.
Sub influenta cortexului, sfincterul anal extern este relaxat prin intermediul nervilor rusinosi (somatici).
Apoi are loc o inspiratie profunda urmata de expir cu glota inchisa, muschii presei abdominale sunt contractati, iar presiunea intrarectala creste de la 20 mmHg la 100-200 mmHg, favorizand expulzia bolului fecal.
Contractia muschilor ridicatori anali comprima apoi peretii rectului, eliminand ultimele resturi.
Temporizarea defecatiei se realizeaza voluntar prin inchiderea fortata a sfincterului anal extern. Receptorii rectali se adapteaza pe cale simpatica - nervii hipogastrici, tributari maduvei lombare L2-L4 si care induc inhibarea miscarilor peristaltice si contractia sfincterului anal intern. Miscarile antiperistaltice rectale pot trece din nou materiile fecale din rect in colonul sigmoid. Dupa un timp, dilatarea portiunii recto-sigmoidiene a colonului si cresterea presiunii intrarectale de la 20 mmHg la 40-50 mmHg determina reaparitia senzatiei de defecare.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 4704
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved