| CATEGORII DOCUMENTE |
| Comunicare | Marketing | Protectia muncii | Resurse umane |
Accesibilitatea populatiei Romaniei la serviciile de asistenta medicala
Din punct de vedere principal, accesibilitatea populatiei la asistenta medicala deriva din drepturile fundamentale ale omului, in cazul in speta din dreptul de viata care presupune, printre alte coordonate ale sale, dreptul de a beneficia de cat mai complete ingrijiri preventive, curative si reparatorii
1. Reteaua de unitati sanitare[1]
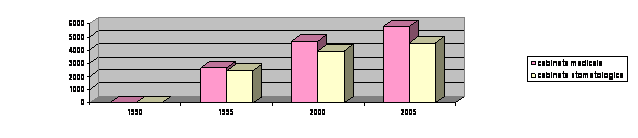
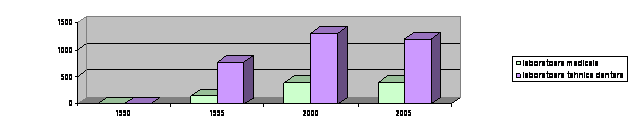
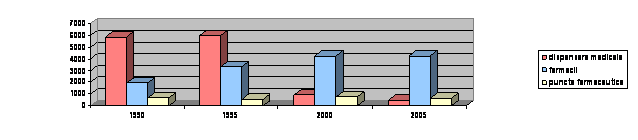
Efortul principal pentru crearea retelei de unitati din toate categoriile, care sa acopere cat mai echitabil intregul teritoriu al tarii, s-a consumat in perioada 1950-1980, astfel ca in deceniile urmatoare, respectiv in prezent, Romania dispune de un sistem institutional de sanatate extins si cuprinzator, a carui reorganizare si restructurare, in conformitate cu programul de reforma din domeniul sanatatii, s-a relansat in anul 2001. Aparitia cabinetelor medicilor de familie, a institutelor si centrelor de sanatate, de diagnostic si tratament, restructurarea unitatilor sanitare insuficient folosite, reorganizarea, reprofilarea sau infiintarea de unitati sanitare s.a. sunt doar cateva din actiunile care ar putea sa imbunatateasca activitatea retelei de unitati sanitare si sa sporeasca accesibilitatea populatiei la serviciile de asistenta medicala. Unitati sanitare 1990-2004 (numar la sfasitul anului)
|
Spitale | ||||
|
Policlinici | ||||
|
Dispensare medicale | ||||
|
Centre de sanatate | ||||
|
Sanatorii TBC | ||||
|
Preventorii | ||||
|
Cabinete medicale | ||||
|
Cabinete stomatologice | ||||
|
Laboratoare medicale | ||||
|
Laboratoare de tehnica dentara | ||||
|
Crese | ||||
|
Leagane pentru copii | ||||
|
Farmacii | ||||
|
Puncte farmaceutice | ||||
|
Centre de diagnostic si tratament | ||||
|
Centre medicale de specialitate | ||||
|
Ambulatorii de specialitate ale spitalelor | ||||
|
Depozite farmaceutice |
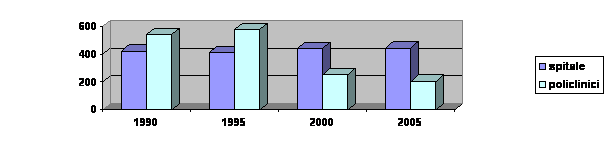
Sursa: Anuarul Statistic al Romaniei 1991, p.220-221; Anuarul Statistic al Romaniei, 1995, p.242-243; Anuarul Statistic al Romaniei, 1997; p.233; Anuarul Statistic al Roamniei, 2001, p.178. Anuarul Statistic al Romaniei, 2003, pag.184.
Au fost transformate in centre de primire si plasament apartinand Departamentului pentru protectia Copilului, in anul 1999.
2. Unitatile sanitare cu paturi
Unitatile sanitare cu paturi existente in anul 2002 se aflau, in cea mai mare parte a lor in proprietate majoritara de stat. Astfel, in proprietatea publica se gaseau 439 din 442, toate dispensarele medicale, sanatoriile TBC, preventoriile, cresele si leaganele pentru copii.
Numarul de paturi in unitati sanitare cu proprietate majoritara de stat
|
1980 1990 | ||||||
|
Paturi spital din care: | ||||||
|
Pentru obstetrica-ginecologie | ||||||
|
Pentru copii | ||||||
|
Pentru nou nascuti si imaturi | ||||||
|
Paturi in crese | ||||||
|
Paturi in preventorii | ||||||
|
Paturi inleagane pentru copii | ||||||
|
Paturi in sanatorii TBC | ||||||
|
Paturi de asistenta medicala la 1000 loc | ||||||
|
Paturi de spitale la 1000 locuitori d.c. | ||||||
|
Pentru obstetrica-ginecologie | ||||||
|
Pentru copii | ||||||
Sursa: Anuarul Statistic al Romaniei 1972, p.2492-493 ; Anuarul Statistic al Romaniei, 1991, p.212-213; Anuarul Statistic al Romaniei, 1997; p.233; Anuarul Statistic al Roamniei, 2001, p.180,Anuarul Statistic al Romaniei, 2003, pag.185

Nota: atat proprietatea privata cat si de stat; in ceilalti ani numai proprietate de stat.
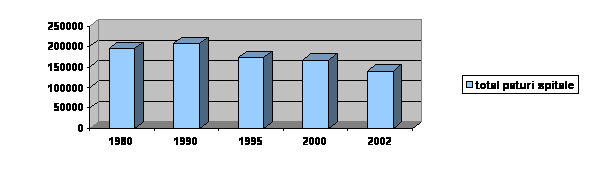
Daca adancim analiza retelei sanitare, prin luarea in calcul a numarului de paturi aflate in toate unitatile de sanatate, se disting doua perioade pe termen lung si doua tendinte contrarii: 1950-1990 cand, atat in marimi absolute cat si in marimi relative, numarul paturilor de spital a crescut continuu, si 1990-2002, cand se manifesta diminuarea numarului de paturi, atat inmarimi absolute cat si la mia de locuitori, ultimul indicator fiind atenuat de fenomenul descresterii numarului populatiei Romaniei, manifestat dupa anul 1989.
Progresele realizate in domeniul serviciilor de asistenta de sanatate pentru populatie, fata de perioada interbelica, nu pot sa fie puse indiscutie si nici umbrite de aprecieri ideologizante ori politicianiste: de la 2,2 paturi de asistenta medicala in spitale, sanatorii, case de nasteri, preventorii, leagane de copii si 2 paturi de spital la 1000 locuitori, in anul 1938, s-a ajuns la 4,2 respectiv, 3,3 paturi.
Aceluiasi scop - imbunatatirea conditiilor de confort pentru bolnavi si asistati si a conditiilor de munca pentru personalul medical - ii raspund si dotarile unitatilor sanitare cu echipamente medicale si materiale sanitare, cu instalatii igienico-sanitare, de iluminat, incalzit, climatizare etc.
Privatizarea unitatilor sanitare, incat activitatea medicului sa devina pe deplin o profesiune liberala, se afla in plin proces de desfasurare; ea se refera la deschiderea de cabinete medicale particulare (5758 in anul 2002), cabinete stomatologice (4536 in anul 2002), laboratoarele medicale (399 in anul 2002), laboratoare de tehnica dentara (1195 in anul 2002), farmacii (4269 in anul 2002) si puncte farmaceutice (618 in anul 2002), centre medicale (87 in anul 2002), depozite farmaceutice (499 in anul 2002), policlinici (144 din 253 in anul 2000) si mai putine spitale (3 din 428 in anul 1999), care necesita investitii private mari si echipe de specialisti numeroase si complexe, elemente care sunt mai putin accesibile in acest moment intreprinzatorilor particulari din domeniul medical.
In anul 2002, reteaua de unitati sanitare a tarii noastre cuprindea: 447 spitale, 205 policlinici, 442 dispensare medicale, 74 centre de sanatate, 10 centre de diagnostic, 24 centre medicale si de specialitate, 381 servicii ambulatorii ale spitalelor, 19 sanatorii si preventorii, 5758 de cabinete medicale, 4534 cabinete stomatologice, 4269 farmacii, 618 puncte farmaceutice si 490 depozite de medicamente.
Din simpla prezentare numerica a unitatilor sanitare existente in Romania, rezulta ca reteaua de asistenta medicala - inchegata si articulata intr-o lunga perioada de timp - permite desfasurarea tuturor categoriilor de servicii sanitare, unele la nivelul fiecarei localitati, iar altele mai speciale la nivel zonal si interzonal, numai ca, lipsa de resurse financiare a creat tendinta de reprofilare si restrangere a retelei.
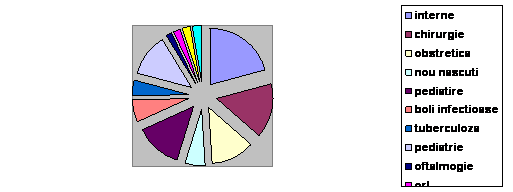
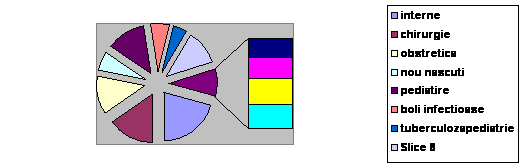
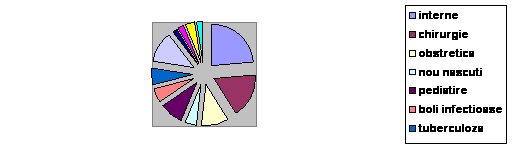
Structura paturilor de spital aferente anumitor specialitati medicale este prezentata in tabelul urmator din care se desprind urmatoarele:
Numarul paturilor in spitale (proprietate majoritara de stat) aferent anumitor specialitati medicale, 1980-2002 (sfarsitul anului) :
|
1990 1995 | |||||
|
Total din care: | |||||
|
Interne | |||||
|
Chirurgie | |||||
|
Obstetrica-ginecologie | |||||
|
Nou-nascuti si imaturi | |||||
|
Pediatrie | |||||
|
Boli infectioase | |||||
|
Tuberculoza si pneumologie | |||||
|
Pediatrie si neuropsihiatrie | |||||
|
Oftalmologie | |||||
|
O.R.L. | |||||
|
Neurologie | |||||
|
Dermato-venerice | |||||
Sursa: Anuarul Statistic al Romaniei, 1991, p.213; 1999, p.222-223; 2001, p.180; 2003, p.186
Numar paturi pe specialitati
Anul 1980
Anul 1990
Anul 1995
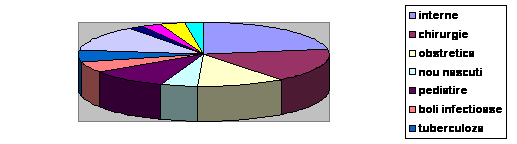
Anul 2000
Anul 2002
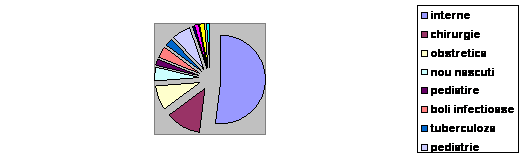
a. scaderea numarului de paturi, fata de anul 1990, la toate specialitatile medicale, cu exceptia sectiilor tuberculoza si pneumologie (unde numarul de paturi a sporit cu 684 de paturi) si neurologie (unde s-a realizat o crestere de 366 de paturi).
b. Cele mai mari reduceri ale numarului de paturi s-au inregistrat la specialitatile: nou-nascuti si imaturi, cu 5331 paturi (unde numarul de paturi s-a injumatatit), pediatrie cu 12643 de paturi (unde, de asemenea numarul de paturi s-a injumatatit) si obstetrica-ginecologie cu 8968 de paturi (unde proportia diminuarii numarului de paturi a fost de peste o treime).
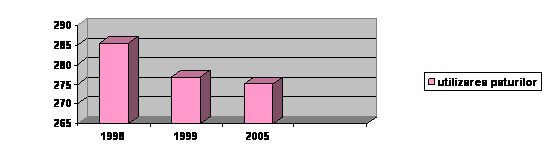
Indicatorii unitatilor sanitare cu paturi, in perioada 1998-2000, reliefeaza urmatoarele evolutii :
a. utilizarea paturilor se afla in scadere, atat pe ansamblu cat si pe sectiile de chirurgie, obstetrica-ginecologie interne, pediatrie;
b. cea mai scazuta utilizare a paturilor s-a inregistrat in judetele Harghita, Caras-Severin, Suceava, Ialomita, Tulcea si Constanta, iar cea mai mare utilizare in raport cu media de tara s-a constatat in municipiul Bucuresti si judetele Valcea, Iasi, Braila, Bacau, Bihor si Satu-Mare.
Evolutia principalelor indicatori ai unitatilor sanitare cu paturi, 1998, 1999, 2005
|
1998 1999 | |||
|
Utilizarea paturilor (zile) | |||
|
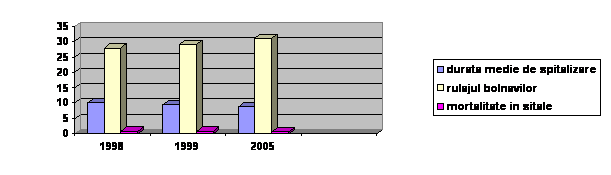
Durata medie a spitalizarii (zile) | |||
|
Rulajul bolnavilor | |||
|
Mortalitatea in spitale (%) | |||
|
Cheltuieli in spitale: |
|||
|
Pentru un pat (lei) | |||
|
Pentru un bolnav (lei) | |||
|
Pentru o zi spitalizare (lei) | |||
Cheltuieli in spitale:
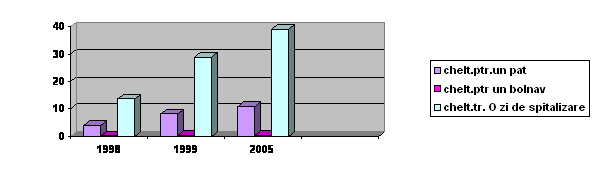
c. durata medie de spitalizare a scazut in anul 2005, atat pe total tara, cat si la sectiile de interne, pediatrie, obstetrica-ginecologie si chirurgie; pe judete este mai mare in Ilfov, Arad, Bihor, Covasna, Timis si Sibiu;
d. rulajul bolnavilor in spitale, pe total tara si pe sectiile de interne, pediatrie, obstetrica-ginecologie si chirurgie a crescut in anul 2000 fata de 1998 si 1999;
e. mortalitatea in spitale a scazut usor, dar in unele judete a fost mai mare decat media pe tara in: Satu-Mare (1,53% din bolnavii externati), Harghita (1,34%), municipiul Bucuresti (1,31%), Timis (1,22%), Maramures (1,18%), Brasov (1,15%) si Bihor (1,15%).
Scopul relansarii reformei in unitatile sanitare cu paturi il constituie cresterea performantelor acestora si asigurarea accesului larg al populatiei la serviciile spitalicesti. Obiectivele generale ale reformei in acest domeniu sunt: . cresterea eficientei tehnice, prin utilizarea adecvata a resurselor limitate si eliminarea risipei, incat sa se reduca pe unitatea de serviciu medical prestat; . cresterea eficientei alocative, respectiv maximizarea valorii obtinute pentru resursele cheltuite, prin alocarea acestora in functie de rezultate si de impactul asupra starii de sanatate (ani de viata castigati, cresterea calitatii vietii, cresterea accesului la serviciile prioritare); . cresterea accesibilitatii pentru grupurile defavorizate, prin distribuirea prioritara a resurselor din sistemul public pentru cei care au cea mai mare nevoie de servicii sanitare; . adecvarea structurii serviciilor spitalicesti la asteptarile utilizatorilor, prin reorganizarea, restructurarea si reprofilarea acestor servicii si asumarea responsabilitatii fata de cei asistati
3. Medicamentele - ca bunuri economice
Produsele medicamentoase joaca un rol de o
importanta covarsitoare pentru sistemul de sanatate din
Pentru evaluarea situatiei medicamentului in Romania in anul 2000, studiul elaborat in cadrul programului PHARE a utilizat indicatori de baza (date populationale, date economice, date privind starea de sanatate, date privind sistemul sanitar, bugetul alocat sanatatii, cheltuielile totale pentru medicamente, date privind sectorul farmaceutic) si indicatori de structura si proces (legislatie si reglementari, selectarea si inregistrarea medicamentelor esentiale, ponderea medicamentului in bugetul alocat sanatatii, procedurile de achizitionare a medicamentelor de catre sectorul public, preturile medicamentelor s.a.)
Cheltuielile anuale cu medicamentele pe cap de locuitor in tarile Europei Centrale si de Est, 1997 USD/cap de locuitor -Slovenia-175;Cehia-80;Ungaria- 77;Slovacia-51;Polonia-47;Romania-16;Rusia-13.

Sursa :Guvernul Romaniei, Relansarea reformei in domeniul sanatatii, Snagov, 5 decembrie 2001, p.31.
4. Materiale sanitare
Una dintre premisele accesibilitatii populatiei la serviciile de asistenta de sanatate o reprezinta asigurarea retelei de unitati medicale cu materiale sanitare. Acestea pot proveni din productia nationala si din import, eficient fiind ca in cea mai mare parte a lor sa se obtina in cadrul industriilor nationale.
Aparatele, instrumentele si echipamentele medicale si chirurgicale, dispozitivele ortopedice s.a. constituie o veriga necesara in asigurarea functionalitatii sistemului de sanatate. Sectorul industrial aparate si instrumente medicale a cunoscut o acuta criza de subproductie, in perioada 1990-200: intre anii 1990-1993 productia sectorului a cunoscut o cadere brusca (de la 139,35 milioane dolari la 17,26 milioane dolari), intre anii 1994-1996 a cunoscut o crestere anuala lenta (ajungand la 33,26 milioane dolari in 1996), intre 1997-1999 a urmat din nou o scadere de mai mica amploare, apoi o usoara crestere, astfel ca in anul 2000 productia se cifra la 22,98 milioane de dolari, mentinandu-se si in anul 2001 intr-un proces de crestere. Pentru perioada 2002-2005 s-a inregistrat o crestere importanta a acestui sector, intr-un ritm mediu anual de 5-6 procente.
Cauzele care au generat prabusirea industriei nationale de aparate si instrumente medicale au naturi diferite; unele dintre ele nu puteau sa fie2耀vitate sau se puteau atenua, altele insa, ar fi putut sa fie mai bine stapanite prin politici economice adecvate.
Printre cauzele cel mai des semnalate se cuprind: influentele negative ale economiei nationale in ansamblul ei, care a intrat intr-o profunda criza de sistem, patrunderea agresiva si necontrolata a aparatelor si instrumentelor medicale straine pe piata romaneasca, lipsa de comenzi, uzura tehnologiilor de fabricatie, greutatea aprovizionarii sectorului cu materii si materiale, blocajul financiar, lipsa investitorilor si a investitiilor care au dus la scaderea capitalului social, desprinderea unor capacitati de productie si reprofilarea lor, etc.
Scaderea volumului valoric al productiei de aparate si instrumente medicale a antrenat dupa sine nu numai diminuarea ponderii acestui domeniu in totalul productiei industriale ci si scaderea gradului de acoperire a consumului de materiale sanitare din productia nationala. In schimb, importurile de materiale sanitare au crescut substantial, in intreaga perioada 1990-2004, cu unele mici fluctuatii in anii 1996 si 1997; ele acopera in ultimii ani intre 84-86 procente din piata romaneasca pentru asemenea produse.
Acoperirea consumului de materiale sanitare, 1999-2004
|
Modul de asigurare al consumului intern de materiale sanitare |
Gradul de acoperire a pietei interne (procente) |
||||
|
Productia interna | |||||
|
Import | |||||
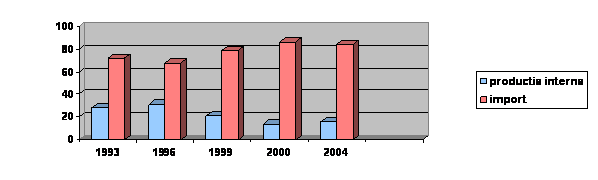
Sursa: Guvernul Romaniei, Strategia nationala in domeniul materialelor sanitare, p.40-45..
Problemele esentiale de viitor ale acestui domeniu sunt:
. adaptarea rapida a productiei la normele si nivelul de calitate ale produselor similare din U.E.
. asigurarea complementaritatii domeniului romanesc al materialelor sanitare la domeniul similar din Uniunea Europeana;
. modificarea continua a structurii de fabricatie in functie de cerintele pietei interne si externe;
. dezvoltarea gamei de produse din domeniul tehnicii medicale, a nomenclatorului de produse;
. cresterea ponderii produselor inteligente si informatizate din grupa high-tech ;
. asimilarea in fabricatie, prin transfer tehnologic, a produselor rezultate din cercetarea stiintifica, cu precadere a produselor care folosesc tehnologii curate;
5. Resursele umane ale sistemului de sanatate umana
Resursele umane sunt elementul - cheie pentru buna functionare a sistemului de sanatate, in conformitate cu necesitatile populatiei. Romania se confrunta cu un dezechilibru major in ceea ce priveste planificarea, formarea si gestionarea resurselor umane in sanatate, avand cea mai redusa rata de personal raportata la populatie din Uniunea Europeana (UE) pentru aproape toate categoriile de personal.
Lipsa unui document de politica a resurselor umane in sanatate nu face decat sa adanceasca aceste dezechilibre, cu repercursiuni majore asupra sanatatii populatiei. Planificarea resurselor umane din sanatate va trebui sa treaca de la determinarea numarului de personal din diferite specialitati pe baza nevoilor definite doar de reprezentantii profesiei respective, la determinarea necesarului de profesionisti in functie de starea de sanatate a populatiei si proiectiile acesteia pe termen mediu si lung. Absenta unor politici care sa incurajeze personalul medical sa lucreze in zonele in care exista deficite de personal, cuplata cu o capacitate redusa de management a personalului la nivelul autoritatilor de sanatate a dus la inechitati marcante in accesul la serviciile de sanatate. Conditiile de munca nesatisfacatoare, lipsa unor stimulente adecvate si sistemul de promovare profesionala duc la o forta de munca descurajata, un procent important, mai ales din randul tinerilor, dorind sa emigreze. Toate acestea, asociate cu un sistem de invatamant nereformat, conduc la un sistem care tine cont doar in mica masura de nevoile populatiei. Pentru reformarea sa este nevoie de modificari atat ale numarului si capacitatii profesionale a personalului sanitar, cat si a educatiei, distributiei, managementului si conditiilor de lucru ale fortei de munca din sanatate.
Resursa umana este reprezentata de acel personal medical sau non-medical care face posibila interventia individuala sau colectiva in domeniul sanatatii publice si reprezinta cea mai importanta resursa a sistemului de sanatate.
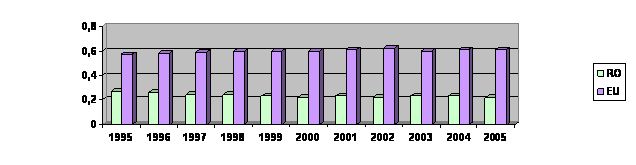
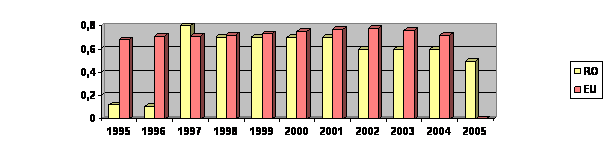
In Romania se intalnesc probleme majore legate de resursele umane ale sistemului de sanatate, atat din punct de vedere cantitativ cat si calitativ.Dezechilibrul numeric este reprezentat la nivel national de o subacoperire sau, in unele cazuri cu lipsa de personal. Acest lucru se refera atat la numarul total de personal, care pentru majoritatea profesiilor medicale situeaza Romania pe ultima pozitie in UE, raportat la numarul de locuitori, dar si la distributia pe anumite domenii. Asa cum se poate observa si in tabelul urmator, in Romania pentru toate categoriile de personal medical, densitatea profesionala este la jumatate fata de tarile UE -25[2]
|
Anul |
Medici |
Medici de familie |
Dentisti |
Farmacisti |
Asistente medicale |
||||
|
RO |
EU |
RO |
RO |
EU |
RO |
EU |
RO |
EU |
|
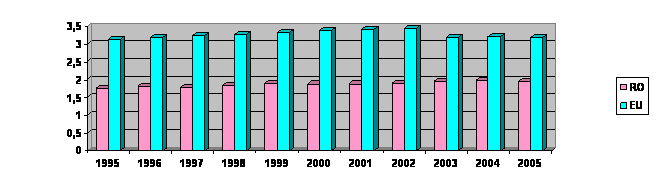
DENTISTI
FARMACISTI
ASISTENTE MEDICALE
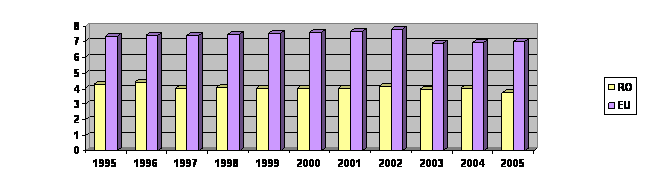
MEDICI
Analiza densitatii medicilor in tarile din regiunea Europeana a Organizatiei Mondiale a Sanatatii, arata ca Romania se afla pe locul 31 din 33 de tari, cu o densitate de 1,9 medici la 1000 locuitori, doar Albania si Bosnia-Hertegovina inregistrand densitati mai mici decat tara noastra.
Romania ocupa ultimele locuri, inregistrand o situatie la fel de critica, si pentru asistentele
(3,89 asistente medicale la 1000 locuitori), dentisti (cu 0,22 dentisti la 1000 locuitori) si farmacisti (0,06 farmacisti la 1000 locuitori). Aceleasi comentarii se pot face si pentru moase, in toate aceste situatii, Romania avand un numar cu cel putin 1/3 mai mic decat media europeana in conditii de mortalitate si morbiditate mult superioare mediei UE, iar la nivelul anumitor specialitati medicale deficitul de personal este si mai mare.
Trebuie mentionat ca aceasta situatie reprezinta o continuitate a sistemului sanitar din Romania ultimelor 4 decenii, resursele umane sanitare din Romania fiind in permanenta mult reduse fata de media europeana. Astfel, chiar daca in anumite domenii dupa 1990 a avut loc o dezvoltare importanta, spre exemplu numarul absolventilor facultatilor de farmacie crescand de aproape 4 ori in aceasta perioada; aceste cresteri au avut loc fara existenta unui program coerent pe termen lung, nereusind astfel sa recupereze deficitele existente deja.
In acelasi timp, in afara numarului redus de personal medical la nivel national, exista si importante dezechilibre geografice, cu concentrarea resursei umane in mediul urban in detrimentul celui rural precum si evitarea regiunilor sarace sau a celor populate cu grupuri specifice si care sunt cele mai expuse la risc (minoritati, saraci etc.). Astfel sistemul nu poate raspunde adecvat la nevoile specifice acelor grupuri sau regiuni.
Ca distributie geografica cele mai defavorizate regiuni sunt Sud si
Sud-est (773, respective 655 locuitori/1 medic). Regiunea de Nord-est este cel
mai slab acoperita cu medici in mediul rural (2778 locuitori/1 medic). In
mediul rural exista 98 de localitati fara medic.
Si pe specialitati acoperirea judetelor cu medici este
disproportionata. In mai mult de o treime din judetele
tarii 1/3 din specialitati nu sunt acoperite (Bistrita
Nasaud, Covasna,
Ca si la medici, exista un dezechilibru geografic si la nivelul asistentilor medicali, cu judete precum Giurgiu, Harghita, Vrancea sau Suceava cu o densitate de sub 3 asistenti la 1.000 de locuitori, fata de 4,5 la 1.000 de locuitori (media pe tara) si 7 la 1.000 de locuitori (media in UE).
O situatie asemanatoare se intalneste si la farmacisti si dentisti, concentrarea facandu-se si in
aceste cazuri in zonele urbane puternic dezvoltate economic si, cu prioritate, in centrele universitare.
Situatia este pe cale de a se inrautatii ca urmare a posibilitatii personalului medical din
Romania de a lucra in tarile UE, fapt ce va duce la o diminuare a personalului in domeniul medical, ai ales in randul tinerilor si a celor inalt specializati. Este de asteptat ca structura pe varste a medicilor de familie si mobilitatea crescanda a fortei de munca (odata cu integrarea in UE) sa supuna sistemul de sanatate la presiuni considerabile. Un recent studiu USAID arata ca majoritatea medicilor de familie au varsta cuprinsa intre 45 si 55 ani, urmand a se pensiona in 10-15 ani, si ca putini sunt doctorii tineri care practica medicina de familie. Daca aceasta tendinta va continua, numarul medicilor, al medicilor de familie in special, va scadea dramatic, conducand la o scadere a accesului si cresterea cheltuielilor de functionare a sistemului.
Ca urmare a acestor aspecte, analiza comparativa a tarilor din UE, coroborata cu faptul ca Romania are printre cei mai slabi indicatori ai starii de sanatate - ceea ce ar necesita un numar crescut de personal medical - conduce la asertiunea ca exista un important deficit de personal medical la nivel national.
Din punct de vedere al capacitatii personalului sanitar de a raspunde nevoilor de sanatate ale populatiei, acest lucru depinde primordial de procesul formarii personalului medical. Desi se poate aprecia ca, cel putin formal, programele din Romania corespund criteriilor UE, cel putin din punct de vedere al specialitatilor si duratei de pregatire, in mod practic exista serioase probleme legate de continutul acestei formari. In cursul procesului de formare personalul sanitar- cu precadere medicii - primesc informatii sumare despre aspecte cu impact major asupra pacientilor, precum cele legate de calitatea serviciilor de sanatate sau de implicatiile economice ale deciziilor medicale. Sistemul actual de invatamant medical se concentreaza primordial pe capacitatea de memorare, reducand capacitatea de dezvoltare a unor deprinderi de analiza critica ce ar putea duce la formarea unor deprinderi de practica medicala bazata pe evidente (Evidence Based Medicine). Sistemul de formare actual mai degraba inhiba lucrul in echipa si cooperarea interdisciplinara, cu efect direct in gama limitata de servicii oferite pacientilor si populatiei.
Incepand cu 1978 formarea profesionala a moaselor a incetat sa existe. Aceasta a fost reluata abia o data cu procesul de aderare la UE, prin infiintarea colegiilor universitare de moase. Se poate considera ca lipsa moaselor a contribuit si ea la mortalitatea materna si infantila inca mare din Romania.
In multe cazuri sistemul de invatamant tine cont mai mult de normarea cadrelor didactice si mai putin de nevoile de sanatate ale populatiei. Acest sistem de formare, cuplat cu atributul de auto-reglementare profesionala, duce in multe circumstante la lipsa de responsitivitate fata de nevoile si cerintele populatiei.
Un alt factor ce afecteaza performanta resurselor umane din sanatate este cel legat de prezenta unui sistem insuficient de motivare. Acesta se refera atat la veniturile obtinute de personalul medical, cat si la aspecte precum conditii nesatisfacatoare de munca si posibilitatea redusa de promovare profesionala pe baza unor criterii obiective.
Din punct de vedere al castigurilor, la nivel international se considera ca un venit decent mediu al unui medic ar trebui sa fie de circa trei ori castigul mediu la nivel national. La nivelul anului 2008 in Romania acest raport este pentru medicii specialisti de circa 1,5 - 2 fata de castigul mediu salarial pe economie.
In acelasi mod se accepta ca venitul mediu al asistentilor sa fie de circa 1/3-1/2 din venitul medicului. In cadrul fiecarei profesii exista insa diferente semnificative, ca de exemplu la medicii rezidenti unde venitul este de regula cam 1/3 din venitul unui medic specialist, la care se pot adauga diferite facilitati nesalariale, specifice statutului de personal aflat in proces de invatamant. La nivelul anului 2007 salariul mediu brut in sectorul de sanatate (tot personalul din sistem este inclus) a fost de circa 86% din salariul mediu brut la nivel national, conform datelor Institutului National de Statistica, cele mai mici venituri inregistrandu-se la nivelul personalului non-medical din sistemul de sanatate.
La nivelul autoritatilor sanitare si in principal la nivelul Ministerului Sanatatii Publice nu exista definita o politica coerenta privind resursele umane in sanatate, neexistand inca publicat un document de politica a resurselor umane in sanatate. Elementele de planificare actuala se bazeaza in principal pe capacitatea de educatie a institutiilor de invatamant si mai putin pe nevoile de sanatate la care personalul din sanatate ar trebui sa raspunda. Deciziile de a mari numarul de locuri intr-o specializare sunt luate ad-hoc. Astfel, pentru a da exemplul medicilor, Romania se confrunta cu un paradox: desi are un numar mic de medici, specializeaza doar un procent redus din numarul absolventilor facultatilor de medicina. In fiecare an numarul de locuri pentru rezidentiat reprezinta doar aproximativ 48% din numarul absolventilor facultatilor de medicina. Aceasta in conditiile in care, potrivit legii, incepand cu promotia 2005 absolventii licentiati ai facultatilor de medicina, neconfirmati in rezidentiat, pot efectua doar trei ani de practica supravegheata/asistata in unitati sanitare publice, cabinete de medicina de familie, la solicitarea acestor unitati, beneficiind de contract individual de munca pe durata determinata, actul medical pe care il presteaza in timpul celor trei ani de practica este sub responsabilitatea unui medic cu drept de libera practica. Astfel, un absolvent cu diploma de licenta de la o facultate de medicina nu are drept de libera practica in absenta certificatului de medic specialist.
In acelasi timp formarea la nivelul facultatii de medicina nu il pregateste pe tanarul absolvent
pentru practica generala; ca atare exista, o risipa mare de resurse: dupa sase ani de studiu doar o mica parte din absolventii unei promotii pot intra intr-un ciclu de specializare care sa le ofere dreptul de practica.
Se poate spune ca principalele probleme de resurse umane de la nivelul sistemului de sanatate sunt urmatoarele:
. Nu exista o politica de resurse umane clar formulata, acest lucru datorandu-se in mare masura lipsei capacitatii de planificare in domeniu de la nivelul institutiilor cu atributii in domeniu (in principal Ministerului Sanatatii Publice si Ministerul Educatiei, Cercetarii si Tineretului);
. Exista importante deficite in ceea ce priveste numarul total de profesionistilor din sanatate;
. Exista dezechilibre in ceea ce priveste repartitia teritoriala a personalului sanitary necesar, dar si in ceea ce priveste repartitia intre diferite profesii si specializari;
. Inexistenta unui sistem adecvat de motivare a personalului din sanatate, fapt ce duce pe de o parte la scaderea atractivitatii pentru intrarea in sistem si, pe de alta parte, la cresterea numarului celor ce parasesc sistemul;
. Oportunitatile sunt limitate pentru dezvoltarea carierei profesionale, cu existenta unor criterii de promovare subiective si lipsite de transparenta.
Realizarea actului medical, calitatea tuturor serviciilor din sistemul sanitar[3] depind,in mod hotarator, de numarul, structura, gradul de pregatire si constiinciozitate a resurselor umane de care dispune. Invatamantul medical romanesc este prestigios si dispune de traditii indelungate, atat ca invatamant mediu si postliceal cat si ca invatamant superior, astfel ca intreaga retea de institutii medicale este incadrata cu un personal instruit, care poate sa exercite inmod corect actul medical .
|
Anul | |||||
|
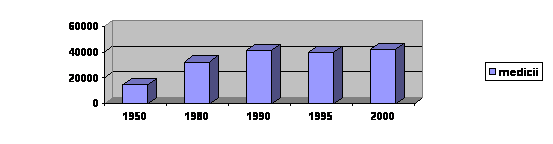
Medicii | |||||
|
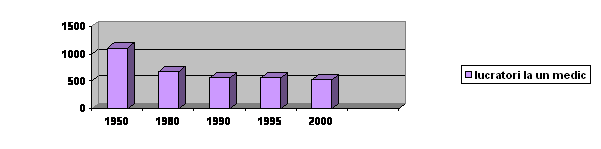
Lucratori la un medic | |||||
|
Medici la 10.000 locuitori | |||||
|
Stomatologi | |||||
|
Locuitori la un stomatolog | |||||
|
Stomatologi la 10.000 locuitori | |||||
|
Farmacisti | |||||
|
Locuitori la un farmacist | |||||
|
Farmacisti la 10.000 locuitori | |||||
|
Personal sanitar mediu | |||||
|
Locuitori la un cadru mediu | |||||
|
Personal mediu la 10.000 locuitori | |||||
|
Personal mediu la un medic | |||||
|
Personal auxiliar |
Lucratori la un medic
Medici la 10.000 de locuitori

Stomatologi si locuitori la un stomatolog
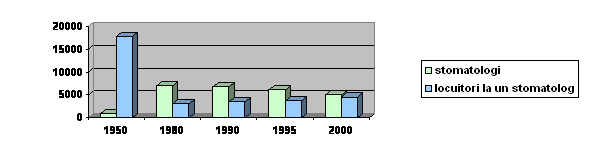
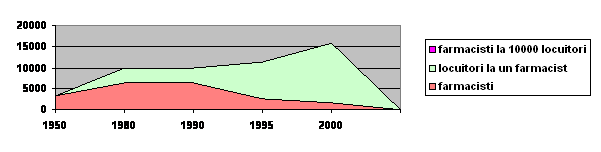
Farmacisti, locuitori la un farmacist si farmacisti la 10.000 locuitori:
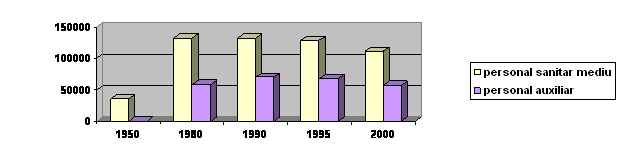
Personal sanitar mediu, personal auxiliar:
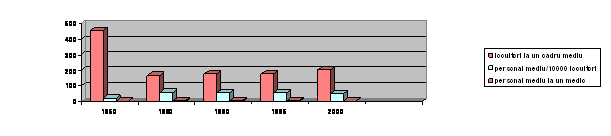
Locuitori la un cadru mediu, personal mediu la 10.000 locuitori si personal mediu la un medic:
6. Finantarea cheltuielilor pentru sanatate umana
Un aspect deosebit de important al accesibilitatii populatiei Romaniei la serviciile de asistenta medicala il reprezinta sistemul de finatare si marimea cheltuielilor cu ingrijirea sanatatii populatiei.
Modul in care un sistem functioneaza este determinat in mod esential de felul in care este finantat si organizat, inclusiv in ceea ce priveste colectarea si utilizarea fondurilor. Cum cele doua aspecte nu pot fi separate dar, mai ales in cadrul sistemul de sanatate din Romania, prezinta unele aspecte specifice, ele vor fi tratate distinct tinand insa cont de stransa lor intricare in functionarea sistemului de sanatate.
Aspectul finantarii sistemului de sanatate a fost unul dintre cele mai dezbatute si controversate subiecte in ultimii 18 ani. Pentru a avea o imagine de ansamblu a acestei componente a sistemului sanitar trebuie avute in vedere urmatoarele aspecte:
nivelul de finantare;
sursele si modalitatile de colectare a fondurilor ;
metodele de alocare a fondurilor in sanatate;
![]() Nivelul de
finantare
Nivelul de
finantare
Cheltuielile din sectorul sanitar au fost in Romania in mod traditional scazute, in comparatie cu media europeana si chiar a fostelor tari socialiste. Una din explicatii este legata de considerarea sectorului sanitar drept unul neproductiv si prin urmare cu o prioritate redusa in alocarile bugetare. In plus numarul redus de personal medical, in special al medicilor a dus la cheltuieli scazute in acest sector prin doua mecanisme.
Mai intai, cheltuielile de personal reprezinta principala cheltuiala in orice sistem de sanatate - iar numarul redus al personalului sanitar din Romania a facut ca bugetul total sa fie redus - si in al doilea rand, consumul si consecutiv cheltuielile medicale sunt influentate/determinate de recomandarile personalului medical, in special al medicilor. Un numar redus al personalului medical duce si el la o reducere a consumului medical si concomitent la o pondere scazuta a bugetului sanitar in PIB. Dupa 1990 aceasta situatie s-a mentinut, chiar daca numarul personalului sanitar a crescut in cifre absolute, el ramanand mult sub media UE raportata la populatie.
Cu toate acestea, in ultimii ani bugetele sanitare au crescut atat in cifre absolute, de la circa 90 Euro/locuitor la peste 200 Euro/locuitor in ultimii ani, cat si ca pondere in PIB de la cca. 3% la peste 4% in aceeasi perioada de timp.
In ciuda acestei cresteri, Romania continua sa fie pe unul dintre ultimele locuri din UE in ceea ce priveste resursele alocate sanatatii. Tinand cont de perioada indelungata de finantare redusa si, in acelasi timp, de tendintele demografice - cu o populatie care imbatraneste - si cele de morbiditate si mortalitate - cu una dintre cele mai precare stari de sanatate din Europa -, o asteptare rezonabila ar fi aceea ca cheltuielile pentru sanatate pe locuitor sa fie crescute cel putin pentru o perioada medie de timp, iar acest lucru ar trebui reflectat in proiectiile bugetare multianuale.
Cu toate acestea, actualele proiectii din Cadrul fiscal al cheltuielilor pe termen mediu - MTEF - pentru cheltuielile publice in sectorul de sanatate proiecteaza o reducere a cheltuielilor pentru sanatate, de la 3,3% din PIB in 2006, la 2,5% din PIB in 2009 in principal datorita cresterii PIB-ului4. In acelasi timp propunerea de buget pentru 2009, arata de facto o reducere a bugetului pentru sanatate de la 4,1% din PIB in 2008 la 3,9 % din PIB in 2009. Acest aspect este in contradictie nu doar cu necesitatile nationale in domeniu, ci si cu experienta majoritatii tarilor din UE si OCED care sugereaza ca procentul din PIB cheltuit pentru sanatate tinde mai curand sa creasca, decat sa scada, o data cu cresterea PIB-ului.
![]() Sursele
si modalitatile de colectare a fondurilor destinate
sanatatii.
Sursele
si modalitatile de colectare a fondurilor destinate
sanatatii.
In prezent, sursele de finantare a bugetului public de sanatate sunt reprezentate de: bugetul de stat, bugetul Fondului National Unic de Asigurari Sociale de Sanatate (FNUAS), bugetele locale, veniturile proprii, creditele externe, fondurile externe nerambursabile, donatii si sponsorizari. In totalul surselor de finantare, ponderea o detine Fondul National Unic de Asigurari Sociale de Sanatate (FNUAS), cu un procent de 75% in anul 2007. FNUAS este in prezent finantat din contributiile angajatilor (5,5% din venitul acestora) si angajatorilor (5,5% din fondul de salarii).
De remarcat ca contributiile pentru FNUAS au scazut progresiv de la un procent total de 14% in anul 2001 la 11% in 2008. In acelasi timp, trebuie mentionat ca numarul contribuabililor directi a scazut semnificativ in aceeasi perioada de timp, cu circa 4 milioane de persoane in 2007 fata de 2000, ajungandu-se ca circa 5 milioane de persoane sa contribuie la finantarea unui sistem de care ar trebui sa beneficieze in mod egal 22 milioane de cetateni. Acest fapt s-a datorat excluderii de la plata a diferitelor categorii populationale, fara insa a aloca concomitent fonduri echivalente care sa compenseze aceste scutiri de plata a contributiilor de sanatate.
Incepand cu anul 2006 alaturi de veniturile fiscale generale o sursa importanta a bugetului sanatatii este reprezentata de taxa pe viciu instituita pe produsele de tutun si alcool. In acest fel, Ministerul Sanatatii Publice dispune de un buget semnificativ pentru finantarea acelor servicii de sanatate publica care nu sunt finantate de FNUAS. In acest context este de remarcat ca in ultimii 2 ani Ministerul Sanatatii Publice nu a reusit sa cheltuiasca integral sumele semnificative pe care le-a avut la dispozitie.
Tot de la bugetul de stat provin si fondurile alocate de ministerele si agentiile cu retea de
sanatate proprie, precum Ministerul Apararii Nationale, Ministerul Internelor si Reformei Administrative, Serviciile de Informatii, Ministerul Transporturilor, cu sume mult sub cele ale FNUAS si MS. Acelasi lucru poate fi spus si despre bugetele autoritatilor locale, unde cheltuielile sanitare se situeaza printre cele mai reduse categorii bugetare, una din explicatii fiind structura actuala a sistemului sanitar, cu influenta si, consecutiv, responsabilitatea extrem de redusa a segmentului local al autoritatilor publice.
O alta sursa importanta de venituri din sectorul de sanatate este reprezentata de cheltuielile private ale populatiei. Acestea la randul lor pot fi facute fie prin intermediul asigurarilor private de sanatate, fie prin plata directa a serviciilor de sanatate. In Romania asigurarile de sanatate private sunt nesemnificative ca procent in totalul cheltuielilor private, cauzele fiind legate de nefinalizarea legislatiei necesare (desi legislatia primara exista, elaborarea normelor de aplicare este intarziata cu peste 2 ani) si de lipsa unui cadrul fiscal suficient de stimulativ, concomitent cu lipsa unor furnizori privati, in special la nivelul spitalelor care reprezinta cea mai mare cheltuiala a sectorului sanitar. In acest context proportia persoanelor care achita direct, din propriul buzunar, serviciile de sanatate este in crestere, iar aceste cheltuieli au crescut si ele, marind vulnerabilitatea financiara a populatiei. Se estimeaza ca totalul cheltuielilor private in sanatate in Romania este intre un sfert si o treime din totalul bugetului sanitar, ceea ce reprezinta una dintre cele mai mari contributii directe din UE.
![]() Metodele de
alocare a fondurilor in sanatate
Metodele de
alocare a fondurilor in sanatate
Metodele utilizate pentru alocarea resurselor intre diferite tipuri de servicii de sanatate (precum asistenta primara vs. spitaliceasca sau asistenta curativa vs. promovarea sanatatii), intre diferite zone ale tarii (diferite judete sau localitati) si intre diferite institutii de sanatate sunt vitale pentru a asigura atat echitatea functionarii sistemului sanitar, cat si pentru a stimula directia catre care dorim sa se indrepte sistemul sanitar.
Lipsa unor asemenea proceduri si criterii de alocare clare, inclusiv din punct de vedere al responsabilitatii pentru deciziile luate, poate duce nu doar la cheltuieli ineficiente la momentul luarii deciziilor, dar si pe termen lung. Un exemplu de acest fel este si investitia anuntata de Ministerul Sanatatii Publice pentru construirea a 28 de spitale noi fara a fi prezentate explicit criteriile care au stat la baza deciziilor legate de localizarea, structura, dimensiunea, etc.respectivelor unitati. In plus, aceste spitale odata realizate vor necesita fonduri substantiale pentru functionare care in lipsa unor proiectii de bugete multianuale nu este clar de unde vor fi redirectionate, fara a discuta de aspectul esential, i.e. resursele umane necesare.
Daca se are in vedere inchiderea unor spitale deja existente, acestea ar fi trebuit nominalizate transparent, concomitent cu masurile de planificare bugetara care sa limiteze investitiile in acelespitale, in special in acele zone care nu pot fi relocate catre noile spitale.
Mecanismele de alocare a resurselor trebuie sa faca referire si la metodele prin care se stimuleaza utilizarea resurselor externe sistemului sanitar public. O asemenea abordare se refera la strategiile de privatizare din sanatate care ar trebui sa stimuleze acele practici care sa permita pacientilor sa aiba acces la cele mai eficiente servicii de sanatate. In lipsa unei strategii publice de privatizare asumate pentru sectorul sanitar, s-a ajuns la frecvente situatii in care s-au privatizat centrele profitabile, ramanand in sectorul public zonele puternic consumatoare de resurse, fara a beneficia nici macar de investitii private semnificative in sectoarele privatizate sau de o calitate crescuta a serviciilor medicale oferite.
Cheltuielile pentru medicamente si ingrijire medicala au detinut, in totalul cheltuielilor pentru consum ale populatiei, o pondere de 1,6% in anul 1995, de 1,8% in anul 1996, de 2% in anul 1997, 2,3% in anul 1998 si 1999.
Evolutia cheltuielilor publice pentru actiunile din domeniul sanatatii, in perioada 1991-2002, a fost crescatoare, in preturi curente, dar au avut ponderi oscilante in PIB: 3,3% in anii 1991 si 1992, 2,7% in 1993, 3,2% in 1994, 2,9% in 1995, 2,8% in 1996, 2,6% in 1997, dupa care, ponderea a crescut usor pana la 4,2% in anul 2001. De asemenea, cheltuielile cu serviciile medicale si medicamentele au crescut, in aceeasi perioada, de la 1,97% pondere in PIB in 1998, la 3,2% in 2001. Valoarea indolari SUA a cheltuielilor totale pentru sanatate a crescut de la 1,3 miliarde dolari (din care 0,7 miliarde dolari pentru servicii medicale si medicamente), in anul 1998, la 1,7 miliarde dolari (respectiv, 1,3 miliarde dolari pentru servicii medicale) in anul 2001.
Finatarea serviciilor medicale spitalicesti
detine o pondere insemnata, in comparatie cu celelate tipuri de
servici sanitare, de circa 60-70% din fondurile de asigurari sociale de
sanatate, comparativ cu tarile Uniunii Europene (40-50%),
unde o parte din aceste servicii revin asistentei medicale ambulatorii sau
ingrijirii de specialitate la domiciliul pacientilor. Si in
Criteriile si indicatorii de performanta ai spitalului:
Alocarea de fonduri pentru fiecare din tipurile de asistenta medicala din fondul de cheltuieli penru sanatate are loc prin aplicarea unor cote-parti, dar criteriile si metoda de stabilire a acestora nu sunt pe deplin definite si corelate cu nevoile reale ale unitatilor de sanatate si nici nu ajuta la controlul costurilor medicale, ceea ce a condus la o insuficienta corelare a mecanismului de rambursare cu consumul real de resurse si a acestuia cu deficiente, ceea ce presupune implementarea consecventa a strategiei de imbunatatire a finantarii sanatatii populatiei care, in principal, se refera la:
. imbunatatirea finantarii asistentei medicale primare prin plata serviciilor medicale nu numai pentru persoanele inscrise pe lista medicului de familie, ci si pentru populatia care nu este inscrisa in aceasta lista, dar se afla in zona repartizata fiecarui medic de familie, incat sa se asigure realizarea integrata a programelor de imunizari, de supraveghere a gravidelor si de depistare activa a bolnavilor TBC; . perfectionarea finantarii cheltuielilor pentru servicii farmaceutice, prin elaborarea corecta a listei medicamentelor esentiale si compensate, asigurarea cu medicamente a zonelor defavorizate, incurajarea consumului rational de medicamente, imbunatatirea si consolidarea reglementarilor privind politica de preturi in domeniul medicamentelor; . imbunatatirea mecanismelor de finatare a spitalelor si de gestionare a resurselor financiare ale acestora, prin: a. cresterea veniturilor spitalelor ca urmare a contraatacarii unor servicii in afara sistemului public sau al asigurarilor sociale de sanatate (servicii clinice, servici sanitare de confort sporit, servicii privind alimentatia rationala s.a.), care se platesc, fie direct de catre pacientii care le primesc, fie prinalte mecanisme, cum ar fi, asigurarile voluntare (private), abonamentele de ingrijiri etc.; b. gestionarea eficienta a resurselor la nivelul spitalului, evaluarea performantelor spitalelor, stabilirea indicatorilor de performanta si a metodologiei de intocmire a bugetului prin reorganizarea structurii spitalelor in vederea scaderii costurilor fixe (sectii, compartimente, laboratoare, servicii, ambulatoriu, structuri auxiliare, numar de paturi, incadrarea cu personal s.a.), controlul costurilor medicamentelor si materialelor sanitare, utilizarea eficienta a resurselor umane, introducerea standardelor contabile internationale, atragerea de sume din bugetele locale pentru finantarea provenita din venituri extrabugetar.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 1952
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved