| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Cura chirurgicala a varicelor membrelor inferioare reprezinta interventia prin care se realizeaza crosectomia safenei interne si ablatia pachetelor varicoase din teritoriul safen intern si extern.
Varicele sunt mentionate pentru prima data in anul 1550 i.e.n., in papirusul Ebers. In 1500 i.e.n., Hipocrate recomanda tratamentul prin compresiune al varicelor. Galen extirpa varicele cu un croset. Aegineta, in secolul al XVII-lea i.e.n., recomanda ligatura si sectiunea varicelor, urmate de aplicarea unui bandaj compresiv. Ambroise Pare trata varicele prin ligatura si excizie, iar ulcerele varicoase prin repaus la pat, pozitie decliva a membrului inferior afectat si pansament compresiv. In 1880, Trendelenburg introduce in practica medicala principiul ligaturii inalte a varicelor, iar in 1884, Madelung recomanda excizia venelor dilatate. Primul stripping raportat in literatura este mentionat de Keller, in 1905. In 1916, John Homans demonstreaza importanta crosectomiei. In 1938, Linton preconizeaza interceptarea perforantelor. In 1947, T. T. Myers inventeaza un stripper flexibil care permite smulgerea pachetelor varicoase (1).
Drenajul venos al membrelor inferioare se realizeaza prin trei sisteme venoase: superficial, perforant si profund.
Sistemul superficial este reprezentat de o retea venoasa hipodermica ce se varsa in doua trunchiuri mari: vena safena interna si vena safena externa.
Din reteaua venoasa dorsala a piciorului porneste vena marginala interna, care urca premaleolar transformandu-se in safena interna, merge pe fata interna a gambei, trece retrocondilian, se continua pe fata interna a coapsei pana la 3-4 cm sub arcada crurala, unde strabate fascia cribiformis si descrie o crosa pentru a se varsa in vena femurala.
Linia de proiectie a safenei interne incepe premaleolar intern, trece retrocondilian si ajunge la 2 cm inauntrul mijlocului arcadei crurale. In mod normal, vena creste progresiv in dimensiuni pana la diametrul de 8 mm la varsare. Vena este insotita la gamba de ramura tibiala a nervului safen intern. Fiind o vena lunga, ce conduce sangele antigravitational, este prevazuta cu 15-25 valvule, ultima dispusa la varsarea in vena femurala, care se opun refluxului din sistemul profund. Vena safena interna stabileste numeroase anastomoze cu venele profunde prin ramuri comunicante, care perforeaza fascia gambei si a coapsei, perforante care adera la marginile orificiului fascial ramanand deschise in timpul contractiei musculare. Safena interna are anastomoze cu safena externa, dintre care cea mai importanta in 1/3 inferioara a coapsei.
Cele mai importante colaterale se gasesc aproape de varsarea sa in vena femurala:
vena subcutanata abdominala sau epigastrica superficiala, care vine de la peretele abdominal anterior;
venele rusinoase superficiale, interna si externa, de la organele genitale externe;
vena circumflexa iliaca superficiala;
vena safena accesorie, inconstanta, care insoteste traiectul venei safene interne, cu care poate fi confundata.
Vena safena externa ia nastere din vena marginala externa si, dupa un scurt traiect oblic, ajunge pe linia mediana posterioara a gambei, pe care o urmeaza pana in regiunea poplitee unde se varsa printr-o crosa in vena poplitee. In jumatatea superioara ea devine intraaponevrotica fiind continuta intr-un tunel fibros impreuna cu nervul safen. Teritoriul cutanat tributar safenei externe este regiunea posteroexterna a gambei. Intre cele doua safene, pe langa reteaua de origine comuna, exista numeroase anastomoze (vena anastomotica a lui Jacomini).
Sistemul venos profund cuprinde trunchiuri venoase subfasciale ce insotesc arterele magistrale si ramurile lor, cate doua pentru fiecare artera de la gamba si unice deasupra genunchiului. In tricepsul sural se gasesc si numeroase sinusuri venoase. Trunchiurile venoase profunde sunt bogat anastomozate intre ele.
Venele perforante sau comunicante fac legatura intre sistemul superficial si profund perforand fascia. Cele mai multe sunt tributare safenei interne fiind distribuite astfel: 1-2 deasupra genunchiului; 3-4 la gamba si 1 deasupra maleolei externe. Crosele safenei interne si externe pot constitui, in sens functional, vene perforante.
Venele membrelor inferioare sunt prevazute cu valvule axiale si cu valvule ostiale situate la nivelul orificiilor de varsare in venele profunde (crose si comunicante), valvule ce favorizeaza in sens unic returul sangelui venos spre inima. Venele profunde, bogat anastomozate intre ele, au o buna sustinere in jur, fiind continute in spatiul relativ inextensibil dintre fascie si scheletul osos, sunt inconjurate de muschi si prevazute cu valvule axiale dese si rezistente. Sistemul superficial are o sustinere slaba datorita situatiei sale in hipoderm deasupra fasciei, iar valvulele axiale sunt rare si mai putin rezistente.
Sistemul profund asigura transportul a 80-90% din debitul sanguin global al membrului inferior, iar prin sistemul superficial se reintoarce o cantitate de 10-20%. Valvulele venelor perforante dirijeaza sangele de la suprafata spre profunzime. In ortostatism, presiunea venoasa hidrostatica este limitata la inaltimea coloanei de sange ce separa doua valve adiacente functionale.
Circulatia venoasa este antrenata de pompa cardiaca, valvulele si contractia musculara. Factorul cel mai eficient, veritabil propulsor al sangelui venos, este pompa musculo-venoasa (inima periferica) care actioneaza prin jocul dintre contractiile musculare, ce determina sensul gradientului de presiune si aparatul valvular care imprima curgerea unidirectionala. Contractiile musculare fazice din timpul mersului colabeaza venele profunde si cresc presiunea venoasa. Simultan, se inchid valvulele axiale distale si cele ostiale ale comunicantelor si croselor safene, astfel incat sangele este impins prin venele profunde spre cord. In perioada de relaxare musculara, presiunea venoasa profunda scade si, prin inversarea gradientului de presiune, determina afluxul sangelui din segmentele profunde distale si din reteaua superficiala spre venele profunde. Recaderea coloanei de sange este impiedicata de inchiderea valvulelor axiale, iar refluxul din profunzime in suprafata de valvulele ostiale. Rezultanta activitatii succesive a diferitelor grupuri musculare ale membrului inferior este un flux venos continuu prin axul venos principal.
Tratamentul varicelor are cel putin trei obiective: indepartarea definitiva a varicozitatilor ca sursa a hipertensiunii venoase, rezultat cosmetic cat mai bun si un numar cat mai mic de complicatii. Pe plan fiziopatologic, tratamentul chirurgical vizeaza indepartarea fortelor hidrostatice si a refluxului in vena safena interna si indepartarea fortelor hidrodinamice aparute prin refluxul prin venele perforate.
Asadar, Obiectivul principal al interventiei consta in suprimarea sistemului venos superficial devenit insuficient pentru a elibera sistemul venos profund de sarcina de a prelua o parte din sangele sistemului venos superficial si, astfel, de a reduce presiunea.
Principiile interventiei sunt:
interventia trebuie sa fie completa, sa cuprinda crosectomia safenei interne, ablatia trunchiului venos in intregime, cu toate venele aferente si ligatura perforantelor;
interventia trebuie efectuata in afara unor pusee inflamatorii;
pentru varicele bilaterale, se poate practica crosectomie si stripping bilateral in aceeasi sedinta sau, daca varicele sunt voluminoase si exista riscuri, se practica interventii seriate;
pentru varicele din teritoriul safenei interne si externe, alaturi de operatia standard, este necesara crosectomia safenei externe, urmata de ablatia pachetelor varicoase prin incizii etajate;
operatiile incomplete, de tipul crosectomiei izolate, ligaturii safenei interne, rezectiei izolate a pachetelor sau a comunicantelor, sunt proscrise.
In functie de etiologie, varicele membrelor inferioare se impart in doua grupe: primitive si secundare.
Varicele primitive sunt reprezentate de dilatarea si alungirea retelei venoase superficiale. Sistemul profund si venele perforante sunt normale, valvulele lor fiind functionale.
Varicele secundare implica, in mod egal, dilatarea si alungirea sistemului venos superficial si insuficienta sistemului profund si a venelor perforante.
Varicele primitive constituie cea mai frecventa afectiune venoasa a membrului inferior, ce intereseaza 10% din populatie. Trei sferturi din bolnavi sunt femei tinere.
Aparitia varicelor primitive este rezultanta interactiunii dintre doi factori: trofic si hemodinamic. Factorul trofic este determinant si consta intr-o deficienta ereditara a fibrelor elastice din peretele venos. Rolul factorului trofic poate fi exacerbat de factori endocrini (graviditate), obezitate, inaintarea in varsta. Factorul hemodinamic este reprezentat de hipertensiunea venoasa ortostatica determinata de o serie de situatii ce ingreuneaza circulatia de intoarcere: profesiuni ce necesita ortostatism prelungit (chelner, frizer, bucatar, halterofili), tusitori cronici, sarcina (prin cresterea presiunii intraabdominale). Se asociaza, frecvent, cu boala diverticulara a colonului, dieta saraca in fibre, multiparitatea, obezitatae, consumul de contaceptive orale.
Dilatarea varicoasa a unei vene rezulta din insuficienta valvulelor proximale. Tulburarea initiala este reprezentata de insuficienta unei valvule ostiale, situata fie la confluenta venelor safene cu sistemul profund, frecvent la nivelul crosei safenei interne, fie, mai rar, la nivelul unei vene comunicante. Prin insuficienta valvulara ostiala care antreneaza refluxul ortostatic, vena se dilata pana la valvula subjacenta, careia i se transmite o presiune hidrostatica crescuta ce dilata segmentul venos distal; aceasta valvula axiala devine insuficienta, procesul antrenand valvulele ostiale urmatoare. Insuficienta valvulara ostiala este factorul ce determina si intretine toate tulburarile hemodinamice din varice, tulburari care se accentueaza progresiv si se agraveaza reciproc: reflux venos ortostatic asociat cu hipertensiune venoasa ortostatica, dilatarea si avalvularea axiala si ostiala, staza venoasa. Dilatarea venoasa cilindrica excesiva se soldeaza cu incompetenta valvulelor axiale, incat sangele refluat recade pana la prima comunicanta, unde este drenat in venele profunde. Suprasolicitarea permanenta a comunicantei de drenaj, obligata sa sunteze in profunzime o cantitatea de sange mai mare decat capacitatea sa functionala, duce la dilatarea ei excesiva si la insuficienta valvulei ostiale de la jonctiunea cu venele profunde. Astfel, comunicanta devine insuficienta transformandu-se intr-o noua zona de reflux, prin care, in ortostatismul nemiscat, sangele reflueaza continuu din venele profunde in cele superficiale. Treptat, avalvularea superficiala se intinde spre glezna, concomitent cu cresterea numarului comunicantelor insuficiente si marirea progresiva a debitului de reflux. Hiperpresiunea ortostatica si supraincarcarea sistemului venos superficial produc o dilatare cilindrica insotita de alungirea si sinuozitatea venei si de lacuri sacciforme la nivelul zonelor de reflux.
Varicele secundare se dezvolta ca urmare a leziunilor sau obstructiei sistemului venos profund. Recanalizarea venelor trombozate din sistemul profund conduce la incompetenta valvulara, cu aparitia refluxului spre sistemul venos superficial, care nu are un suport elastic suficient pentru a inmagazina, fara deformari remanente, cantitatea de sange refluata. Ocluzia trombotica a venelor ilio-femurale duce la varice suprapubiene secundare, iar cea a venei cave si a venelor iliace determina varice secundare la membrele inferioare.
Fistulele arterio-venoase pot cauza varice secundare regionale; in acest caz, dilatatiile venoase sunt pulsatile, iar evolutia lor este rapida spre leziuni trofice. Tumorile pelvine voluminoase, angiomatoza venoasa (foarte rara, apare la copil, cu dilatatii venoase la coapsa si genunchi, fara reflux), sindromul Klippel Trenaunay (agenezia trunchiurilor venoase profunde) pot fi insotite de varice secundare.
Frecvent, examenul clinic (inspectie, palpare, percutie, proba garourilor) ofera date suficiente pentru un diagnostic corect, metodele paraclinice de diagnostic (flebomanometria si flebografia) fiind indicate doar in stadiile avansate si in recidive, care pun problema diagnosticului diferential. Se va preciza:
prezenta varicelor, evidentiata clinic;
topografia lor si a zonelor de reflux (in functie de care pot fi sistematizate - aflate in teritoriul uneia dintre safene, nesistematizate - cu dispozitie anarhica, aparute in orice regiune, mixte - combinatii ale primelor doua). In boala varicoasa, zonele de reflux si dilatatiile sunt, totdeauna, sistematizate, in afara de recidivele postoperatorii; varicele nesistematizate sunt caracteristice sindromului posttrombotic.
stadiul de evolutie:
I - varice simple, dilatate, liniare;
II - varice cu traiect tortuos, cu dilatatie marcata si pachete varicoase; subiectiv apare senzatie de greutate, oboseala in ortostatism prelungit;
III - decompensarea microcirculatiei cutanate, formarea lacurilor varicoase cu staza marcata, aparitia tulburarilor trofice si a flebedemului;
IV - cazurile neglijate, cu evolutie prelungita, in care apar si fenomene de insuficienta venoasa cronica profunda.
Indicatiile sunt reprezentate de:
bolnavi cu varice hidrostatice simptomatice, cu insuficienta valvulara ostiala, vene comunicante incompetente;
varice ale membrelor inferioare complicate, in afara puseelor inflamatorii.
Contraindicatiile sunt absolute, care se refera la afectiuni generale care contraindica orice interventie chirurgicala (cardiopatii grave decompensate, neoplazii avansate, insuficienta hepatorenala, boli hematologice grave), sarcina avansata si relative, care se refera la diabet zaharat, boli intercurente, boala tromboembolica cu episoade repetate si grave, arteriopatii ale membrelor inferioare, sindrom posttrombotic.
Incompetenta sau obstructia sistemului venos profund, care arata ca returul venos se realizeaza prin sistemul superficial, contraindica strippingul complet al safenei interne.
In cazuri selectate, la care varicele sunt generatoare de complicatii mutilante, strippingul etajat deasupra genunchiului poate fi luat in discutie dupa o apreciere corecta si critica a cazului. Dermatitele, infectiile cutanate dau o rata crescuta de infectii postoperatorii, in aceste cazuri alegandu-se cu mult discernamant momentul operator.
Toti pacientii programati pentru interventie trebuie examinati complet, in special sistemul vascular periferic, pentru a determina daca varicele sunt primare sau secundare, pentru a evalua starea sistemului venos profund si pentru a ne asigura ca exista o circulatie arteriala adecvata. Istoricul, o serie de stigmate care arata implicarea sistemului venos profund si sugereaza ca varicele pot fi secundare, obliga la realizarea unei flebografii a sistemului profund sau a unei pletismografii de rezonanta (2).
Pentru interventie sunt necesare analizele uzuale si testele de coagulare.
Varicele simple nu necesita o pregatire speciala, ci doar repaus fizic si igiena locala. In varicele cu pusee inflamatorii repetate sunt necesare drenajul postural, tratamentul rezolutiv corespunzator, asanarea focarelor de infectie locoregionale, administrarea de vasoprotectoare, mobilizare sub protectia compresiunii externe. Pielea piciorului, extremitatea inferioara si regiunea inghinala sunt pregatite in maniera obisnuita. Antepiciorul este acoperit cu o manusa. Un suport special poate fi utilizat pentru a suspenda piciorul la 30-40º pentru a facilita pregatirea pielii.
Se depileaza membrul pelvin care urmeaza a fi operat, pielea este degresata si dezinfectata.
Inaintea operatiei, la pacientul aflat in ortostatism, se deseneaza cu un creion dermatograf special pachetele varicoase, locul comunicantelor si colateralele varicoase ale trunchiului principal.
Anestezia comuna este rahianestezia sau anestezia peridurala. Poate fi folosita cu un confort sporit pentru pacient si anestezia generala.
Pacientul este asezat in decubit dorsal, cu genunchii si coapsele in usoara flexie si rotatie externa. Dupa crosectomie, se utilizeaza pozitia in usor Trendelenburg care scade presiunea venoasa si micsoreaza sangerarea. Dupa stripping, membrul inferior respectiv este mentinut ridicat si se aplica pentru cateva minute o fasa elastica sterila.
Operatorul se aseaza de aceeasi parte cu membrul inferior care trebuie operat, cu ajutorul in fata sa.
Alaturi de instrumentarul obisnuit pentru interventii chirurgicale mijlocii, sunt necesare si instrumente speciale: departator autostatic, pense vasculare fine, pense de disectie, croset, strippere. Stripperele pot fi extravenoase, tip Mayo (vena introdusa intr-un inel taios care, plimbat de sus in jos, sectioneaza colateralele), rar folosite sau intravenoase, care actioneaza prin invaginare (stripperul cu oliva Babcock) sau prin plisare (stripperul Jennigs modificat de Myers, prevazut cu o oliva mare la una din extremitati, care depaseste calibrul venei). Strippingul prin plisare rupe, prin smulgere, colateralele si comunicantele, fapt care favorizeaza hemostaza (2).
Operatia incepe cu abordul crosei venei safene interne. Calea de acces este, de obicei, o incizie transversala de 4 cm, situata la 1-2 cm sub arcada crurala, intr-un pliu femoral, cu extremitatea laterala la nivelul unde se palpeaza pulsul femural. Incizia transversala ofera lumina suficienta, permite abordul colateralelor, dar descopera mai greu o safena accesorie, atunci cand aceasta exista (Fig. 1). Alti autori prefera o incizie longitudinala.
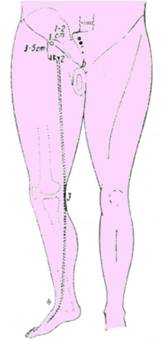
Fig. 1 - Calea de acces pentru crosectomia venei safene interne: arcada crurala (a-b); proiectia venei safene interne (1-2-3-4); (2)
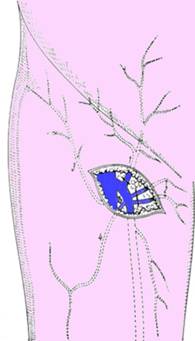
Fig. 2 - Disectia colateralelor venei safene interne la varsare: subcutanata abdominala (1); venele rusinoase externe (2); vena circumflexa iliaca superficiala (3); vena anastomotica (4) (2)
Descoperirea venei safene interne se face cu blandete, dupa incizia tesutului celular subcutanat si a fasciei. Odata descoperita, vena este reperata pe un fir gros; se va evita disectia limfonodulilor si a vaselor limfatice.
Disectia crosei safenei interne si a colateralelor reprezinta cheia interventiei. In timp ce ajutorul pune vena safena in tensiune, chirurgul diseca vena pas cu pas si identifica ramurile colaterale, in numar de 4-5 (vena subcutanata abdominala, vena circumflexa iliaca superficiala, doua vene rusinoase interne, vena safena accesorie), care vor fi disecate, ligaturate si sectionate intre ligature (Fig. 2). Examenul riguros al crosei safenei interne evita confuzia cu vena femurala si identifica un eventual tromb al crosei ce nu trebuie mobilizat. Artera circumflexa iliaca interna, situata in partea inferioara a fosei ovale si incruciseaza jonctiunea safeno-femurala, constituie un reper anatomic pentru crosa. Ligatura si sectiunea crosei safenei interne se fac sub jonctiunea femuralei. Bontul proximal al trunchiului safen este ligaturat dublu, cu nod liber, apoi cu fir transfixiant neresorbabil 4-0 (Fig. 3). Bontul distal este disecat in jos pe distanta de 10-15 cm pentru a controla existenta unei vene safene accesorii sau alta colaterala mare (femuro-cutanata superficiala interna), care va fi ligaturata si sectionata, evitand hematomul si echimoza postoperatorii (Fig. 4).
O incizie transversala de 2 cm, plasata la 2 cm mai jos si anterior de varful maleolei interne, descopeai originea trifurcata a venei safene interne. Fiecare din cele trei tributare primare va fi ligaturata si sectionata(Fig. 5). Vena safena este disecata proximal pana la 4 cm deasupra maleolei, colateralele sale anterioare si posterioare fiind expuse, ligaturate si sectionate.
Capatul trunchiului safen este reperat si despicat pe 1 cm pentru a permite insertia stripperului in sens anterograd (Fig. 6). Stripperul este trecut cu atentie sub ghidajul palparii. De obicei, acesta trece pe toata lungimea venei, dar se poate opri in lacurile varicoase mari, in colaterale sau comunicante sau in stenozele posttrombotice. In aceste puncte identificate prin palpare se practica incizii transversale aditionale, se descopera vena si varful instrumentului. Varful stripperului poate fi ghidat manual in sens proximal sau, in caz de esec, vena este sectionata pentru a permite introducerea unui stripper aditional in sens proximal. Daca nici aceasta manevra nu reuseste, poate fi introdus in sens retrograd un al doilea stripper, care ajunge pana in vecinatatea inciziei.
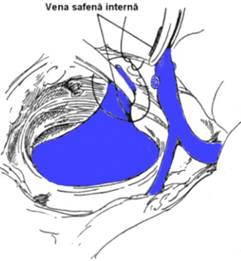
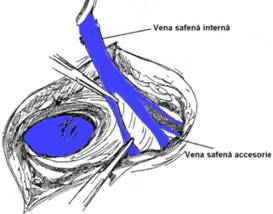
Fig. 3 - Crosectomia venei safene interne (4)
Fig. 4 - Disectia distala a safenei interne cu ligatura colateralelor (4)
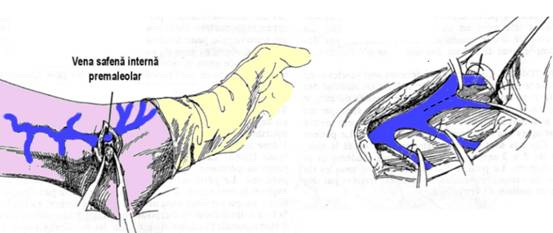
Fig. 5 - Descoperirea venei safene interne premaleolar si disectia colateralelor (4)

Fig. 6 - Introducerea anterograda a stripper-ului si fixarea sa la nivelul venei (4)
Cand stripperul se opreste, este rasucit in jurul axului sau sau este condus cu degetele transtegumentar. Daca stripperul este introdus retrograd, cand oliva ajunge premaleolar intern, se descopera vena printr-o incizie de 1 cm, se ligatureaza si se sectioneaza.
Smulgerea se poate efectua antero- sau retrograd (Fig. 7). Mai logica este smulgerea anterograda. Se leaga cu ata groasa extremitatea maleolara a safenei interne, pe stripper, inapoia olivei si se lasa firul de lungimea membrului inferior, apoi se trage progresiv pana la o colaterala mai mare sau o comunicanta cand, tinand de fir si de stripper, se efectueaza miscari de du-te - vino, realizand, in final, stripping cruro-gambier complet. Alti autori fixeaza sub oliva o mesa muiata in solutie de xilina cu adrenalina, care se opune invaginarii si realizeaza strippingul prin plisare in acordeon. Vena smulsa se examineaza cu atentie pentru a verifica daca este intreaga. Unii autori recomanda smulgerea treptata a trunchiului safen, in 5-7 minute, in timp ce asistentul aplica o presiune ferma in urma instrumentului pentru a micsora sangerarea intraoperatorie si a minimaliza echimozele postoperatorii.
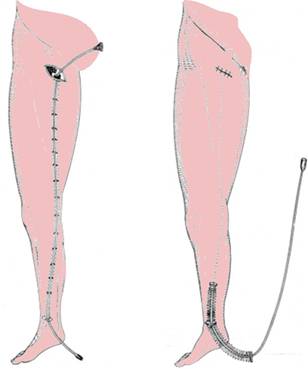
Fig. 7. Introducerea retrograda a stripper-ului si stripping-ul retrograd prin plisare (dupa Pop D. Popa)
Cand stripperul nu poate fi introdus pana la gamba, se executa stripping crural, apoi cel gambier retro- sau anterograd. Cand strippingul nu se poate realiza la nivelul gambei, se practica mici incizii pe traiectul venei, la distanta de 10 cm intre ele si se extirpa pachetele varicoase. Dupa smulgere, membrul inferior este ridicat si se aplica o fasa elastica sterila pentru 5-6 minute.
In 20% din cazuri varicele afecteaza si sistemul venos al safenei externe, uni- sau bilateral. In aceste conditii trebuie smulsa si safena externa. Pentru aceasta, se flecteaza genunchiul pacientului la 90º lasand talpa pe masa de operatie si se roteste soldul usor spre interior. Se practica o incizie transversala de 2 cm, intre varful maleolei externe si marginea laterala a tendonului lui Ahile si se identifica ramurile de origine ale safenei externe. Ramurile sunt sectionate si ligaturate si se insera un stripper scurt, care este trecut proximal in trunchiul safen extern pana in regiunea poplitee unde, printr-o mica incizie transversala, sunt descoperite vena si capatul stripperului (Fig.8). Vena este izolata si sectionata, iar capatul proximal se ligatureaza. Safena externa este smulsa retrograd, iar colateralele mari, marcate preoperator, sunt smulse sau extirpate segmentar. Vor fi extirpate venele care conecteaza cele doua trunchiuri venoase pe partea interna a gambei.
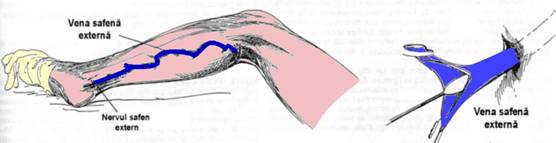
Fig. 8. Crosectomia venei safene externe si introducerea stripper-ului (4)
Pentru lacurile venoase mari si pentru venele comunicante incompetente detectate preoperator prin eco-Doppler, se fac incizii transversale de 1-2 cm, se descopera venele care se sectioneaza intre pensele de hemostaza. Aceste incizii se pot efectua pana la o distanta de 6 cm intre ele realizand disectia subcutanata, mobilizarea venei si smulgerea segmentara a colateralelor dilatate.
Daca in timpul disectiei se intalnesc venele comunicante, trebuie ligaturate si sectionate. Comunicantele mari, marcate preoperator, vor fi descoperite si ligaturate (Fig.9).
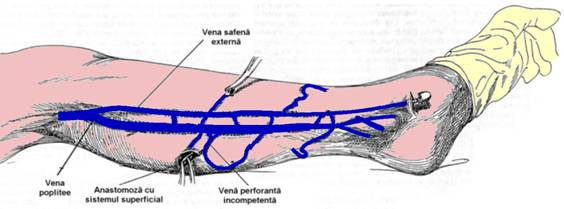
Fig. 9. Descoperirea si ligatura venelor perforante incontinente (4)
Sangele adunat pe traiectul de smulgere este "muls" si evacuat din canalul femural.
Incizia femurala este inchisa cu fire separate 3-0 in doua planuri. Se inchid si celelalte plagi cutanate. Venele mai mici, situate la distanta de trunchiul principal, sunt extirpate cu ajutorul crosetului introdus prin incizii punctiforme care nu vor fi suturate.
La sfarsitul interventiei, membrul inferior operat este infasat cu banda elastica, de la baza degetelor pana in regiunea femurala.
Disectia crosei si a ramurilor sale se poate face si prin incizie verticala.
Introducerea stripperului se poate face anterograd sau retrograd; smulgerea safenei se poate face, de asemenea, anterograd si retrograd. In anumite conditii, este necesar strippingul etajat.
Safenectomia Terrier-Alglave foloseste o incizie pe toata intinderea membrului inferior, cu descoperirea safenei interne, a colateralelor si a comunicantelor, care se extirpa.
In procedeul Narath, dupa crosectomie se folosesc incizii transversale la distanta de 10 cm intre ele, cu disectia subcutanata a venei si a colateralelor si extirparea lor.
Operatiile incomplete de tipul crosectomiei izolate, ligaturii etajate, safenectomiei etajate conduc la recidive si nu se mai folosesc.
Pentru varicele eratice izolate se pot folosi trecerea transcutana a unor fire de catgut, care se leaga pe o compresa, se mentin 7-10 zile si realizeaza tromboza acestor pachete sau ablatia acestora prin incizii mici izolate.
Pentru ulcerele varicoase este necesara ligatura subfasciala a venei perforante care dreneaza fundul ulcerului, pe cale clasica sau endoscopica (operatia Linton).
Indicatiile actuale ale operatiei Linton se refera la bolnavii cu insuficienta venoasa cronica a membrelor inferioare asociata cu dermopatie si scleroza lipodermica supramaleolara, cu ulcere trofice recent cicatrizate, recidivante sau ulcere active refractare la tratamentul conservator adecvat. Interventia se contraindica la bolnavii cu obstructia sistemului venos profund, cu perforante insuficiente, fara recanalizare si la bolnavii cu ischemie distala importanta legata de o arteriopatie obstructiva concomitenta, cu indice de presiune arteriala segmentara sub 0,6.
Se repereaza venele perforante prin eco-Doppler. Se practica anestezie rahidiana sau generala. Bolnavul este asezat in decubit dorsal, cu gamba in rotatie externa si genunchiul flectat la 45º. Dupa asepsia cutanata, se acopera membrul inferior cu campuri sterile. Se aplica o fasa elastica sterila in partea superioara a coapsei.
Interventia se poate efectua pe cale endoscopica. Se practica o incizie cutanata de 2 cm pe fata interna a gambei, la 10 cm de linia articulara a genunchiului si la 4 cm in spatele marginii interne a tibiei. Se evidentiaza fascia musculara superficiala, se sectioneaza pe 1,5 cm pe axul principal al gambei. Se repereaza marginile aponevrozei si se diseca subjacent corpul muscular cu un instrument special sau cu un trocar cu balon pana in fosa retromaleolara interna. Se umfla balonul si se comprima portiunea proximala decoland aponevroza pana in fosa retromaleolara. Se introduce un trocar de 10 mm pe care se insufla CO2 la presiune de 20 mm Hg. Se introduce optica si se insera un al 2-lea trocar de 5 mm, la 4 cm mai jos si la 8 cm in spatele primului trocar. Se incepe disectia endoscopica a venelor perforante si se aplica clipuri de 5 mm pe aceste vene. Se clipeaza si se sectioneaza toate venele perforante intalnite.
Pentru venele superficiale, se aplica tehnica traditionala. Se lasa o banda elastica timp de 7 zile. Profilaxia tromboembolica cu o heparina cu greutate moleculara joasa este necesara timp de 10 zile postoperator.
In cursul interventiei pot sa apara diferite accidente si incidente:
dificultati in progresia stripperului, care impun descoperirea venei la nivelul obstacolului si stripping etajat sau safenectomie prin incizii etajate;
crearea unor traiecte false cu stripperul, consecinta a unor manevre brutale si a folosirii unor strippere inadecvate; impune practicarea unor incizii minime pentru descoperirea stripperului si a venei, precum si a traiectului principal;
ruperea stripperului, a mesei sau a firului de solidarizare, care impun descoperirea si indepartarea acestora;
inversiunea venei datorita unei olive mici, care determina ruptura safenei cu aparitia hemoragiei si a hematomului difuz;
hemoragia este mai frecventa si provine din colateralele sau comunicantele smulse prin stripping; hemoragia in tunel determina aparitia unui hematom care influenteaza evolutia postoperatorie; cand hemoragia este mare, se impune descoperirea focarului si hemostaza chirurgicala;
in cursul crosectomiei se poate rupe crosa safenei interne sau, mai grav, vena femurala, cu hemoragie suparatoare si risc de embolie gazoasa; se impune compresiunea digitala, uscarea campului operator, reperajul defectului venos si solutia corespunzatoare (ligatura, sutura, plastie);
lezarea vaselor limfatice si a limfonodulilor poate antrena un edem al membrului pelvin, ceea ce impune o atentie deosebita si conservarea acestora in cursul disectiei crosei safenei;
leziunile arterei femurale sunt exceptionale, dar posibile si impun reperarea pulsatiilor arterei femurale inainte de ligatura crosei.
Ingrijirile postoperatorii vizeaza calmarea durerii, profilaxia hematomului in tunelul subcutanat prin bandaj compresiv, cu membrele inferioare ridicate la 15º imediat postoperator. La pacientii din ambulatory, se va evita ortostatismul sau statul pe scaun fara a ridica piciorul. Dupa 48 de ore, se indeparteaza pansamentul si se aplica un ciorap elastic medical pana peste genunchi. Cu exceptia noptii, ciorapul este purtat 2-3 saptamani pana cand dispar edemul si disconfortul. Inca de la internare trebuie avuta in vedere profilaxia bolii tromboembolice, pre-, intra- si postoperator. Firele se scot dupa 5-6 zile, iar bolnavul este controlat dupa 6 saptamani pentru eventuala practicare a unei injectii sclerozante a varicelor reziduale sau recurente (3).
Complicatiile postoperatorii posibile sunt: - hematomul postoperator din tunel, mai frecvent la coapsa, care se resoarbe in cateva saptamani, rareori impunand reinterventia; - seromul la nivelul inciziei pentru crosectomie, care trebuie evacuat; - edemul maleolar, care este trecator; - trombozele profunde, care impun tratament anticoagulant si embolia pulmonara; - supuratia plagilor operatorii; - cicatrici vicioase.
De obicei, nu apar sechele. Se citeaza edemul persistent prin agravarea unui sindrom posttrombotic frust in momentul interventiei. Recidiva varicelor este posibila in interventiile incomplete; se recurge la reinterventie dupa 6 luni sau scleroterapie.
Mortalitatea este 0, iar morbiditatea este redusa. Prognosticul este favorabil.
1. Foley I. M., Moneta G. L. - Venous Disease and Pulmonary Embolism in "Surgery - Basic Science and Clinical Evidence" sub red. Norton J. A. Springer 2001, pag. 1083-1102
2. Pop D. Popa I. - Patologia sistemului cav inferior. Ed. Medicala, Bucuresti 1973, pag. 149-205
3. Razesu V. - Chirurgie generala. Probe practice pentru examene si concursuri. Ed. Junimea, Iasi 1987, 324-340
4. Zollinger R. M. Jr., Zollinger M. R. - Atlas of Surgical Operations. Seventh Edition. McGraw-Hill Inc., 1993, pag. 326-329
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 11218
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2026 . All rights reserved